脑出血早期血肿扩大速度的危险因素及与预后的相关性研究
2016-06-18曾令洲许安荣李玉斌查理涛
曾令洲 许安荣 李玉斌 查理涛
442012 湖北省十堰市,东风医疗集团茅箭医院神经外科
·论著·
脑出血早期血肿扩大速度的危险因素及与预后的相关性研究
曾令洲许安荣李玉斌查理涛
442012湖北省十堰市,东风医疗集团茅箭医院神经外科
【摘要】目的研究影响脑出血患者早期血肿扩大速度的危险因素及其与预后的相关性。方法回顾性分析2012至2015年住院治疗的80例脑出血患者的临床资料,根据早期血肿扩大的速度分为<4 ml/h组(54例)及≥4 ml/h组(26例)。记录2组患者一般临床特征、实验室指标等,分析影响血肿扩大的因素;同时采用Logistic回归模型分析血肿扩大与预后的相关性。结果≥4 ml/h组患者相比<4 ml/h组患者,首次CT检查距发病时间、入院时收缩压、GCS评分≤8分例数以及血肿不规则例数均显著增加,差异有统计学意义(P<0.05);Logistic回归模型分析显示,与<4 ml/h组比较,≥4 ml/h组患者早期神经功能恶化及3个月后不良预后比例明显增加,OR值分别为3.21[95%CI (1.35~12.21)]和2.53[95%CI(1.15~8.72)],差异有统计学意义(P<0.05)。结论首次CT检查距发病时间、入院时收缩压、血肿形态、GCS评分≤8分为血肿扩大速度的影响因素,早期血肿扩大速度≥4 ml/h是影响预后的独立危险因素。
【关键词】脑出血;血肿扩大;预后
脑出血(intracerebral hemorrhage,ICH)是常见的脑卒中类型,约占全部脑卒中的22%~32%[1]。早期血肿扩大是脑出血后一种常见现象,大量临床研究表明脑出血早期血肿扩大增加患者的死亡率和致残率[2,3]。但目前国内外对影响脑出血患者早期血肿扩大形成速度的危险因素及其与预后相关性研究报道不多。本研究对我院收治的80例脑出血患者的临床资料进行回顾性分析,报告如下。
1资料与方法
1.1一般资料回顾性分析2012年1月至2015年1月在本院门急诊收治的自发性脑出血患者80例的临床资料,根据早期血肿扩大形成速度分为<4 ml/h组(54例)及≥4 ml/h组(26例)。≥4 ml/h组26例,其中男14例,女12例;平均年龄(60.7±17.1)岁。<4 ml/h 组54例,其中男30例,女24例;平均年龄(62.5±16.3)岁。人选标准:(1)入院病史及头颅CT检查明确自发性脑出血诊断;(2)起病12 h内就诊且入院时完成首次头颅CT检查(基线CT),起病24 h内或病情出现变化时完成头颅CT复查者。排除标准:(1)出血以脑室内出血为主,或者血肿主体破入脑室造成血肿体积无法判断;(2)入院时立即行外科手术减压而未复查头颅CT者;(3)肿瘤卒中伴出血。
1.2方法影像学信息包括基线头颅CT平扫、起病后24 h或病情加重后头颅CT复查,CT扫描采用东芝4排螺旋CT扫描仪。基线和复查时的血肿体积测算选择CT图像,血肿计算应用多田公式。有临床意义的血肿体积扩大的判定标准采用Wada等[4]标准:与基线比较,脑实质内血肿体积增加>6 ml,或者体积增加>30%。血肿体积计算由2名放射科医师(均不知晓该患者入院基本情况)独立完成,如有疑问则共同讨论完成。出血速度计算方法为复查CT所测血肿体积与基线CT血肿差值除以两者相隔时间。见图1。
1.3临床评估记录患者入院时的基本信息包括:既往病史,既往接受的抗血小板、抗凝治疗方案或降压方案等、收缩压和舒张压、格拉斯哥昏迷评分(GCS)、血糖水平、白蛋白水平、血小板计数、凝血指标。并在入院及起病24 h内应用NIHSS评分(NIH stroke scale)评估神经功能状况并记录患者早期神经功能恶化情况。所有患者均经内科保守治疗,长期预后评估采用3个月后改良Rankin评分(modified rankin scale,mRS),临床评分亦由2名临床医师(均不知晓研究相关信息)独立完成,如有疑问则共同讨论完成。
1.4评定标准早期神经功能恶化定义为入院后至起病24 h内NIHSS评分升高4分或死亡。不良预后定义为3个月后改良Rankin评分大于2分或死亡[5,6]。

2结果
2.1影响脑出血早期血肿扩大的单因素分析2组年龄、性别比、既往病史、所接受的治疗方案、入院时舒张压、凝血指标、有手术指征等方面差异无统计学意义(P>0.05)。但在GCS评分≤8分、NIHHS评分≥15、血肿不规则所占比例数以及入院收缩压以及平均血肿体积方面,≥4 ml/h组大于<4 ml/h组,差异有统计学意义(P<0.05)。见表1。

表1 影响脑出血早期血肿扩大的单因素分析
2.2影响患者早期血肿扩大的多因素分析将单因素分析中P<0.2的因素以及可能影响预后的相关因素纳入logistic回归分析,将研究结局(血肿扩大速度是否≥4 ml/h)定义为因变量,将可能影响到血肿扩大的相关影响因素(首次CT检查距发病时间、入院时收缩压、入院舒张压、血肿形态、血肿量、GCS评分≤8分、NIHHS评分≥15等)。结果首次CT检查距发病时间(P=0.024)、入院时收缩压(P=0.004)、血肿形态(P=0.002)、GCS评分≤8分(P=0.005)为血肿扩大速度≥4 ml/h的独立影响因素。见表2。

表2 脑出血患者早期血肿扩大的多因素分析
2.3脑出血早期血肿扩大与预后的相关性≥4 ml/h组出现早期神经功能恶化12例(46.2%),比<4 ml/h组[7例(13.0%)]正常明显增加,且经相关因素校正后的OR值为:3.21[95%CI (1.35~12.21)],差异有统计学意义(P<0.05)。3个月后不良预后在≥4 ml/h组中18例(69.2%),比<4 ml/h组[19例(35.2%)]明显增加,且经相关因素校正后的OR值为:2.53[95%CI(1.15~8.72)],差异有统计学意义(P<0.05)。见表3。
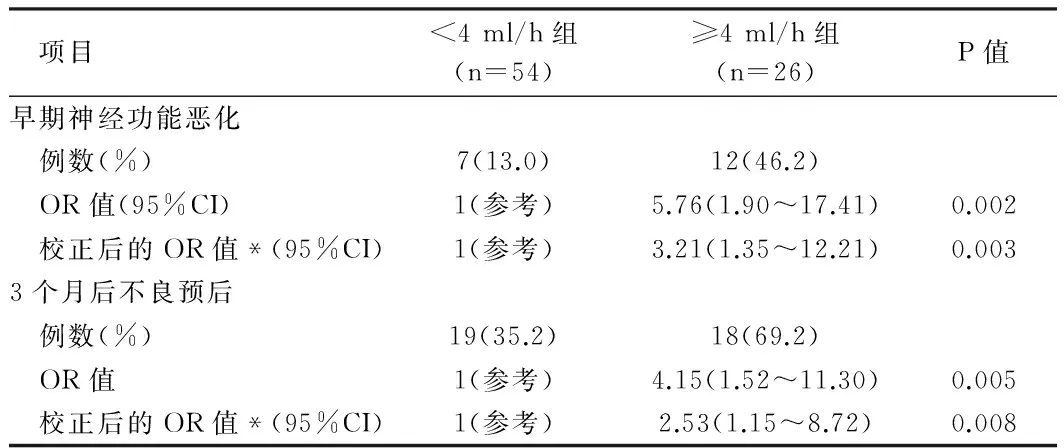
表3 超急性期出血速度与预后比较
注:*校正的相关因素为:既往卒中、高血压病史、所接受的治疗方案(降压治疗、抗凝治疗、抗血小板治疗)、入院时舒张压、凝血指标、有手术指征、GCS评分≤8分、NIHHS评分≥15、血肿扩大、入院收缩压、平均血肿体积
3讨论
脑出血早期血肿扩大一般是指脑出血早期由于持续活动性的出血导致血肿不断增加的现象与过程。多数研究认为脑出血患者相当大一部分比例在超急性期(<6 h)出现血肿扩大[7,8]。有研究表明经CT扫描观察的脑出血患者其血肿扩大多数出现在起病后6 h以内[8],仅有7%的高血压脑出血患者在发病6 h与24 h之间出现血肿扩大[7]。目前多数文献报道认为首次CT检查与发病时间间隔、入院后血压、出血部位、血肿形态等可能参与了出血后血肿扩大[9,10]。除了血肿量等因素,近年来脑出血患者超急性期出血速度与患者预后的关系受到研究者的密切关注。出血速度越快提示出血点越大或者血管的脆性越高(例如血管玻璃样变、淀粉样变),也越容易造成持续的出血、再出血以及继发的血肿扩大。因此本研究选取2012年1月至2015年1月因脑出血于我院住院的患者80例,研究影响ICH患者血肿扩大形成速度的影响因素及其与预后的相关性,从而为临床医师对ICH治疗提供依据。
3.1首次CT检查至发病间隔时间与血肿扩大速度的关系目前研究首次CT检查距发病时间的研究已经比较多,绝大多数研究均证明首次CT检查距离发病时间间隔为血肿扩大的影响因素[11]。本实验发现≥4 ml/h组平均CT检查时间为显著早于<4 ml/h组,差异有统计学意义(P=0.001),同时前者血肿扩大速度≥4 ml/h的风险是后者的2.3倍(OR=4.785,95%CI 1.231~19.809)。由此可见,血肿扩大通常发生在出血早期,临床可以选取首次CT距发病间隔作为一项独立的预测因子,脑出血患者应注意及早进行CT复查。
3.2血肿形态与血肿扩大速度的关系Fujii等[8]曾报道血肿形态不规则时患者出现血肿的风险显著高于形态规则患者,本次研究发现,脑出血患者(血肿不规则型)出现血肿扩大速度≥4 ml/h的风险比患者(血肿规则型)高4.29倍(OR=6.212,95%CI 1.893~21.672),这与上述研究结果一致,考虑不规则型血肿可能是由于血管多处破裂渗血所致,此时血肿不稳定,极易出现一定程度的扩大,导致血肿形成速度增加。
3.3入院时收缩压与血肿扩大速度的关系高血压动脉硬化是脑出血发生的基础,高血压为引起脑出血的常见因素之一[12,13],有学者认为血肿的扩大与血压升高显著相关,Ohwaki等[12]报道收缩压与血肿有关,前者是后者的独立影响因素,Van Asch等[13]也报道指出血肿扩大的比例会随着血压的升高而逐渐升高,当收缩压高于250 mm Hg时,血肿扩大发生率甚至会达到35%以上。本研究中≥4 ml/h组患者入院首次收缩压显著高于<4 ml/h组,差异有统计学意义(P<0.05),由此可见,入院后收缩压维持较高状态的患者更可能出现血肿扩大,考虑高血压会促进脑出血,从而引起血肿不断增大,并增加血肿形成速度。
3.4血肿扩大速度与GCS评分本研究发现GCS评分较差的脑出血患者往往出现早期血肿扩大,考虑意识障碍患者往往脑部出血量大或者水肿严重,往往造成血管通透性进一步增高,血管脆性增加,同时意识障碍的患者其自身对血压的调节处于一种被动状态,因此各种外界不良刺激下均可造成血肿的早期扩大,进一步增加出血形成速度。
3.5血肿扩大速度≥4 ml/h与预后的相关性当脑出血早期由于各种原因导致的血肿扩大时其血肿短时间内体积增大,渗入脑实质的血液成分骤然增加,脑水肿增加,导致更多患者预后不良,Brunkhorst等[14]曾报道血肿扩大是脑出血短期预后不良独立相关因素。本研究以起病后复查的头颅CT与入院时头颅CT所示的血肿差值并除以相隔的时间作为计算血肿的形成速度,因此理论上出血形成速度应小于5 ml/h,故本研究将出血形成速度定位4 ml/h,同时结果表明脑出血患者中,如在早期血肿扩大的速度≥4 ml/h时,其预后将受到显著的负性影响,与上述研究结果类似。因此有效控制脑出血患者早期血肿扩大速度能显著改善脑出血患者的预后,值得临床医师重视。
综上所述,首次CT检查距发病时间、入院时收缩压、血肿形态、GCS评分≤8分为血肿扩大速度的影响因素,且当出血速度≥4 ml/h将显著增加早期神经功能恶化及3个月后不良预后风险。对于发病早期患者,CT显示不规则形血肿患者、入院收缩压偏高患者以及GCS评分≤8分患者,在临床实践中可在早期进行相关干预。
参考文献
1徐廷伟,周毅,秦永芳,等.高血压合并脑出血的临床诊治分析.中华神经医学杂志,2014,13:195-196.
2王鹤,郑兆聪,陈宏颉,等.高血压脑出血早期血肿扩大的预测指标及防治手段.中华神经医学杂志,2014,13:1074-1077.
3赵兴利.脑出血早期血肿扩大的研究进展.蚌埠医学院学报,2012,37:110-113.
4Wada R,Aviv RI,Fox AJ,et al.CT angiography “spot sign” predicts hematoma expansion in acute intracerebral hemorrhage.Stroke,2007,38:1257-1262.
5Rodriguez-Luna D,Rubiera M,Ribo M,et al.Ultraearly hematoma growth predicts poor outcome after acute intracerebral hemorrhage.Neurology,2011,77:1599-1604.
6Sato S,Arima H,Hirakawa Y,et al.The speed of ultraearly hematoma growth in acute intracerebral hemorrhage.Neurology,2014,83:2232-2238.
7徐建民,李福雄,黄振林,等.脑出血血肿扩大相关因素及预后分析.中国实用神经疾病杂志,2014,17:46-47,48.
8Fujii Y,Takeuchi S,Sasaki O,et al.Multivariate analysis of predictors of hematoma enlargement in spontaneous intracerebral hemorrhage.Stroke,1998,29:1160-1166.
9王艳莉.老年患者脑出血后血肿扩大的相关影响因素.中国实用神经疾病杂志,2015,18:28-29.
10朱青峰,谢荣堂,王国芳,等.高血压性脑出血血肿扩大相关因素分析.中国临床神经外科杂志,2012,17:398-400.
11张鸿,王润玲,崔利,等.脑出血早期血肿扩大的危险因素分析.中国医师杂志,2013,15:1315-1318.
12Ohwaki K,Yano E,Nagashima H,et al.Blood pressure management in acute intracerebral hemorrhage:relationship between elevated blood pressure and hematoma enlargement.Stroke,2004,35:1364.
13van Asch CJ,Oudendijk JF,Rinkel GJ,et al.Early intracerebral hematoma expansion after aneurysmal rupture.Stroke,2010,41:2592-2595.
14Brunkhorst R,Foerch C.What causes hematoma enlargement in lobar intracerebral hemorrhage:novel insights from a genetic study.Stroke,2012,43:1458-1459.
doi:10.3969/j.issn.1002-7386.2016.11.023
【中图分类号】R 743.34
【文献标识码】A
【文章编号】1002-7386(2016)11-1676-03
(收稿日期:2015-11-28)
