HBV相关慢加急性肝衰竭前期概念及诊疗新进展*
2015-08-12综述游绍莉辛绍杰审校
李 晨 综述,游绍莉,辛绍杰 审校
HBV相关慢加急性肝衰竭前期概念及诊疗新进展*
李晨 综述,游绍莉,辛绍杰 审校
【摘要】HBV相关慢加急性肝衰竭(ACLF)严重影响人类健康。该病病情进展较快、病死率高。如果能在患者发生ACLF之前,及时将其筛选并获得诊断,进行必要的干预和治疗,将对患者预后产生重要的影响。因此,一些学者开始重视对肝衰竭前期患者的研究。由于对疾病定义存在差异,国外和我国香港、台湾地区学者将慢性乙型肝炎严重急性发作定义为肝衰竭前期,而我国大陆也有学者尝试着制定了三种不同的慢加急性肝衰竭前期诊断标准。本文主要就ACLF前期概念及诊疗进展进行讨论。
【关键词】乙型肝炎;肝衰竭;前期;诊断;治疗
慢性乙型肝炎病毒(HBV)感染严重影响人类健康,可导致慢性乙型病毒性肝炎、乙型肝炎肝硬化、原发性肝癌等一系列肝脏疾病[1,2],其中HBV相关肝衰竭是一类特殊类型的疾病状态,可导致肝脏合成、解毒、排泄和生物转化等功能发生严重障碍或失代偿,出现以凝血功能障碍、黄疸、肝性脑病、腹水等为主要表现的临床症候群[3]。其具有致病因素复杂、病情进展急促、病死率高等特点。如果能在患者发生肝衰竭之前,对其进行早期预警、早期干预、早期治疗,不但具有减少患者死亡风险的临床意义,还具有合理分配肝移植资源的社会意义。基于上述需求,近些年国内外学者对此提出了肝衰竭前期这一概念,并对相关患者进行临床研究,鉴于我国肝衰竭以慢加急性肝衰竭为主体,本文旨在对HBV相关慢加急性肝衰竭前期患者的诊断、治疗进展进行归纳总结。
1 HBV相关慢加急性肝衰竭的诊治现状
如何定义慢加急性肝衰竭前期患者,需要从慢加急性肝衰竭患者入手。2006年中华医学会制定了我国首部《肝衰竭诊疗指南》,随着医学水平的进步,2012年该指南进行了更新,2012年《肝衰竭诊治指南》指出肝衰竭根据病理组织学特征和病情发展速度,可分为急性肝衰竭、亚急性肝衰竭、慢加急性肝衰竭(ACLF)和慢性肝衰竭四种。ACLF是我国最主要的肝衰竭类型,HBV是发生ACLF最重要的病因,HBV相关ACLF是我国肝病患者最常见的死亡原因[3]。我国指南对于ACLF的定义为:在慢性肝病基础上,短期内发生急性肝功能失代偿的临床症候群,表现为:1、极度乏力,有明显的消化道症状;2、黄疸迅速加深,血清TBIL大于正常值上限10倍或每日上升≥17.1μmol/L;3、出血倾向,PTA≤40%(或INR≥1.5),并排除其他原因者;4、失代偿性腹水;5、伴或不伴有肝性脑病。根据临床表现的严重程度,ACLF可分为早、中、晚三期[3]。国际上众多学者也对ACLF这一疾病状态进行不断探索。2009年亚太肝脏研究协会(APASL)推出了《慢加急性肝衰竭共识》,共识中ACLF定义为:慢性肝病基础上发生的严重急性肝功能失代偿状态,其诊断标准为:1、既往有慢性肝病史或组织学有慢性肝损害存在,2、TBIL≥5mg/dL,3、PTA<40%或INR≥1.5,4、此次急性发病后4周内出现腹水和/或肝性脑病,5、慢性肝病包括肝硬化、慢性肝炎、非酒精性脂肪性肝炎、胆汁淤积性肝病以及代谢性肝病,不包括单纯性脂肪肝[4]。两种诊断标准对比可见我国指南对ACLF患者的TBIL指数要求更高。此外,欧洲肝病研究学会下属慢性肝衰竭学组(EASL-CLIF)通过对1343例急性失代偿肝硬化患者的发生器官衰竭情况、28天死亡率等方面进行研究,制定出ACLF诊断标准,并将其分为三个等级[5],但该标准与我国指南差距甚大。公认的HBV相关ACLF治疗方案主要包括内科综合治疗、抗病毒治疗、人工肝治疗以及肝移植治疗[6-8],糖皮质激素治疗尚存在争议[9]。
目前对HBV相关ACLF患者的诊疗难度较大,首先,我国慢加急性肝衰竭诊断标准及病因组成与国际指南存在较大差异;其次,部分HBV相关ACLF患者对常规药物治疗应答欠佳,往往需要短期内接受人工肝、肝移植等治疗;再次,影响该类患者预后的危险因素尚未十分明确。针对终末期肝病患者国外学者陆续提出了MELD、MELD-Na、iMELD等模型[10~12],但上述模型未涵盖并发症及其他重要生化指标,一项对327例HBV相关ACLF患者的回顾性研究显示,包括MELD、MELD-Na、iMELD在内的6种评分体系均不能对该类患者预后进行准确性预测[13],我们既往的研究也表明MELD、MELD-Na、iMELD三种模型对患者12w预后预测的ROC曲线下面积分别为0.731、0.735、0.773,敏感性均在0.7以下[14]。为了更好的预测患者预后,众多学者研究得出评价ALCF患者预后的危险因素及数学模型[15~17],但一些模型由于本身较为复杂而不易被临床采用,另一些模型由于存在样本量少、资料不完全、仅为回顾性分析、病种构成复杂等问题,而难以得到公认。我们对338例HBV相关ACLF患者进行前瞻性临床随访,研究发现年龄、乙型肝炎家族史、肝性脑病、肝肾综合征、WBC、PLT、INR、TBIL、TBA、CHE、CRE、血清Na、HBV DNA载量、HBeAg阳性与否,是预测该类患者近期预后(12w)的独立危险因素,并以此建立了预测模型,小于3分的患者其病死率在12%以下,而大于6分的患者其病死率高达96%。因此,HBV相关ACLF患者需要根据病情严重程度进行有效区分,病情重、预测模型分值高的患者应给予更加积极有效的救治,如果我们能在患者发生ACLF之前将其筛选出进行干预、治疗,很可能会得到事半功倍的效果,最终对减少ACLF患者病死率产生重要的临床意义。
2 慢性乙型肝炎严重急性发作的诊断及治疗
国外及我国香港、台湾地区的学者对肝衰竭前期患者关注较早,他们认为有部分慢性乙型病毒性肝炎患者,在病程中可能出现严重急性发作,存在进展至慢加急性肝衰竭、甚至死亡的风险,其发病机制可能与免疫因素相关。该类患者主要表现为血清转氨酶明显升高,同时伴有黄疸和肝功能失代偿,被称为慢性乙型病毒性肝炎严重急性发作(severe acute exacerbation of chronic hepatitis B),是发生肝衰竭之前的一种疾病状态,即为肝衰竭前期。其临床诊断标准一般被定义为:1、ALT≥10×ULN;2、TBIL≥3×ULN;3、肝功能有失代偿表现;4、尚未达到肝衰竭标准[18]。该疾病状态与急性乙型病毒性肝炎存在较为相似的临床表现,极易误诊,可通过以下指标进行鉴别(表1),其中病史、抗-HBc IgM滴度、HBV DNA水平、组织学和6个月随访HBsAg情况为主要鉴别因素。一些研究表明TBIL升高、PLT降低、白蛋白降低、凝血时间延长、存在肝硬化基础、存在腹水、Child-Pugh分值高是影响慢性乙型病毒性肝炎严重急性发作患者生存的独立性预测因素[19~22]。
该类患者的治疗应比普通肝炎患者更加积极,在保肝、退黄等内科治疗基础上,可给予血浆、人血白蛋白、营养支持等综合治疗,早期联合激素治疗可能有效[23~25],对于重症化患者适时可考虑人工肝、肝移植治疗。对于该类患者是否运用核苷类似物抗病毒治疗、运用何种药物抗病毒治疗,目前仍存在争议。早期研究多选用拉米夫定进行抗病毒治疗,来自香港和日本的学者得出了相似的结论,即拉米夫定不能改善该类患者的近期预后[20,26],台湾学者将该类患者进一步分层,发现TBIL低于20mg/dL的患者服用拉米夫定抗病毒治疗可以改善近期预后,而TBIL超过20mg/dL的患者则不能改善近期预后[27],说明部分患者由于肝细胞坏死严重、免疫反应强烈等原因导致病情过重,即使给予抗病毒治疗也不能降低近期死亡风险。另一些长期随访研究显示,运用拉米夫定抗病毒治疗,该类患者存在良好的病毒学应答及相对较低的拉米夫定耐药率[28,29]。近期研究多纳入恩替卡韦进行抗病毒治疗,并与拉米夫定相比较。香港学者入组154例患者进行为期48周的研究,其中36例选用恩替卡韦抗病毒治疗,另外117例选用拉米夫定抗病毒治疗,结果显示恩替卡韦组患者30d、48w死亡率均显著高于拉米夫定组,多因素分析提示恩替卡韦组具有更高的死亡风险(hazard ratio=4),此外恩替卡韦组患者发生肝衰竭、肝性脑病、腹水的比例也显著高于拉米夫定组,ALT复常率、HBeAg血清学转换率与拉米夫定组相当,但恩替卡韦组具有更好的HBV DNA抑制率[30]。另一项研究通过分层分析发现,HBV DNA高于105copies/ml且TBIL低于15mg/dl的患者,恩替卡韦组的近期死亡率明显高于拉米夫定组,多因素分析也提示恩替卡韦组具有更高的死亡风险(hazard ratio=8.286)[31]。不过,台湾学者近期的一项研究却结果得到了不同的结论,该学者入组215例恩替卡韦组患者、107例拉米夫定组患者进行48w研究,单因素分析显示24w时拉米夫定组患者死亡率高于恩替卡韦组,而多因素分析显示运用何种抗病毒药物并不是导致患者死亡的危险因素,恩替卡韦组24、48wHBV DNA转阴率均高于拉米夫定组,有意思的是对于HBeAg阳性的患者,拉米夫定组患者累积HBeAg消失率及阴转率均高于恩替卡韦组[32]。遗憾的是上述三项研究并未完全解决两抗病毒组间年龄、病情轻重、研究时期、非随机设计等差异所致的偏倚。
3 HBV相关慢加急性肝衰竭前期的概念和诊治进展
我国大陆地区对于慢加急性肝衰竭的定义、诊断标准均与亚太、欧美地区均存在较大差异,因此,对于尚未到达HBV相关ACLF而又有可能进展至肝衰竭的这部分患者的界定也存在不同。2012年《肝衰竭诊治指南》提出了肝衰竭前期的概念,临床特征为:1、极度乏力,并有明显厌食、呕吐和腹胀等,2、黄疸升高(TBIL≥51μmol/L,≤171μmol/L),且每日上升≥17.1μmol/L,3、有出血倾向,40%PTA<50%(或1.5INR≤1.6)。国内也有学者根据所在地区、医院及临床经验等实际情况,提出了相应的慢加急性肝衰竭前期诊断标准,并进行了相关研究。西南医院专家对于慢加急性肝衰竭前期诊断标准为:1、极度乏力,有明显的消化道症状,2、黄疸迅速加深,TBIL每天升高≥2×ULN或TBIL≥10×ULN,3、血清ALT≥10×ULN,4、40%PTA60%[33]。该院学者对符合上述诊断标准的114例患者进行研究,70.2%(80/114)的患者在8周内进展至慢加急性肝衰竭,对50例患者的回顾性研究表明,PT变化速率是该类患者是否发生肝衰竭的重要影响因素,回归方程为Logit(P)=-2.414+7.687×PT延长速率,即肝衰竭发生概率P=1/[1+e^-(-2.414+7.687×PT延长速率)],PT延长速率OR值达2179,方程预测率为87%[34]。该院学者入组170例符合上述诊断的患者,按照1:2比例,将56例患者随机入组至地塞米松组,其余患者为对照组,两组均接受拉米夫定抗病毒等综合治疗,此外,地塞米松组患者还接受每日10mg、为期5天的地塞米松治疗。研究发现地塞米松组患者较对照组进展至ACLF风险明显降低(8.9% VS 70.2%)、生存率明显增高(96.4%VS 52.6%),其肝性脑病及腹水发生率有所下降,TBIL下降幅度也更为明显,地塞米松治疗还是患者死亡风险的独立保护性预测因素(OR值=0.055),患者在运用地塞米松治疗的过程中未对HBV DNA水平产生明显影响、也未发生严重的不良反应[35]。浙江大学第一附属医院专家对于慢加急性肝衰竭前期诊断标准为:1、在慢性肝病基础上出现急性加重,2、极度乏力,伴有诸如食欲下降、腹胀、恶心、呕吐等严重消化道症状,3、短时间内出现胆红素进行性上升,5mg/dL≤TBIL≤10mg/dL,或者 TBIL每日上升速度≥1mg/dL,4、40%≤PTA≤60%,或者1.28≤INR≤1.50。该院学者选取符合上述诊断标准的患者以及HBV相关ACLF患者进行研究,结果显示该类患者在12周、24周的死亡率与早期ACLF患者无明显差异,但显著低于中期、晚期ACLF患者,MELD分值、年龄、肝性脑病、甘油三酯水平、PLT计数是影响ACLF前期患者生存的独立预测因素[36]。虽然我国目前存在三种不同的肝衰竭前期定义,但治疗方案基本统一,均强调在内科综合治疗基础上给予积极支持、对症治疗。
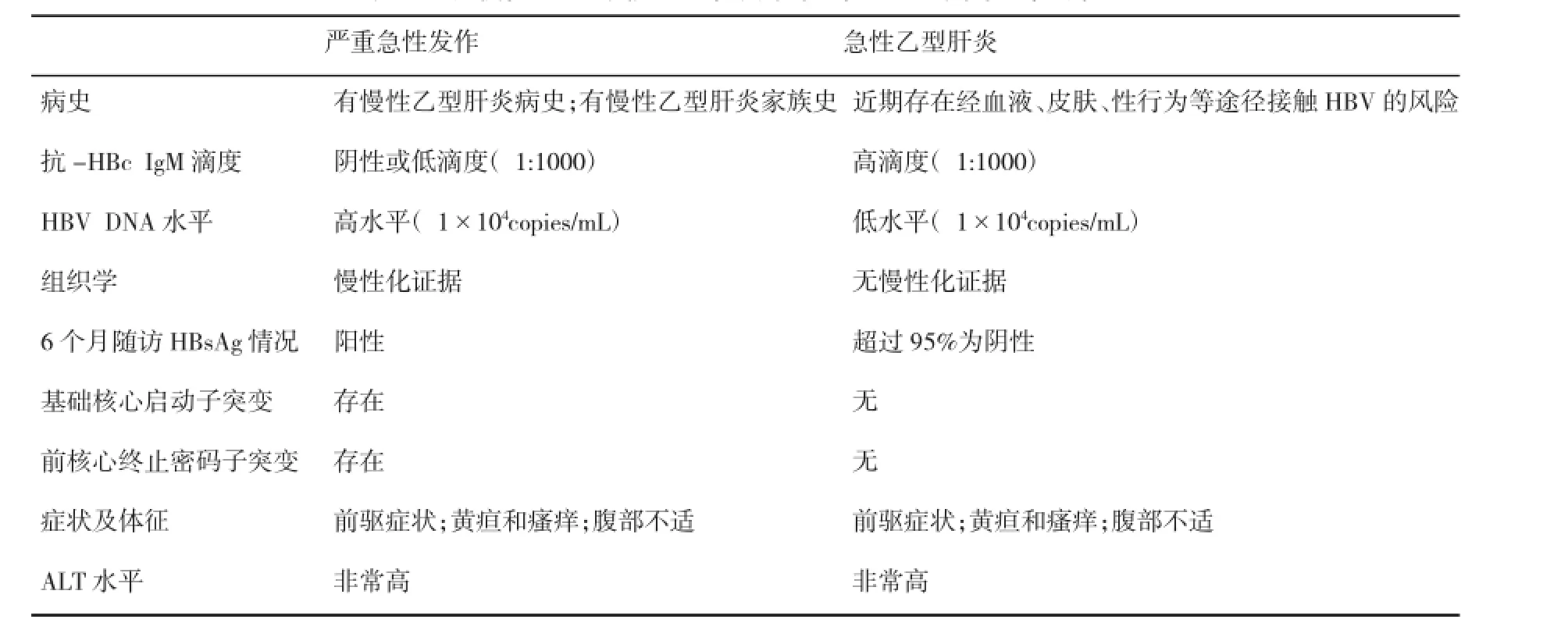
表1 区分慢性乙型肝炎严重急性发作与急性乙型肝炎的基本要素[18]
4 小结及展望
目前越来越多的学者开始重视HBV相关肝衰竭前期患者,并对该类患者进行了初步的探索性研究,由于疾病定义存在差异,国外及我国香港、台湾等地区的学者将慢性乙型病毒性肝炎严重急性发作患者定义为肝衰竭前期患者,而我国大陆学者则根据实际情况制定了各自的慢加急性肝衰竭前期诊断标准。但我国目前对慢加急性肝衰竭前期患者的诊断标准尚未形成统一意见,《肝衰竭诊治指南》、西南医院、浙江大学附属第一医院先后提出了三种不同的诊断标准,三种诊断标准均强调患者存在严重消化道症状及凝血功能障碍,主要在TBIL方面存在争议,西南医院诊断标准更强调TBIL上升速度且考虑了ALT因素,2012年《肝衰竭诊治指南》及浙江大学附属第一医院诊断标准则对TBIL制定了相对明确的参考范围。我们在长期的临床观察中注意到,一些TBIL介于10~20mg/dL,每日TBIL上升速度介于1~2mg/dL,PTA介于40~60%的慢性乙型病毒性肝炎患者最终也进展为慢加急性肝衰竭,而上述三种诊断标准并不能有效涵盖此类患者。
因此,在今后工作中需要进行更加深入的研究,首先明确慢加急性肝衰竭前期患者的临床特征,其次明确该类患者发生ACLF的影响因素,再次制定判断该类患者近、远期预后的预测模型,最后通过大规模前瞻性、回顾性研究制定出符合我国临床实际需要的慢加急性肝衰竭前期诊断标准。
【参考文献】
[1]中华医学会肝病学分会和感染病学分会.慢性乙型肝炎防治指南(2010年版).实用肝脏病杂志,2011,14(2):81-89.
[2]European Association for the Study of the Liver.EASL clinical practiceguidelines:ManagementofchronichepatitisBvirus infection.J Hepatol,2012,57(1):167-185.
[3]中华医学会感染病学分会肝衰竭与人工肝学组和肝病学分会重型肝病与人工肝学组.肝衰竭诊治指南.实用肝脏病杂志,2013,16(3):210-216.
[4] Sarin SK,Kumar A,Almeida JA,et al.Acute-on-chronic liver failure:consensusrecommendationsoftheAsianPacific Association for the study of the liver(APASL).Hepatol Int,2009,3(1):269-282.
[5]MoreauR,JalanR,GinesP,etal.Acute-on-chronicliver failure is a distinct syndrome that develops in patients with acute decompensation of cirrhosis.Gastroenterology,2013,144 (7):1426-1437.
[6] Yu S,Jianqin H,Wei W,et al.The efficacy and safety of nucleos(t)ide analogues in the treatment of HBV-related acute-on-chronic liver failure:a meta-analysis.Ann Hepatol,2013,12(3):364-372.
[7] Zheng Z,Li X,Li Z,et al.Artificial and bioartificial liver support systems for acute and acute-on-chronic hepatic failure: A meta-analysis and meta-regression.Exp Ther Med,2013,6 (4):929-936.
[8] Xu X,Liu X,Ling Q,et al.Artificial liver support system combinedwithlivertransplantationinthetreatmentof patients with acute-on-chronic liver failure.PLoS One,2013,8(3):e58738.
[9]杨晓鲲,徐贵森.糖皮质激素治疗乙型肝炎病毒相关性肝衰竭疗效的Meta分析.解放军医学杂志,2013,38(7):581-585.
[10]KamathPS,WiesnerRH,MalinchocM,etal.Amodelto predictsurvivalinpatientswithend-stageliverdisease. Hepatology,2001,33(2):464-470.
[11] BigginsSW,KimWR,TerraultNA,etal.Evidence-based incorporationofserumsodiumconcentrationintoMELD. Gastroenterology,2006,130(6):1652-1660.
[12]Luca A,Angermayr B,Bertolini G,et al.An integrated MELD model including serum sodium and age improves the prediction of early mortality in patients with cirrhosis.Liver Transpl,2007,13(8):1174-1180.
[13]林贤丰,李凌菲,俞燮琰,等.MELD相关评分体系对乙型肝炎相关慢加急性肝衰竭患者预后的预测价值.中华临床医师杂志(电子版),2012,6(19):5853-5857.
[14]李晨,游绍莉,刘鸿凌,等.基线MELD、MELD-Na、iMELD3种模型对乙型肝炎病毒相关慢加急性肝衰竭患者近期预后的评估价值.中华危重病急救医学,2014,26(8):6-10.
[15]骆欣,朱国献,刘惠敏,等.753例重型肝炎病原学及预后相关因素分析.医学研究杂志,2011,40(2):96-98.
[16]汤伟亮,赵钢德,董志霞,等.肝衰竭预后危险因素及预后模型建立的研究.传染病信息,2011,24(3):159-162.
[17]GargH,KumarA,GargV,etal.Hepaticandsystemic hemodynamic derangements predict early mortality and recovery in patients with acute-on-chronic liver failure.J Gastroenterol Hepatol,2013,28(8):1361-1367.
[18]Wong VW,Chan HL.Severe acute exacerbation of chronic hepatitisB:auniquepresentationofacommondisease.J Gastroenterol Hepatol,2009,24(7):1179-1186.
[19]Chien RN,Lin CH,Liaw YF.The effect of lamivudine therapy in hepatic decompensation during acute exacerbation of chronic hepatitis B.J Hepatol,2003,38(3):322-327.
[20]Chan HL,Tsang SW,Hui Y,et al.The role of lamivudine and predictors of mortality in severe flare-up of chronic hepatitis B with jaundice.J Viral Hepat,2002,9(6):424-428.
[21]Yuen MF,Sablon E,Hui CK,et al.Prognostic factors in severe exacerbation of chronic hepatitis B.Clin Infect Dis,2003,36 (8):979-984.
[22]Tsubota A,Arase Y,Suzuki Y,et al.Benefit of lamivudine therapyandfactorsassociatedwithclinicaloutcomein spontaneous severe acute exacerbation of chronic hepatitis B virus infection.Intervirology,2004,47(6):335-341.
[23]Mao Q,Zhang HY,You JP,et al.Severe acute exacerbation of chronic hepatitis B during pegylated interferon treatment and early intervention with corticosteroid.Virol J,2012,9:136.
[24]Fujiwara K,Yasui S,Okitsu K,et al.The requirement for a sufficient period of corticosteroid treatment in combination with nucleoside analogue for severe acute exacerbation of chronic hepatitis B.J Gastroenterol,2010,45(12):1255-1262.
[25]Fujiwara K,Yasui S,Yonemitsu Y,et al.Efficacy of combination therapy of antiviral and immunosuppressive drugs for the treatment of severe acute exacerbation of chronic hepatitis B.J Gastroenterol,2008,43(9):711-719.
[26]Tsubota A,Arase Y,Suzuki Y,et al.Lamivudine monotherapy for spontaneous severe acute exacerbation of chronic hepatitis B.J Gastroenterol Hepatol,2005,20(3):426-432.
[27]Chien RN,Lin CH,Liaw YF.The effect of lamivudine therapy in hepatic decompensation during acute exacerbation of chronic hepatitis B.J Hepatol,2003,38(3):322-327.
[28]Chan HL,Wong VW,Hui AY,et al.Long-term lamivudine treatment is associated with a good maintained response in severe acute exacerbation of chronic HBeAg-negative hepatitis B.Antivir Ther,2006,11(4):465-471.
[29]Wong VW,Wong GL,Tsang SW,et al.Long-term follow-up of lamivudine treatment in patients with severe acute exacerbation of hepatitis B e antigen(HBeAg)-positive chronic hepatitis B. Antivir Ther,2008,13(4):571-579.
[30]Wong VW,Wong GL,Yiu KK,et al.Entecavir treatment in patients with severe acute exacerbation of chronic hepatitis B. J Hepatol,2011,54(2):236-242.
[31]Tsai WL,Chiang PH,Chan HH,et al.Early entecavir treatment forchronichepatitisBwithsevereacuteexacerbation. Antimicrob Agents Chemother,2014,58(4):1918-1921.
[32]Chen CH,Lin CL,Hu TH,et al.Entecavir vs.lamivudine in chronic hepatitis B patients with severe acute exacerbation and hepatic decompensation.J Hepatol,2014,60(6):1127-1134.
[33]刘明,张绪清,毛青.慢加急性肝衰竭前期的概念及预警模型.临床肝胆病杂志,2012,28(10):732-734.
[34]刘明,邓国宏,谭顺,等.慢加急性肝衰竭前期临床常规预警指标研究.第三军医大学学报,2012,34(8):772-775.
[35]ZhangXQ,JiangL,YouJP,etal.Efficacyofshort-term dexamethasone therapy in acute-on-chronic pre-liver failure. Hepatol Res,2011,41(1):46-53.
[36]Xia Q,Dai X,Zhang Y,et al.A modified MELD model for Chinese pre-ACLF and ACLF patients and it reveals poor prognosis in pre-ACLF patients.PLoS One,2013,8(6):e64379.
(收稿:2014-05-28)
(本文编辑:张骏飞)
第一作者:李晨,男,32岁,博士研究生。主要从事肝衰竭的基础与临床研究。
DOI:10.3969/j.issn.1672-5069.2015.01.030
基金项目:“十二五”国家传染病科技重大专项(编号:2012ZX10002004-005)
作者单位:100039北京市 解放军医学院(李晨);解放军第302医院肝衰竭诊疗与研究中心(李晨,游绍莉,辛绍杰)
通讯作者:辛绍杰,E-mail:xsj302@yahoo.com.cn
What’s new The definition,diagnosis and management of HBV-related pre-acute-on-chronic liverfailureLi Chen,You Shaoli,Xin Shaojie.Medical School of Chinese PLA,302nd Hospital,Beijing 100853
【Abstract】Hepatitis B virus(HBV)-related acute-on-chronic liver failure(ACLF),characterized by rapid disease progression and high mortality,is a serious health problem in China.The outcomes will differ if the clinicians can diagnose the patients with ACLF in time and give them instant intervention.So some scholars in the world began to study the patients in so-called pre-liver failure stage.The scholars in the west,Hong Kong and Taiwan defined it as severe acute exacerbation of chronic hepatitis B,while the scholars in the mainland tried to set up three different diagnostic criteria for pre-ACLF.This review mainly focuses on recent advances in the definition,diagnosis and treatment of patients with HBV-related pre-ACLF.
【Key words】Hepatitis B;Liver failure;Pre-stage;Diagnosis;Treatment
