小儿传染性单核细胞增多综合征50例临床分析
2015-07-28骆朋陈浩曾繁业
骆朋 陈浩 曾繁业
【摘 要】 目的:探讨小儿传染性单核细胞增多综合征的病原学及临床特征,指导临床诊治。方法:对50例传染性单核细胞增多综合征患儿的病原学、临床症状及实验室检验结果进行回顾性总结。结果:肺炎支原体、巨细胞病毒、肺炎衣原体、柯萨奇病毒、腺病毒等多种病原体可导致传染性单核细胞增多综合征,以前两者最多见,分别占17例(34.0%),13例(26.0%)。不同病原引起的临床表现并不完全一致,肺炎支原体感染多有呼吸道症状,巨细胞病毒感染多伴有肝、脾肿大。结论:传染性单核细胞增多综合征病原学多样,临床疑诊该病时,应尽量完善病原学检查和实验室检查,以便进行合理的抗感染治疗。
【关键词】 小儿;传染性单核细胞增多综合征;病原学
【中图分类号】R725.5 【文献标志码】 A 【文章编号】1007-8517(2015)12-0043-02
传染性单核细胞增多症(infectious mononucleosis,IM)是由EB病毒感染引起的一种单核-巨噬细胞系统增生性疾病,临床表现为发热、皮疹、咽峡炎、淋巴结及肝脾肿大,血液中出现异型淋巴细胞[1],除EB病毒外,多种病原或刺激因素可引起类似临床表现统称为传染性单核细胞增多综合征[2],有报道[3]认为巨细胞病毒(Cytomegalovirus,CMV)、肺炎支原体(Mycoplasma pneumonia,MP)、腺病毒(Adenoviridae,ADV)、柯萨奇病毒(Coxsackie virus,Cox)、弓形虫、肝炎病毒等均可引起传染性单核细胞增多综合征。本文对50例传染性单核细胞增多综合征患儿临床资料进行回顾性分析,现将其病原学及临床特征总结如下。
1 资料和方法
1.1 一般资料 选取2008年1月至2014年1月收治的50例患儿,均确诊为传染性单核细胞增多综合征,男28例,女22例,男:女1.27:1,年龄6月~10岁,平均年龄(4.2±1.1)岁。
1.2 诊断标准 传染性单核细胞增多综合征诊断标准[2]:①不规则发热、咽峡炎、皮疹、淋巴结、肝脾肿大、肝功能异常;②淋巴细胞>50%或总数>5.0×109/L;③异型淋巴细胞>10%或总数>1.0×109/L;④EB病毒检测:衣壳抗原(EB-VCA-IgA、IgM、IgG)及早期抗原(EA-IgA)均阴性。
1.3 方法 采用ELISA方法检测血清EB病毒抗体(EB-VCA-IgA、IgM、IgG及EA-IgA)、肺炎支原体抗体(MP-IgM)、肺炎衣原体抗体(CP-IgM)、巨细胞病毒抗体(CMV-IgM)、腺病毒抗体(ADV-IgM)、柯萨奇病毒抗体(Cox-IgM)、弓形虫抗体(Tox-IgM)、甲、乙、丙型肝炎病毒(HAV、HBV、HCV)等。混合感染病例不纳入本研究。所有患儿采集一般情况(性别、年龄、住院日期、出院日期),症状、体征、影像学及病原学检查结果,药物使用情况及病程、转归等信息。
1.4 统计方法 应用SPSS 17.0进行统计学分析,计量资料用(x±s)表示,行t检验;计数资料采用阳性率或构成比指标,行χ2检验,P<0.05时差异有统计学意义。
2 结果
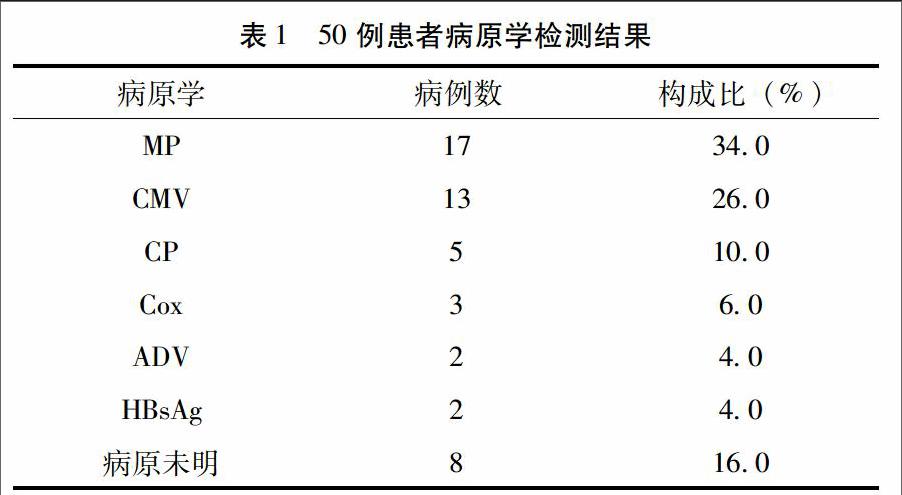
2.1 病原学检查结果 50例病原学检查结果显示,最多见的病原是MP、CMV,其中MP-IgM阳性17例(34.0%), CMV-IgM阳性13例(26.0%),详见表1。
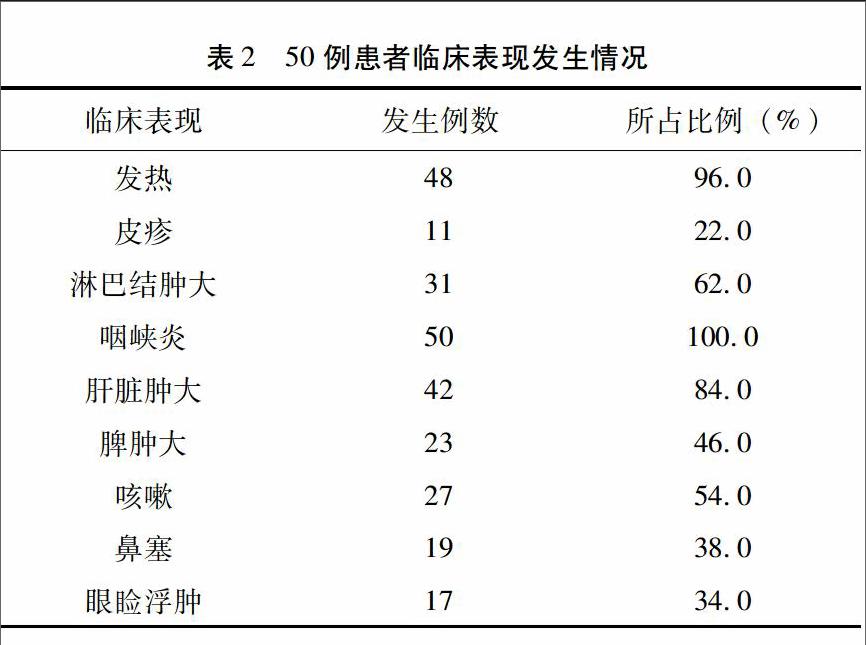
2.2 临床表现 发热:48例有发热,热程2~21天,其中体温37~38℃12例,38.1~39℃27例,39.1℃以上9例。皮疹:11例出现皮疹,其中9例为红色斑丘疹,1例呈红色风团样皮疹,1例为片状红斑,皮疹消退后均无色素沉着。淋巴结肿大:31例浅表淋巴结肿大,多表现为颈部淋巴结肿大,直径约1cm~3cm,质软或中等,活动性好,无粘连,局部皮肤无红肿、溃破。经治疗后,多于7~10d淋巴结明显缩小。咽峡炎:50例均有咽充血表现,41例扁桃体见白色膜状物。肝脾肿大:肝脏肿大42例,脾肿大23例,为轻中度肿大,质软,多于病程5~9d缩小。此外,27例伴有咳嗽,其中6例合并支气管肺炎。19例鼻塞,17例眼睑浮肿。见表2。在检测到的病原中,MP感染者多合并有呼吸道症状,CMV感染者多伴有肝、脾肿大。
2.3 实验室检查 血常规:46例(92.0%)WBC升高,白细胞平均值为(16.3±3.1)×109/L,淋巴细胞比例54%~89%,异型淋巴细胞14%~49%。肝功能:谷丙氨酸转氨酶(ALT)升高32例(64%),80~552U/L,谷草转氨酶(AST)升高37例(74%),50~640U/L。C反应蛋白:39例(78%)升高,平均(23.1±4.7)mg/L。凝血功能异常4例(8.0%),表现为APTT延长,55秒~70秒。
2.4 治疗与转归 MP、CP感染者给予大环内酯类抗生素治疗,其中8例予红霉素20~30mg/(kg·d)静滴1~2周,另14例予阿奇霉素10mg/(kg·d)静滴3~5天,之后改为阿奇霉素口服序贯治疗2~3个疗程。CMV感染者予更昔洛韦10mg/(kg·d)静滴10~14天,所有患儿视临床症状辅以退热、护肝、护心等对症治疗,合并细菌感染者予抗菌药物治疗。多数患儿治疗5~7天后体温可恢复正常,入院后动态监测血常规、肝功能变化,WBC多于8~10天降至正常,异型淋巴细胞常于10~13天恢复正常,转氨酶多在10~14天恢复正常。4例凝血功能异常的患儿,3~6天后恢复正常。住院时间7~17天,平均(9.2±1.7)天,出院后继续随访,暂未发现复发病例。
3 结论
IM主要由EB病毒感染引起,B细胞表面因具有EB病毒受体,故人体感染EB病毒后,B细胞最先受攻击,之后引起T细胞的强烈反应,细胞毒性T细胞演变成为异型淋巴细胞[4,5],有报道发现[6,7],IM患儿感染EB病毒后,会出现T细胞及B细胞免疫紊乱,血液中CD4明显下降,CD8明显升高, CD4/CD8降低。国内外的相关研究表明[8,9], 多种病原体如CMV、MP、CP、HEV以及细菌感染、中毒、化学刺激因素等作用于人体后可引起与EB病毒感染类似的反应,导致T细胞及B细胞免疫紊乱,从而出现相似的临床表现,即传染性单核细胞增多综合征。本组资料表明,MP、CMV、CP、Cox、ADV等病原均可引起传染性单核细胞增多综合征,以MP、CMV最多见,与肖生平[10]的报道结果一致。传染性单核细胞增多综合征的临床表现与EB病毒所致的IM表现十分相似,有不规则发热、咽峡炎、皮疹、淋巴结和肝脾肿大及肝功能异常,淋巴细胞、异型淋巴细胞明显升高等特点,因此,临床疑诊IM时,须行病原学检查以明确病因。此外,本资料显示MP感染者多合并有呼吸道症状,CMV感染者多伴有肝、脾肿大,可能是由于不同病原对组织的异嗜性不同,故而临床表现不完全一致,但因样本数较少,尚须进一步积累临床经验。
以往认为,IM是自限性疾病,无需特殊治疗,但近年来研究[11]认为,抗DNA病毒药物更昔洛韦能明显缩短热程,肝脾、淋巴结缩小时间及WBC、异型淋巴细胞恢复时间。本组中CMV感染的患儿经更昔洛韦治疗亦取得了较好的疗效。MP、CP感染的患儿经使用大环内酯类抗生素及对症治疗,也取得了满意的疗效。
综上所述,多种病原体感染可导致传染性单核细胞增多综合征,出现类似的临床表现,临床疑诊IM的患儿,应尽量完善病原学检查以查明病因,以便进行合理的抗感染治疗。
参考文献
[1]胡亚美,江载芳.诸福棠实用儿科学[M].7版.北京:人民卫生出版社,2006:821-825.
[2]张之南,沈悌.血液病诊断及疗效标准[M].天津:科学技术出版社,1998:252-254.
[3]洪冬玲,李强,贾苍松.儿童传染性单核细胞增多症332例临床分析[J].中国实用儿科杂志,2003,18(12):723-726.
[4]Klein G,klein E,Kashuba E.Interaction of Epstein-Barr virus(EBV)with human B-lymphocytes[J].Biochem Biophys Res Commun,2010,396(1)67-73.
[5]Wingate P J,McAulay K A,Anthony I C,et al.Regulatory T cell activity in primary and persistent Epstein-Barr virus infection[J].J Med Virol,2009,81(5):870-877.
[6]夏骏,周永列,辜芳等.4种病原体感染后儿童外周血T淋巴细胞活化状态检测[J].中华医院感染学杂志,2013,23(9):2009-2011.
[7]魏扬.外周血异型淋巴细胞增高患儿病原学和细胞免疫变化的探讨[J].中国实用儿科杂志,2003,18(6):362-363.
[8]熊美和,汤仕忠. 传染性单核细胞增多症的病因探讨[J].实用儿科临床杂志,1993,8(1):37.
[9]Yonezawa A,Onaka T,Imada K.Cytomegalovirus-associated infectious mononucleosis-like syndrome accompanied by transient monoclonal expansion of CD8+ T-cells[J].Rinsho Ketsueki,2009,50(8):652-657.
[10]肖生平,付四毛,刘玉玲等.传染性单核细胞增多综合征的病原学及临床特点[J].中国感染控制杂志,2014,13(7):408-410.
[11]张国元,黄榕,杨于嘉.更昔洛韦治疗小儿传染性单核细胞增多症临床疗效分析[J].中国当代儿科杂志,2001,3(6):691-692.
(收稿日期:2015.0.00)
