腹腔镜与开腹手术治疗子宫肌瘤的对比观察
2015-05-16殷素华
殷素华
(广东省普宁市人民医院妇产科,普宁市 515300)
子宫肌瘤是女性生殖器官中最常见的一种良性肿瘤,是由子宫平滑肌细胞增生而成[1]。近年来,子宫肌瘤的发病率逐年上升,严重影响了患者生活质量。有研究表明,子宫肌瘤是一种激素依赖性肿瘤,雌激素是促使肌瘤生长的主要因素,该病发生的早期,子宫肌瘤体积相对较小,临床症状并不十分明显[2,3]。现对比分析腹腔镜与开腹手术治疗子宫肌瘤的临床疗效,报告如下。
1 资料与方法
1.1 一般资料 选择2012年1月至2013年6月本院收治的子宫肌瘤患者88例,入院前均经临床诊断与B 超诊断确诊,年龄25~52(35.5±3.6)岁。经检查,子宫肌瘤分型:子宫浆膜下合并肌壁间肌瘤42例,单发子宫浆膜下肌瘤46例。子宫肌瘤直径为3.4~12.7cm。子宫肌瘤患者均有不同程度的压迫症状,多发性45例,单发性43例;其中痛经33例,不痛经55例,不孕不育5例。将上述子宫肌瘤患者按随机数字表法分为观察组39例和对照组49例,观察组患者接受腹腔镜手术治疗,对照组患者接受开腹手术治疗。术前行子宫颈防癌检查,行B超检查排除黏膜下肌瘤,应行病例检查+诊刮方法对子宫内膜较厚的患者排除子宫内膜病变。对比两组患者的一般资料,差异无统计学意义(P<0.05)。
1.2 方法 两组患者均接受手术治疗,手术在气管内插管全身麻醉下进行,均采用膀胱截石位。观察组采用宫腹腔镜联合手术治疗。分别在患者脐部左侧旁开约8cm、麦氏点及其左侧对应点、反麦氏点处各切开一长约5 mm的切口作为操作孔。建立人工二氧化碳气腹,气腹压力控制在12mmHg,举宫棒通过宫颈放入子宫腔内。腹腔镜放于脐部。电凝刀拉钩切开子宫肌瘤包膜,以大抓钳钳夹住瘤体,完全分离子宫肌瘤瘤体与假包膜,将子宫肌瘤完全剥离,剥离术完成后对创伤面进行双层缝合。第一步缝合肌瘤腔隙,其次再缝合浆肌层。以大抓钳牵引并清除子宫肌瘤包膜及其粘连组织,完全剥离子宫肌瘤体后,将套线拉紧,一直到达肌瘤底部后行电凝切断。手术探查过程中,观察子宫内膜的穿透状况,若子宫内膜被穿透,应先缝合1/3浆肌层,其后再缝合浆膜层;若子宫内膜无穿透,先对1/2肌层进行缝合,再对子宫肌瘤瘤腔进行缝合,最后对1/2层浆肌层进行缝合。采用传统的开腹子宫肌瘤剥除术对对照组患者进行治疗。手术完成。术后给予加强补液营养支持、调整水电解质和酸碱平衡、预防性应用抗生素及对症治疗,引流管在术后留置24~48 h后拔除。
1.3 统计学方法 采用SPSS17.0统计学软件分析,计量资料采用均数±标准差表示,采用t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 术中出血量和手术时间 对照组的术中出血量和手术时间均少于观察组,但术后下床活动时间、肛门排气时间、抗生素应用时间和住院天数均长于观察组,术后并发症发生率高于观察组,两组比较,差异均有统计学意义(P<0.05),见表1。
表1 两组术中出血量和手术时间等比较(±s)
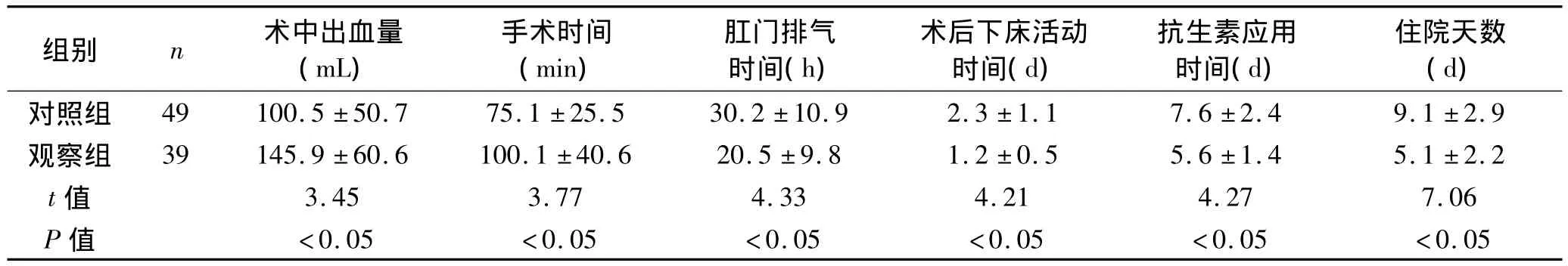
表1 两组术中出血量和手术时间等比较(±s)
组别 n 术中出血量(mL)手术时间(min)肛门排气时间(h)术后下床活动时间(d)抗生素应用时间(d)住院天数(d)对照组 49 100.5±50.7 75.1±25.5 30.2±10.9 2.3±1.1 7.6±2.4 9.1±2.9观察组 39 145.9±60.6100.1±40.620.5±9.8 1.2±0.5 5.6±1.4 5.1±2.2 t值 3.45 3.77 4.33 4.21 4.27 7.06P值<0.05<0.05<0.05<0.05<0.05<0.05
2.2 术后并发症发生率 手术后,对照组有4例脂肪液化病症,发生率为 4.55%,明显高于观察组(0.00%),两组比较,差异有统计学意义(χ2=8.67,P<0.05)。
3 讨 论
子宫肌瘤是妇产科的常见肿瘤,其临床表现为月经周期不规则、出现延迟现象、白带异常增多、腹部坠涨、腹部疼痛、腰部酸痛等[4]。目前以手术作为子宫肌瘤的主要治疗方式,常见的手术方式主要包括子宫次全切、子宫肌瘤剥除术和子宫全切术[5]。开腹手术因在直视的情况下操作,术野更为开阔,可以更加清晰地观察病情,并可降低因过多的手术器械和复杂操作而增加的手术费用。因此,常被应用于子宫肌瘤的临床治疗中[6]。传统手术为开腹术,清除肌瘤组织彻底,但对患者的创伤较大,对预后不利[7]。腹腔镜下子宫肌瘤挖除术,不但可以对肌瘤及时诊断,也可及时实施临床治疗,具有手术后恢复快、创伤小、住院时间短、手术后的切口相对美观和术后生活质量恢复快等优点而被广泛应用[8]。本研究比较了腹腔镜与开腹手术治疗子宫肌瘤的临床疗效,结果显示,接受腹腔镜手术治疗的观察组的术后下床活动时间、肛门排气时间、抗生素应用时间和住院天数均短于开腹手术治疗,且术后并发症发生率较低,提示该种手术方式具有较好的临床应用前景。
腹腔镜手术时,要充分考虑子宫肌瘤的大小、数目、位置以及对手术的耐受性等。腹腔镜手术前,术者要对自身水平有一个判定,再综合患者的情况,制定合理的手术方案。子宫黏膜下肌瘤、子宫肌壁间肌瘤、宫颈肌瘤、子宫肌壁间的小肌瘤以及太大的子宫浆膜下肌瘤均是影响子宫肌瘤手术成功的关键因素[9]。有研究指出,出现以下情况者不适宜进行腹腔镜下子宫肌瘤剥除术,如:直径太大(>9cm)的肌瘤、数目比较多(>3个)的子宫肌瘤、位置太低的肌瘤、子宫动静脉血管处的肌瘤或子宫峡部的肌瘤以及子宫腺肌瘤等[10]。手术开始时,子宫的血供最好在手术早期电凝切断,以尽量降低术中出血量[9~11]。本研究腹腔镜手术以CO2作膨腹介质,可以使肌瘤细胞的pH值降低,使处于酸性状态,将细胞有丝分裂相关的酶激活,促进肿瘤细胞生长。同时,使得机体系统免疫功能和防御功能减小,阻抑机体对肌瘤细胞的吞噬作用;另外,腹腔镜手术时产生的CO2气流,影响腹腔内肌瘤细胞气雾化[4]。因此,上述不足或缺点仍是今后改进的方向。
综上所述,相比于开腹手术而言,腹腔镜手术治疗子宫肌瘤恢复快、创伤小、术后并发症少,值得临床推广应用。
[1]李 莉,宋静慧.子宫肌瘤治疗研究进展[J].内蒙古医学杂志,2012,44(4):441-445.
[2]梁 志.子宫肌瘤的治疗现状[J].吉林医学,2012,33(7):1464-1464.
[3]郭俊凤.子宫肌瘤手术治疗540例临床分析[J].中国社区医师,2009,11(213):79-80.
[4]陈韵洁,于 江.腹腔镜下妊娠期子宫肌瘤剔除术临床分析[J].中国妇幼保健,2009,24(24):3477.
[5]黄思毅,曾钦凤.子宫肌瘤和子宫腺肌病的临床鉴别诊断[J].广东医学院院报,2011,29(1):52.
[6]李 龙,王月玲.腹腔镜下子宫肌瘤剔除术与开腹手术的临床疗效对比[J].中国肿瘤临床与康复,2012,19(4):363-364.
[7]骈改英.开腹手术与腹腔镜手术子宫肌瘤剔除术的疗效研究[J].中国医学创新,2011,8(25):58-59.
[8]吴 舒.腹腔镜手术与传统开腹手术剔除子宫肌瘤的临床疗效比较[J].医药论坛杂志,2013,34(10):39-40.
[9]郭锦芳,戚伟珍.子宫肌瘤的腹腔镜剔除术和开腹手术的比较研究[J].中国现代医生,2011,49(24):157-158.
[10]蒋 丽,白 华,韦妙成,等.腹腔镜与开腹手术行子宫肌瘤剔除术的临床对比研究[J].微创医学,2011,6(3):218-220.
