2型糖尿病患者糖化血红蛋白和超敏C反应蛋白在微血管病变中的临床价值
2011-05-16钟淑萍王兴木
钟淑萍 王兴木
糖尿病是一种由多种病因引起的内分泌代谢紊乱疾病,易引发多系统脏器的损害。2型糖尿病常发生于中老年人,当患者血糖长期控制不良时,易并发血管病变,特别是糖尿病微血管病变(DMA)。糖尿病肾病(DN)与糖尿病视网膜病变(DR)是DMA的主要表现形式。Rossing K等[1]认为糖尿病肾病占2型糖尿病人群的40%,主要表现为蛋白尿和高血压。Lee等[2]认为视网膜病变是糖尿病严重的微血管并发症,是导致糖尿病患者视力不可恢复的主要原因,2002年WHO统计全世界因糖尿病导致失明的患者占糖尿病人群的5%,在发达国家高达15%~17%[3]。本研究通过检测172例病史10年以上的糖尿病患者和50例正常对照外周血糖化血红蛋白(HbA1c)、hs-CRP的浓度,对糖尿病并发DMA的患者血清HbA1c、高敏C-反应蛋白(hs-CRP)的变化作初步探讨分析。
资料与方法
1.对象:172例2型糖尿病(男性78例,女性94例,年龄范围43~71岁,中位年龄57岁),其中41例(男性17例,女性24例,年龄范围43~66岁,中位年龄53岁)经影像学、病理学、实验室检查以及1985年全国眼底病学术会议诊断标准确诊为无糖尿病肾病(NDN)及无糖尿病视网膜病变发生糖尿病肾病(NDR)发生,作为无糖尿病微血管病变 (NDMA)组,另131例(男性61例,女性70例,年龄范围44~71岁,中位年龄55岁)经上述检查确诊有DN、DR或二者同时发生,作为糖尿病微血管病变(DMA)组[1]。DMA组又分为以下3组:DN组(DN发生DR未发生)37例(男性17例,女性20例,年龄范围44~67岁,中位年龄54岁),DR组(DR发生DN未发生)28例(男性13例,女性15例,年龄范围45~69岁,中位年龄56岁),DN合并DR组(DNDR均发生)66例(男性31例,女性35例,年龄范围46~71岁,中位年龄57岁)。T2DM诊断根据1999年WHO关于2型糖尿病诊断标准,所有糖尿病患者病史均≥10年。健康对照组50例(男性24例,女性26例,年龄范围31~65岁,中位年龄48岁),均无心、脑、肺、血液及感染性疾病。所有实验对象均排除1型糖尿病、应激状态(感染、心脑血管意外)、肿瘤、免疫系统疾病等。
2.方法:抽取受检者清晨空腹静脉血5ml,肝素抗凝管中的全血测定HbA1c,分离胶采血管中的血清测定hs-CRP,HbA1c测定采用酶比色法,hs-CRP测定采用免疫比浊法,两种指标均由日立7180全自动生化分析仪测定,试剂由北京中生公司提供。检测按照标准操作规程进行。结果阳性标准:HbA1c≥6.0%,hs-CRP≥8mg/L。
3.统计学分析:采用SPSS 16.0统计学软件进行统计分析;计量资料用均数±标准差()表示,3组间两两比较采用q检验;计数资料用例数、百分数进行描述。
结 果
1.HbA1c、hs-CRP在正常对照组、NDMA组和DMA组外周血的浓度检测:172例糖尿病患者和50例正常对照组比较,前者外周血中HbA1c、hs-CRP浓度均显著高于后者(P<0.05);糖尿病微血管病变(DMA)组患者外周血中HbA1c、hs-CRP浓度均显著高于未发生糖尿病微血管病变(NDMA)组患者(P<0.05)(表1)。
表1 3组人群外周血中HbA1c、hs-CRP的浓度()

表1 3组人群外周血中HbA1c、hs-CRP的浓度()
与正常对照组比较,▲P<0.05;与NDMA组比较,★P<0.05
hs-CRP正常对照组组别 n HbA1c(%)50 4.86±0.94 1.15±0.66 NDMA组 41 7.45±2.33▲ 3.11±1.97▲DMA组 131 11.55±5.87▲★ 5.25±3.29▲★
2.外周血HbA1c、hs-CRP浓度与糖尿病微血管病变(DMA)的关系:DN合并DR组患者外周血HbA1c、hs-CRP的浓度均显著高于DN组、DR组(P<0.05);DN组外周血HbA1c、hs-CRP的浓度与DR组患者的浓度差异无统计学意义(P>0.05,表2)。

表2 HbA1c、hs-CRP在DN组、DR组和DN与DR组外周血中的浓度
3.NDMA组和DMA组外周血HbA1c、hs-CRP检测阳性结果统计:41例NDMA患者和131例DMA患者外周血HbA1C、hs-CRP检测阳性结果(表3)。
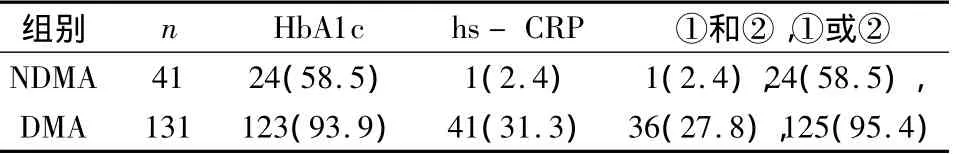
表3 两组患者外周血HbA1c、hs-CRP检测阳性结果[n(%)]
4.外周血HbA1c、hs-CRP检测诊断DMA的准确性分析:外周血HbA1C检测用于诊断DMA具有较高的敏感性、阳性预测值;hs-CRP检测用于诊断DMA具有较高的特异性;两者的可靠性都较高。
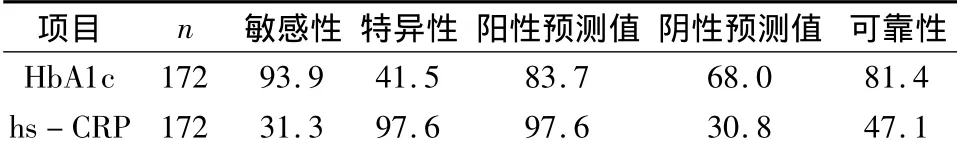
表4 HbA1c、hs-CRP诊断DMA的准确性评估(%)
讨 论
糖尿病肾病和糖尿病视网膜病变是病史10年以上糖尿病患者最主要的微血管并发症,严重威胁人类的健康。HbA1c是通过氨基端一个或两个β链与葡萄糖结合的血色素片段,HbA1c复合体的浓度是由血液在葡糖糖的浓度决定的,因红细胞的寿命是120天,所以外周血HbA1c的浓度可以反映3~4个月的葡糖糖平均浓度[4]。糖尿病患者外周血HbA1c会出现不同程度的增高,检测HbA1c浓度变化可以在一定程度上反映糖尿病患者病情的改变以及并发症发生[5~7]。HbA1c 检查方法快速、简单、取血量小,不易受其他因素影响等优点,是目前糖尿病控制良好与否的重要指标[8]。
2型糖尿病是一种炎症过程,与心血管疾病关系密切,CRP属于急性时相反应蛋白的,是近年来研究较多的一种与代谢类疾病相关的炎性因子[9]。Andress等[10]认为糖尿病患者胰岛素可拮抗肝脏急性时相蛋白(如CRP)的合成,在胰岛素抵抗时胰岛素敏感性下降对肝脏合成CRP的抑制作用减弱导致CRP合成增加。一些文献报道CRP与糖尿病进展密切相关,检测外周血CRP可以评估糖尿病的并发症发生[11]。
本实验资料显示HbA1c、hs-CRP在2型糖尿病组高于正常对照组,在2型糖尿病患者中,微血管病变组高于无微血管病变发生组,提示HbA1c和hs-CRP与2型糖尿病相关。HbA1c不仅是高血糖变化的判断指标,可能也参与了微血管的损害过程,成为微血管损害的重要因子[12]。DR组患者HbA1c浓度增高增进了与氧亲和能力,使氧解离困难,以致视网膜组织缺氧,加速DR的发展,HbA1c水平越高,DR也越严重[13]。HbA1c合成速率与GLU的浓度成正相关,是反映DM 2~3个月血糖控制水平的良好指标。GLU不仅与血浆中的蛋白结合,同时也和肾小球基膜结构蛋白发生不可逆的非酶促反应,这种糖化后功能异常的蛋白质在肾损害中起重要作用,HbA1c在糖尿病微血管病变的发生发展中起到一定的作用[14]。
糖尿病作为一种炎症过程,hs-CRP的高低可以反映病情的严重程度。DN合并DR的糖尿病患者外周血HbA1c、hs-CRP的浓度高于单独患有 DN或DR糖尿病患者,进一步证实了HbA1c、hs-CRP与2型糖尿病微血管病变的发生相关。通过检测糖尿病患者外周血HbA1c、hs-CRP浓度,控制血糖水平,早期预防微血管病变的发生。HbA1c检测判断糖尿病微血管病变的发生具有较好的敏感性、阳性预测值和可靠性,但特异性不高。hs-CRP具有较好的特异性和阳性预测值,但敏感性、阴性预测值及可靠性均不高。当两种指标联合检测时,诊断DMA的敏感性为95.4%(125/131)、特异性为97.6%(40/41)、阳性预测值为97.6%(36/36+1)、阴性预测值为80.0%(24/24+6)、准确性为82.6%(125+17/172)。外周血HbA1c、hs-CRP联合检测可以更好地分析糖尿病微血管病变的发生与否,指导患者注重血糖浓度的控制,预防或延缓糖尿病微血管病变的发生发展。
总之,定期动态监测确诊糖尿病的患者外周血HbA1c及hs-CRP的变化对,随时了解糖尿病患者血糖水平的控制,并有助于减少或延缓DN和DR的发生发展。
1 Rossing K,Christensen PK,Hovind P,et al.Progression of nephropathy in type 2 diabetic patients.Kidney Int,2004,66(4):1596-1605
2 Chee-Tin Christine Lee,MPhil,1 Emma L,et al.Micronutrients and Diabetic Retinopathy A Systematic Review.Ophthalmology,2010,117(7):71-78
3 Resnikoff S,Pascolini D,Etya'ale D,et al.Global data onvisual impairment in the year 2002.Bull World Health Organ,2004,82(11):844-851
4 Motta M,Bennati E,Cardillo E L,et al.The value of glycosylated hemoglobin(HbA1c)as a predictive risk factor in the diagnosis of diabetes mellitus(DM)in the elderly.Archives of Gerontology and Geriatrics,2010,50(1):60-64
5 Annie A,Mavian DO,Miller S,et al.Managing Type 2 Diabetes:Balancing HbA1c and Body Weight.Postgraduate Medicine,2010,122(3):106-117
6 Motta M,Bennati E,Cardillo E,et al.The value of glycosylated hemoglobin(HbA1c)as a predictive risk factor in the diagnosis of diabetes mellitus(DM)in the elderly.Archives of Gerontology and Geriatrics,2010,50(1):60-64
7 赵宗玲,吴亚荣,满玉霞.糖化血红蛋白检测在糖尿病诊断治疗中的价值探讨.中国卫生检验杂志,2010,20(8):1977-1978
8 马勇,覃艳玲.糖化血清蛋白及糖化血红蛋白在妊娠糖尿病诊断的探讨.中国医学工程,2004,12(6):87
9 宋燕,于景云,张凤华.2型糖尿病患者超敏C反应蛋白和白细胞介素6的应用研究.中国实用医药,2010,5(26):20-21
10 Andress F,RalpDA,Russell PT,et al.Elevated levels of acute phase protein and plasm inogen actvator inhibitor21 predictthe developm entoftype 2 diabetes;The insulin resistance ather osclerosis study.Diabetes,2002,51(10):1131-1137
11 Katagiri S,Nitta H,Nagasawa T,et al.Multi-center intervention study on glycohemoglobin(HbA1c)and serum,high-sensitivity CRP(hs-CRP)after local antiinfectious periodontal treatment in type 2 diabetic patients with periodontal disease.Diabetes research and clinical practice,2009,83(3):308-315
12 李英,徐景,井楠.糖化血红蛋白、尿微量蛋白测定判断2型糖尿病患者肾损害程度的探讨.天津医药,2002,30(5):280-281
13 周林华,冯倩,高宗鹰,等.2型糖尿病视网膜病变患者糖化血红蛋白与高敏C-反应蛋白检测.昆明医学院学报,2010,31(7):145-146
14 余红,陆其兵,戴宏斌.胱抑素C脂蛋白(a)及糖化血红蛋白测定对不同肾损害期糖尿病的临床价值.实验与检验医学,2010,28(4):357-358
