MRI动态观察膝关节滑膜厚度对类风湿性关节炎活动性的评估价值
2010-03-08薛卫宽陈金春喻迎星鲁君敏温新东吴焕林
薛卫宽 陈金春 喻迎星 鲁君敏 温新东 吴焕林
目前类风湿性关节炎(RA)的诊断主要根据美国风湿协会(ARA)1987年制定的《类风湿性关节炎的诊断标准》[1],该标准影像学方面主要以传统的X平片为依据[2],但平片不能显示风湿性关节炎的早期滑膜病变,而MRI能显示滑膜的炎症、渗出、增厚、血管翳等现象,为类风湿性关节炎的早期诊断提供客观的依据。故作者自1999年5月~2008年12月收集了有完整记录的RA患者61例资料,分析RA患者MRI膝关节滑膜增厚对病变活动性的评估价值,现报道如下。
1 资料与方法
1.1 一般资料 RA患者61例,男12例,女49例;年龄24~71岁,平均年龄42.6岁。临床诊断符合1987年美国纽约类风湿协会(RAR)修订RA诊断标准。所有病例均经半年以上的治疗。
1.2 临床检查 症状和体症:晨僵时间、关节痛个数、关节肿个数;实验室检查:包括血沉(ESR)、类风湿因子(RF)、C反应蛋白(CRP)。
1.3 MRI检查 双侧膝关节(包括初诊和6个月后复查的MRI片子):对患者膝关节行矢状位、冠状面、横断面常规MR检查;静脉注射(0.25mL/kg)Gd-DTPA,行SE增强T1W扫描。测量髌上囊滑膜最厚处的厚度,两侧膝关节以一侧最厚处滑膜厚度为准,均经3位医生各自测量,取平均值。
1.4 评估标准
1.4.1 健康评定调查提问(hea lth as s e s sment questionnaire,HAQ) 根据1980年Fries等制作的HAQ问卷简化修订版:(1)自己穿衣服,包括系鞋带和纽扣;(2)上床,下床;(3)端一满杯水送到嘴边;(4)在室外的平地上行走;(5)自己洗澡,且擦干身体;(6)蹲下,拾起地上的衣服;(7)开关水龙头或者瓶塞;(8)上下车。每项得分如下:0=无困难、1=有些困难、2=很困难、3=不能进行。
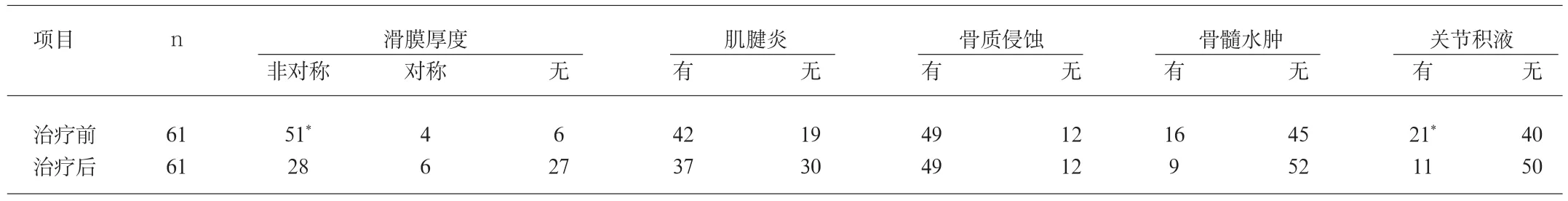
表1 类风湿性关节炎(106个关节)治疗前后MRI征象(n)
1.4.2 关节炎影响指数(arthritis impactmeasurement scale,AIMS) 根据《中华风湿病学》[3]AIMS问卷对患者进行整体评估,完整的问卷包括:移动能力、物理活动、灵活性、社会能力、社会活动、自理能力、疼痛、抑郁、焦虑九部分,39个问题,结果能1分,否2分。评价患者的生理、心理、社会功能的综合性指数。由病人自己在20min内完成。
2 结果
2.1 61例类风湿性关节炎治疗前后MRI征象分析(见表1)
2.2 61例RA患者治疗前、后膝关节滑膜厚度的比较(见表2)
2.3 滑膜增厚与各项临床指标的关系(见表3) 治疗前、后滑膜厚度的95%可信区分别为(5.17±0.78)mm和(2.15±0.25)mm,根据治疗前滑膜厚度的下限和治疗后滑膜厚度的上限进行分组。
3 讨论
3.1 类风湿性关节炎治疗前、后MRI征象对照分析 RA主要侵犯全身各处关节,主要侵犯手、足、腕、膝等关节。滑膜炎为RA的基本病理改变[4],其病理特点为多发性和对称性慢性增生性滑膜炎[1],表现为侵蚀性的关节滑膜炎、炎性细胞侵润、血管翳形成、侵蚀关节软骨、软骨下骨和肌腱等,造成关节软骨、骨、关节囊破坏[5]。本组治疗前、后滑膜增厚发生率分别为90.16%和55.74%,两者间比较差异显著(P<0.05),其中非对称性滑膜增厚分别为51例(占83.60%)和28例(占45.90%),对称性增厚分别为4例(占6.56%)和6例(占9.84%)。增生的滑膜表面毛糙,沿关节边缘及软骨表面葡萄生长,逐渐形成了血管翳,多呈条状、结节状和混合性3种类型,根据病情的不同时期可分为炎性、纤维性和混合性3种类型。纤维血管翳表示疾病处于静止期,而炎性和混合性血管翳表示疾病处于活动期。增生血管翳表示疾病处于活动期[5]。滑膜炎和所致的关节积液是RA的早期病理改变,本组治疗前、后关节积液发生率分别为34.43%(21例)和18.33%(11例),两者间比较差异显著(P<0.05),即出现明显吸收现象。滑膜炎的存在也是临床病情活动的基础,但仅通过临床评估还不足以判断其活动期[6]。两组治疗前、后的肌腱炎、骨质浸润、骨髓水肿等征象间比较均无显著差异(P>0.05)。本组病例,旨在通过动态观察RA患者MRI髌上囊滑膜厚度,分析滑膜厚度和临床症状的关系,为评定RA的活动性提供客观的依据。
3.2 类风湿性关节炎滑膜病变的MRI表现
表2 61例RA患者106个关节治疗前、后关节的滑膜厚度()

表2 61例RA患者106个关节治疗前、后关节的滑膜厚度()
注:*与治疗后组比较,P<0.05。
项目 n(个关节) 膝关节滑膜厚度(mm)治疗前 106 5.17±0.4*治疗后 106 2.15±0.13

表3 膝关节滑膜厚度与各项临床指标的关系
3.2.1 RA病理与MRI征象的关系 文献[7]认为,急性期滑膜炎的镜下改变为滑膜充血、水肿和组织疏松,在发病第1周即可出现;MRI滑膜强化很可能反映了这种病理变化。慢性期时滑膜细胞增生、炎性细胞侵润及血管翳形成;MRI上滑膜增厚很可能反映了这种病理变化。所以MRI不同的滑膜征象反应了不同的病理时期。
3.2.2 滑膜渗出的MRI征象 滑膜渗出、增生及血管翳形成、关节腔积液表现为关节囊肿大,其内出现均匀长T1长T2积液信号,注入造影剂无强化。滑膜增厚和关节积液在T1长T2信号上不能区别,需要增强后检查。
3.2.3 滑膜增生和血管翳形成的MRI征象 在正常情况下,MRI一般不能分辨滑膜,一旦关节可见滑膜,则常提示有滑膜增生和/或血管翳形成[8]。增生的滑膜表现为细条状T1等或稍低信号,T2等或不均匀稍高信号灶。通常增生滑膜表面毛糙,沿关节边缘及软骨表面葡萄生长,逐渐形成血管翳,这是RA特征性改变。血管翳多呈条状、结节状、或团块状,根据病情不同时期可分为炎性、纤维性和混合性3种类型,其MRI信号也相应不同。炎性血管翳T1WI下呈中等信号,在STIR下为高信号,增强后T1WI强化;纤维性血管翳由于纤维成份占主要地位,含液体少,因此在T1WI呈中等信号,在STIR亦为中等信号,由于造影物质进入受限,增强后T1WI不强化。纤维性血管翳表示疾病处于静止期,而炎性和混合性血管翳则表示疾病处于活动期。增生滑膜与血管翳在T1加权像中显示最清楚[5]。
3.3 RA滑膜厚度与活跃性的关系及活动性的评估价值 根据本组资料统计观察,治疗前和治疗后的滑膜厚度有明显的差异(P<0.05);治疗前、后膝关节滑膜厚度的95%可信度下限和上限分别为4.39mm和2.40mm;滑膜厚度≥4.39mm、4.39~2.40mm、≤2.40mm者的ESR、HAQ评分、AIMS、关节肿胀数均有显著的差异(P<0.05)。故动态观察滑膜的厚度可评估RA的活跃性。
[1]Arnett F C,Edworthy S M,Block D A,et al.The American Rheumatism Association 1087 revised criteria for the classification of rheumatoid arthritis[J].Arthrits Rheum,1988,31(3):315-324.
[2]余卫,冯逢,林强,等.类风湿性关节炎腕关节病变的影像学分析:X线、CT和MR影像对比观察[J].中华放射学杂志,2004,38(4):348-353.
[3]陈敏生,主编.中华风湿病学[M].北京:华夏出版社,2004:766.
[4]邱逦,罗燕,彭玉兰.超声对于类风湿性关节炎膝关节滑膜病变的研究[J].中国医学影像技术,2005,21(11):1732-1734.
[5]肖萤,张桂英.类风湿关节炎的影像学诊断[J].临床医学研究,2005,22(3):404-406.
[6]Reiser M F,Bongartz G P,Erlemann R,et al.Gadoliniunr DTPA in rheumatoid arthritis and related disease:first results with dynamic magnetic resonance imaging[J].Skeletal Radiology,1989,18:591-597.
[7]蒋明,主编.风湿学[M].北京:科学出版社,1995.448-449.
[8]Yulish B S,Lieberman J M,Newman A J,et al.Juvenile rbeumatoid arthntis:assessment with MR imaging[J].Radiology,1987,165:149.
