术中护理对前外侧入路全髋关节置换术患者舒适度及术后生活自理能力的影响
2015-05-08阚峰玉
阚峰玉
术中护理对前外侧入路全髋关节置换术患者舒适度及术后生活自理能力的影响
阚峰玉
目的 探讨术中护理对行全髋关节置换前外侧入路手术患者舒适度及术后康复的影响。方法 80例拟行全髋关节置换前外侧入路手术患者随机分为对照组与干预组, 各40例。对照组围手术期给予常规护理, 干预组针对常见体位性损伤发生原因术中加强配合及干预。观察两组患者术后舒适度及生活自理能力情况。结果 干预组疼痛度较对照组明显减轻(t=6.70, P<0.05), 肢体方便度较对照组明显提高(t=6.01, P<0.05);干预组Barthel指数明显高于对照组(t=2.85, P<0.05)。结论 加强术中配合能有效改善前外侧入路全髋关节置换术患者舒适度并提高其术后生活自理能力, 对促进患者术后康复具有重要意义。
全髋关节置换;前外侧入路;术中护理
全髋关节置换术是目前治疗髋关节疾病较为理想的髋关节成形手术, 可有效保证关节稳定并缓解髋关节疼痛。术中手术配合是影响全髋关节置换术成功及术后疗效的关键环节[1]。2008年8月~2014年12月, 本院对40例拟行全髋关节置换前外侧入路手术患者针对其常见体位性损伤发生原因加强了术中配合及护理, 并与同期40例常规护理患者进行了对比观察, 现将研究结果报告如下。
1 资料与方法
1.1 一般资料 以2009年11月~2014年12月于本院诊治的股骨颈骨折、拟行全髋关节置换术的80例患者为研究对象, 随机分为对照组与干预组, 各40例。对照组中男26例,女14例;年龄57~76岁, 平均年龄(62.5±8.4)岁;其中中间型股骨颈骨折21例, 头下型骨折12例, 基底型骨折7例;左侧骨折14例, 右侧骨折26例;患者伴糖尿病者2例, 伴高血压者3例, 伴心脏病者3例。干预组男25例, 女15例;年龄56~78岁, 平均年龄(62.9±8.6)岁;其中中间型股骨颈骨折22例, 头下型骨折11例, 基底型骨折7例;左侧骨折15例, 右侧骨折25例;患者伴糖尿病者3例, 伴高血压者2例,伴心脏病者4例。两组患者一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。
1.2 手术方法 两组均于腰硬联合麻醉下行单侧前外侧入路全髋关节置换术, 术中用电锯将所有坏死股骨头切除并磨锉髋臼, 使骨髓腔扩大并安装假体, 其中髋关节采取髋臼假体并行非骨水泥固定, 股骨假体以骨水泥固定。待股骨骨水泥干后复位假体并屈髋内旋、伸直外旋确定无脱位后放置引流、逐层闭合切口, 并包扎护送患者回病房。
1.3 护理方法 对照组患者于围手术期行常规护理, 如术前完善各项检查、做好术前准备、术中确保手术室温湿度、常规消毒铺巾、做好术中器械配合、严格无菌操作及常规术后护理等。干预组在该护理基础上针对常见体位性损伤发生原因术中加强配合及干预, 具体如下。
1.3.1 预防循环功能改变 腰硬联合麻醉全髋关节置换术患者循环功能减弱, 术中突然搬动患者可能导致患者发生血压骤降、急性循环功能不全等, 同时术中固定骨盆过紧或肢体局部长时间受压也可影响静脉回流致回心血量减少、手术期间各重要脏器血液供应不足。故患者麻醉后巡回护士要仔细检测患者体位有无影响其肢体循环, 在用约束带固定肢体外展时巡回护士要常巡视检查并适当调整约束带以防约束带过紧而影响血液回流。同时术中要注意对患者做好保暖措施、可对患者上肢进行适当局部按摩并时刻注意使其保持功能位。
1.3.2 预防周围神经及头部颈椎肌肉损伤 全髋关节置换术中常见的神经损伤包括腓总神经损伤、臂丛神经损伤、桡神经损伤、尺神经及股神经损伤等, 这主要与术中牵拉不当、压迫或缺血等有关。头部颈椎肌肉损伤则主要与麻醉后颈部肌肉张力丧失、术中长时间头后仰、体位变换时过度拧扭头等有关。故患者仰卧位时应垫头圈, 健侧腋下离腋窝10 cm左右应放置腋垫。在手术中采取上举屈曲法外展上肢时, 其外展夹角以65~75°为宜, 且前臂上举屈曲与上臂形成150~160°夹角。而膝下应放置薄针以使膝部以20~30°屈曲[2], 腕膝关节上约束时松紧以1指适宜以免压迫神经及血管。
1.3.3 预防腰背痛及皮肤挤压伤 腰背痛主要由麻醉后腰背部肌肉松弛致生理性弯曲消失、腰部肌肉长时间牵拉所致;而挤压伤多出现于骶骨、足跟、髂骨、髋骨等骨质突出部位,一般因长时间受压所致。故术中对患者健侧骨隆起处要黏贴褥疮贴及加铺厚垫以保护皮肤, 头颈部固定要依据颈部、脊柱的生理弯曲适当调整头圈位置与高度, 在采用骨盆固定架固定患者骨盆处时要用方垫间隔以免压伤皮肤或造成意外灼伤、挤压伤。术中转换体位时要确保患者头部、颈部、胸椎处于同一水平面旋转以减少体位不当性肌肉及皮肤损伤。
1.4 观察指标 于术后第10天采用自拟舒适度自评调查问卷对患者进行舒适度调查, 舒适度调查表主要包括疼痛度、肢体方便度两项指标, 每项评分0~10分, 其中疼痛程度越重, 自评分值越低, 肢体方便程度越大评分越高。同时采用Barthel指数[3]对患者日常生活能力如穿衣、进食、如厕等进行评分, 总分100分, 得分越高表示患者日常生活能力越高, 术后康复越好。
1.5 统计学方法 采用SPSS17.0统计学软件对数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组舒适度比较 干预组疼痛度较对照组明显减轻(t=6.70, P<0.05), 而肢体方便度较对照组明显提高(t=6.01, P<0.05)。见表1。
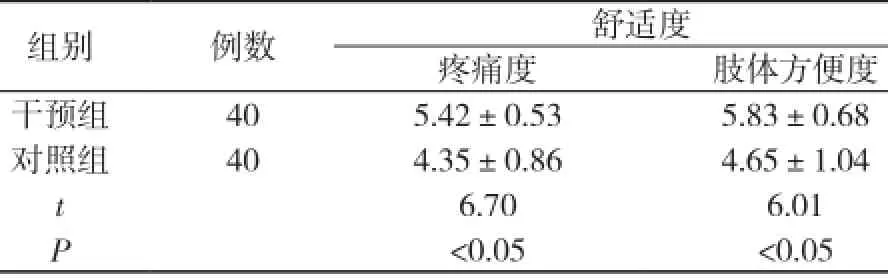
表1 两组患者舒适度自评得分比较( x-±s, 分)
2.2 两组Barthel指数比较 干预组Barthel指数明显高于对照组(t=2.85, P<0.05)。见表2。
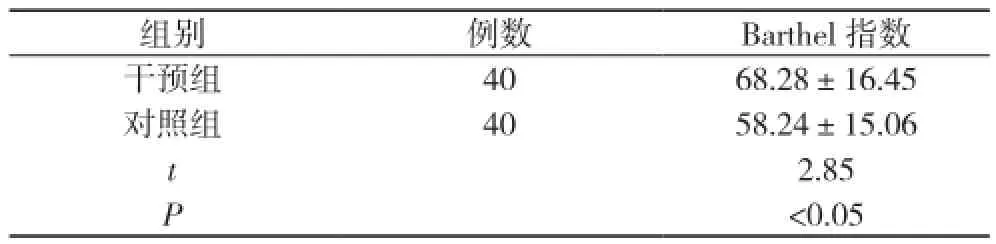
表2 两组Barthol指数比较( x-±s, 分)
3 小结
全髋关节置换术患者舒适度主要受患者术后疼痛、肢体方便程度等影响[4], 干预组患者术后无论疼痛度还是肢体方便度与对照组比较差异有统计学意义(P<0.05), 这可能与患者腰背痛等术后并发症减少有关, 同时提示出针对常见体位性损伤发生原因加强术中配合及护理可有效降低患者术后疼痛程度并提高患者肢体方便度, 这对于提高全髋关节置换术患者舒适度具有重要意义。同时从本研究观察结果还可看出,加强术中配合及护理的干预组术后生活自理能力明显高于对照组, 这提示出加强术中配合及护理对促进患者术后康复、提高其生活自理能力发挥了积极意义。
总之, 加强术中配合能有效改善前外侧入路全髋关节置换术患者舒适度并提高其术后生活自理能力, 这对于有效促进患者术后康复具有重要意义。
[1] 费璐竑.102例人工髋关节置换术病人的康复护理.全科护理, 2012, 10(3):648-649.
[2] 陈伟, 袁德凤.下肢抬高支架的研制及提高患者舒适度研究.基层医学论坛, 2012, 16(1):23-24.
[3] 唐士入, 周雪琴, 李颖.院外延续护理对全膝关节置换术后患者生活能力的影响.解放军护理杂志, 2010, 27(10B):1527-1531.
[4] 龙利, 梁凤军, 颜玲.人工全髋关节置换术后健侧与患侧翻身患者舒适度的对比研究.基层医学论坛, 2013, 17(18):2331-2332.
10.14163/j.cnki.11-5547/r.2015.26.188
2015-05-21]
215002 苏州市立医院本部手术室
