新生儿低血糖风险预测模型的构建及验证
2024-06-03张少艳张玮蔡婷婷
张少艳 张玮 蔡婷婷
[摘要] 目的 探討新生儿低血糖的相关危险因素,构建新生儿低血糖风险预测模型且检验模型效能。方法 采取回顾性分析方法收集2018年10月至2020年8月笔者医院住院分娩的新生儿及孕母临床数据727例,采用单因素分析和Logistic回归分析相关危险因素构建预测模型。选取2020年9月至2021年2月150例新生儿及孕母临床数据进行模型效能检验。结果 多因素 Logistic 回归分析结果显示,喂养问题、新生儿低体温、新生儿并发症、妊娠期糖尿病、胎儿宫内窘迫是影响新生儿低血糖的独立危险因素(P<0.05)。模型验证结果显示,曲线下面积(area under the curve,AUC)为0.883,敏感度为82.97%,特异性为88.35%,阳性预测值为76.47%,阴性预测值为91.92%,模型的总正确率为88.67%,具有理想的预测能力。结论 研究构建的预测模型对新生儿低血糖的发生风险具有良好的预测能力,可为早期排查新生儿低血糖高危人群并且启动预见性护理干预措施提供参考。
[关键词] 新生儿;低血糖;危险因素;预测模型
[中图分类号] R722 [文献标识码] A [DOI] 10.3969/j.issn.1673-9701.2024.11.010
Construction and validation of neonatal hypoglycemia risk prediction model
ZHANG Shaoyan1, ZHANG Wei1, CAI Tingting2
1.Ward 24, Obstetric Nursing Unit, the First Affiliated Hospital of Wenzhou Medical University, Wenzhou 315000, Zhejiang, China; 2.School of Nursing, Fudan University, Shanghai 200032, China
[Abstract] Objective To investigate the risk factors of neonatal hypoglycemia, establish the risk prediction model of neonatal hypoglycemia and test the effectiveness of the model. Methods Retrospective analysis was performed to collect clinical data of 727 newborns and pregnant mothers who were delivered in a Grade Ⅲ general hospital from October 2018 to August 2020. Univariate analysis and multivariate Logistic regression analysis were used to analyze related risk factors to construct prediction models. The clinical data of 150 newborns and pregnant women from September 2020 to February 2021 were selected to test the efficacy of the model. Results Multivariate Logistic regression analysis showed that feeding problems, neonatal hypothermia, neonatal complications, gestational diabetes and fetal distress were independent risk factors for neonatal hypoglycemia (P<0.05). The model verification results showed that the area under the curve (AUC) was 0.883, the sensitivity was 82.97%, the specificity was 88.35%, the positive predictive value was 76.47%, the negative predictive value was 91.92%, and the total accuracy of the model was 88.67%, which had a good prediction ability. Conclusion The prediction model established in this study has a good ability to predict the risk of neonatal hypoglycemia, which can be used to provide reference for early screening of high-risk groups of neonatal hypoglycemia and starting predictive nursing intervention measures.
[Key words] Neonates; Hypoglycemia; Risk factors; Predictive models
新生儿低血糖(neonatal hypoglycemia,NH)是新生儿较为常见的一种代谢性疾病。世界卫生组织(World Health Organization,WHO)提出,新生儿血浆血糖浓度≤2.60mmol/L即为低血糖,伴或不伴有临床症状均需进行临床处理[1]。相关研究显示,在高危新生儿中,NH发生率高达30%以上,早产儿中占15%~25%,正常足月儿占1%~5%[2]。由于大多数低血糖的患儿临床症状不典型,常被原发病所掩盖,或多为其他疾病的合并症,使得临床中难以及时发现并干预,这可能导致新生儿出现低血糖性的脑损伤、癫痫、遗留精神-运动发育迟缓等后遗症[3-4]。目前,NH预测模型尚少,且不适用于产科病房,尚无法有效地辅助医护人员早期识别新生儿发生低血糖[5-8]。因此本研究旨在构建预测模型,为早期排查NH高危人群并且启动预见性护理干预措施提供参考。
1 对象与方法
1.1 研究对象
本研究为回顾性病例对照研究设计,通过医院电子病历系统统一收集所有新生儿及孕母资料。研究者统一培训,采用统一的调查表及判断标准进行资料收集。及时录入新生儿及其孕母临床资料并进行编号,数据录入采用双人录入。收集2018年10月1日至2020年8月31日收住笔者医院住院期间的新生儿及其孕母资料共收集新生儿共782例,有55例孕母临床资料不完整予以剔除,最终纳入727例新生儿,孕母628例。其中,单胎529例,双胎99例,共发生NH105例。將低血糖患儿作为实验组,正常血糖的新生儿作为对照组进行分组研究。纳入标准:①入住产科病房所有新生儿;②入院24h内有血糖记录;③新生儿母亲或家属同意并知情监测新生儿血糖。排除标准:①临床资料不完整;②患有严重的先天性畸形的新生儿;③入院后即刻死亡、治疗中途放弃自动出院。本研究已获伦理委员会批准[伦理审批号:2020第(138)号]。
1.2 研究方法
检索中国知网、万方知识服务平台、PubMed、Web of Science、EBSCO等数据库有关NH相关文献以及循证指南[9-11],并通过专家咨询及小组讨论。制定NH风险评估调查表,最终共纳入34个自变量。
1.3 统计学方法
采用SPSS 20.0统计学软件对数据进行处理分析。计量资料用(![]() )表示,组间比较采用t检验;不服从正态分布的数据,采用非参数秩和Mann- whitney检验,以P<0.05为差异有统计学意义。计数资料采用χ2检验,将差异有统计学意义的变量进行多因素Logistic回归分析,进一步对模型效能进行检验;根据受试者操作特征(receiver operating characteristic,ROC)曲线计算得模型Youden指数来获得截取点,运用Logistic回归进行建模评分绘制ROC曲线,计算敏感度、特异性、检验模型效能。
)表示,组间比较采用t检验;不服从正态分布的数据,采用非参数秩和Mann- whitney检验,以P<0.05为差异有统计学意义。计数资料采用χ2检验,将差异有统计学意义的变量进行多因素Logistic回归分析,进一步对模型效能进行检验;根据受试者操作特征(receiver operating characteristic,ROC)曲线计算得模型Youden指数来获得截取点,运用Logistic回归进行建模评分绘制ROC曲线,计算敏感度、特异性、检验模型效能。
2 结果
2.1 NH的单因素分析
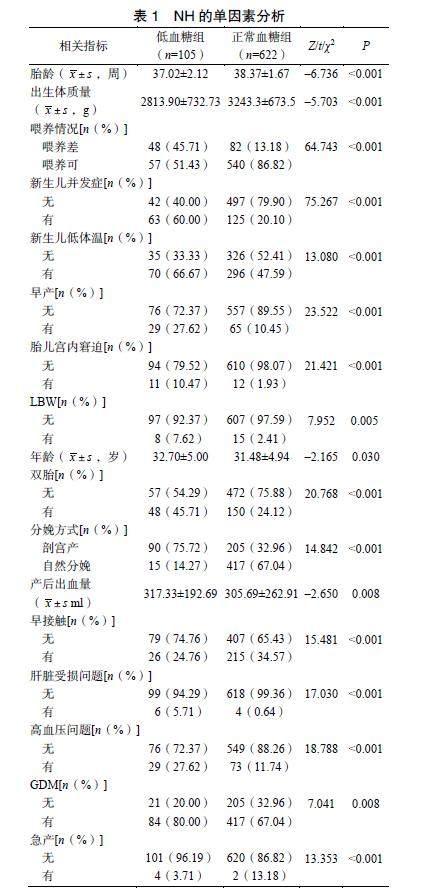
纳入变量中有17个变量差异存在统计学意义,包括新生儿低体温、妊娠期糖尿病(gestational diabetes mellitus,GDM)、新生儿并发症、低出生体质量儿(low birth weight,LBW)、胎儿宫内窘迫、双胎、喂养问题、早产、新生儿体质量、年龄、胎龄、孕期产后出血量、孕期增加体质量、分娩方式、早接触、高血压问题、肝损伤(P<0.05)。其余变量差异无统计学意义,见表1。
2.2 NH多因素Logistic回归分析及模型构建
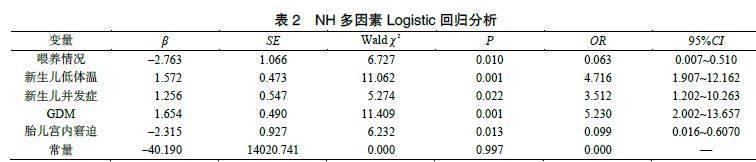
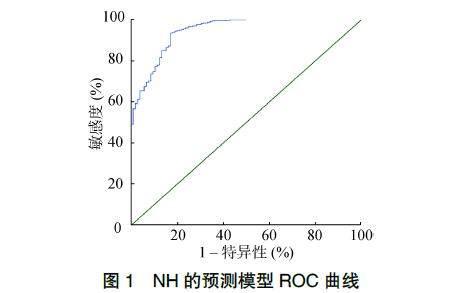
以单因素分析筛选出有统计学意义的变量,进行多因素Logistic回归分析,最终得到NH的独立危险因素包括喂养问题、新生儿并发症、新生儿低体温、GDM、胎儿宫内窘迫,见表2。对各个变量进行赋值,赋值方法见表3。将727例患儿根据赋值的结果依次计算出其对应P值,运用ROC曲线验证该模型的是否有诊断价值(图1),采用拟合优度检验(Hosmer-Lemeshow)评价预测模型是否有意义,该模型具有较高的Nagelkerke R2值(0.619)以及Hosmer-Lemeshow检验(P=0.091),提示模型有意义,曲线下面积(area under the curve,AUC)为0.944,95%CI:0.922~0.967,具有较好的拟合优度。见表4。
根据ROC曲线计算得模型Youden指数为0.762,敏感度为93.4%,特异性为82.9%,最佳临界值为0.774,显示该预测模型的预测性能良好。
2.3 NH风险预测模型的验证
模型建立后,收集从2020年9月至2021年2月150例新生儿及孕母为检验组,对该模型进行验证。将150名研究对象相应指标依次代入上述设计的回归方程:计算出其低血糖发生的概率P值,AUC为0.883,95%CI:0.823~0.944,见图2。以模型预测值最佳阈值0.738为界,实际发生低血糖人数为47例,模型预测发生低血糖39例,未发生低血糖8例,误判8例,敏感度为82.97%;在实际未发生低血糖103例中,模型预测未发生低血糖人数91例,发生低血糖12例,误判12例,特异性为88.35%。阳性预测值为76.47%,阴性预测值为91.92%;模型的总正确率为88.67%,显示该预测模型具有较好的准确度和可信度,可准确预测NH的发生情况。
3 讨论
本研究构建的预测模型中所识别的预测因子GDM,喂养问题与有关研究结果一致[12]。本研究模型具有较高的Nagelkerke R2值(0.619)以及Hosmer-Lemeshow检验(P=0.091),提示模型具有较好的拟合优度,AUC为0.944。本研究模型Youden指数为0.762,敏感度为93.4%,特异性为82.9%,最佳临界值为0.774。对该模型验证结果显示:AUC为0.883,95%CI:0.823~0.944。以模型预测值最佳阈值0.738为界,敏感度为82.97%、特异性为88.35%。阳性预测值为76.47%,阴性预测值为91.92%;模型的总正确率为88.67%,说明本研究模型的构建过程具有科学性,且经过验证集验证本预测模型的预测性能良好,该预测模型具有较好的准确度和可信度,可准确预测NH的发生情况。
新生儿体温<36.5℃较新生儿体温≥36.5℃发生低血糖风险高(OR=4.716,95%CI:1.907~2.162,P=0.001),可能原因是新生儿体温调节中枢的反馈机制不成熟,机体各系统发育不够健全以及医护人员在新生儿出生时未及时做好保暖等相关护理措施等[13]。应加强做好新生儿自身保暖措施外,每个产房都应设置温度控制器(WHO建议足月儿温度应当≥25℃,早产儿≥26℃)和湿度控制器,以便医务人员可以根据需要调整温湿度。
新生儿有发生并发症较没有发生并发症的发生低血糖风险高(OR=3.512,95%CI:1.202~10.263,P=0.022)。胎儿时期能量来源是葡萄糖,完全来源于母体,早产则导致新生儿机体内的肝糖原存储量不足[14]。临床应加强新生儿护理及血糖的监测,及时做好与新生儿科的沟通,根据病情变化决定是否转运新生儿入住NICU,具体的护理措施根据新生儿的并发症给予及时对症处理,进行下一步的治疗[15]。
孕母妊娠期间发生胎儿宫内窘迫比没有胎儿宫内窘迫导致新生儿发生低血糖风险高(OR=0.099,95%CI:0.016~0.607,P=0.013),可能的原因是胎儿发生宫内缺氧的应激状态下,儿茶酚胺类物质分泌增多,胎儿体内葡萄糖消耗增多,持续的缺氧,无氧酵解的增强,葡萄糖利用增加,使机体内储备的糖量降低。因此,在分娩前严密监测胎心监护,若胎心基线发生变化,确定胎儿宫内窘迫,应及时做好相应措施,给予急诊剖宫产的术前准备工作等。
本研究中喂养问题、GDM是新生儿发生低血糖的独立危险因素,与既往多数研究报道一致[16]。喂养情况差的新生儿较喂养情况好的新生儿发生低血糖风险高(OR=0.063,95%CI:0.007~0.510,P=0.010),可能的原因是新生儿出生以后,主要靠自身的吸吮获取营养,如果喂养不足、延迟喂奶等均易导致NH。因此母乳喂养是至关重要的,而保证母乳喂养的成功措施之一就是做好早接触、早吮吸、早开奶[17]。孕母妊娠期间发生GDM的新生儿比未患有GDM孕母的新生儿发生低血糖风险高(OR=5.230,95%CI:2.002~13.657,P=0.001),原因可能是GDM的孕妇胎儿娩出后,在孕母高血糖的刺激下形成高胰岛素血症,减少了胎儿肺泡表面活性物质,引起新生儿呼吸窘迫综合症。除此之外,新生儿体内的血糖供应由于从母体高血糖水平环境的脱离而中断,暂时性的高胰岛素血症仍然存在,如果不及时补充葡萄糖能量,容易出现低血糖[18]。因此,对于GDM所生的婴儿应给予连续血糖监测,可以检测出无症状的低血糖[19]。因此,对于GDM母亲,应做好孕期的饮食体质量管理[20]。
本研究建立的NH早期风险预测模型具有良好的预测效果,有利于及时评估NH的危险因素,减少NH的发生。由于本研究属于回顾性病例研究,可能存在选择偏倚,且为单中心研究且样本量偏小,影响论证强度,还需今后进一步扩大样本量开展相關研究探讨NH的危险因素。
利益冲突:所有作者均声明不存在利益冲突。
[参考文献]
[1] ZHAO T, LIU Q, ZHOU M, et al. Identifying risk effectors involved in neonatal hypoglycemia occurrence[J]. Biosci Rep, 2020, 40(3): 1–6.
[2] 王剑, 徐素香, 乔林霞, 等. NH对幼儿期脑发育的影响[J]. 中国妇幼保健, 2019, 34(21): 4964–4965.
[3] MAHAJAN G A, MIKHOPADHYAY K A, ATTRI S B, et al. Neurodevelopmental outcome of asymptomatic hypoglycemia compared with symptomatic hypoglycemia and euglycemia in high-Risk neonates[J]. Pediatr Neurol, 2017, 74: 74–79.
[4] 庄斌, 林新祝. NH脑病研究进展[J]. 中华新生儿科杂志, 2019, 34(5): 398–400.
[5] ENA J, GAVIRIA A Z, ROMERO S M, et al. Derivation and validation model for hospital hypoglycemia[J]. Eur J Intern Med, 2018, 47: 43–48.
[6] RUIZ N M, INIGUEZ J P G, GRACIA S R, et al. Prospective study on influence of perinatal factors on the development of early neonatal hypoglycemia in late- preterm and term infants[J]. An Pediatr, 2022, 96(3): 230–241.
[7] CAVALLARO A, IANNONE P, IOANNOU C, et al. Cerebroplacental ratio and AC growth velocity as novel predictors of severe neonatal hypoglycemia[J]. Ultrasound Obst Gyn, 2019, 54(Suppl 1): 50.
[8] 张天芳, 陈春芳. 关于Kendall 协和系数的理解[J]. 统计学与应用, 2020, 9(4): 578–581.
[9] RASMUSSEN A H, WEHBERG S, FENGER G J, et al. Retrospective evaluation of a national guideline to prevent neonatal hypoglycemia[J]. Pediatr Neonatol, 2017, 58(5): 398–405.
[10] PONNAPAKKAM A P, STINE C N, AHMAD K A, et al. Evaluating the effects of a neonatal hypoglycemia bundle on NICU admission and exclusive breastfeeding[J]. J Perinatol, 2020, 40(2): 344–351.
[11] 王敏, 張璐, 石芳鑫. NH的产科相关因素分析[J]. 中华妇幼临床医学杂志, 2017, 13(3): 303–309.
[12] 韩静, 尹卫, 步红兵, 等. NH风险预测模型的构建与临床应用研究[J]. 护士进修杂志, 2022, 37(1): 31–36.
[13] AQUINO W K, LOPES M V, SILVA V M, et al. Accuracy of the defining characteristics of the nursing diagnosis hypothermia in newborn[J]. Int J Nurs Knowl, 2019, 30(1): 21–27.
[14] SHARMA A, DAVIS A, SHEKHAWAT P S. Hypoglycemia in the preterm neonate: Etiopathogenesis, diagnosis, management and long-term outcomes[J]. Transl Pediatr, 2017, 6(4): 335–348.
[15] 冯小芳, 张丽萍, 钱施, 等. 临床护理路径在NICU早产儿家庭参与式护理中的应用效果研究[J]. 护理管理杂志, 2019, 19(1): 30–33.
[16] ALSWEILER J M, GOMES L, NAGY T, et al. Adherence to neonatal hypoglycaemia guidelines: A retrospective cohort study[J]. J Paediatr Child Health, 2020, 56(1): 148–154.
[17] 杨漂羽, 施姝澎, 张玉侠, 等. 住院新生儿母乳喂养循证指南的改编及评价[J]. 中华护理杂志, 2018, 53(1): 57–64.
[18] NAJAFI F, HASANI J, IZADI N, et al. The effect of prepregnancy body mass index on the risk of gestational diabetes mellitus: A systematic review and dose- response meta-analysis[J]. Obes Rev, 2019, 20(3): 472–486.
[19] DOIEV J, BONDY N, BUCKINGHAM B A, et al. A Feasibility study to detect neonatal hypoglycemia in infants of diabetic mothers using real-time continuous glucose monitoring[J]. Diabetes Technol, 2019, 21(4): 170–176.
[20] 林艷琼. 孕前体质量指数和体质量增加与妊娠期并发症及母婴结局的关系[J]. 中国妇幼保健, 2022, 37(14): 2533–2536.
(收稿日期:2023–06–21)
(修回日期:2024–02–17)
