序贯化发育干预对出生胎龄34周及以前早产儿早期神经运动发育的影响
2024-03-05包志丹孙铭雪王鲁春陶鸣燕牛利美吴薇敏王向烨
包志丹,孙铭雪,王鲁春,陶鸣燕,牛利美,吴薇敏,王向烨
(1.南通大学附属江阴医院儿科,江苏 江阴 214400;2.江阴市妇幼保健院儿童保健科,江苏 江阴 214400)
临床上将胎龄<37周的活产婴儿定义为早产儿。近年来全球新生儿早产率大幅上升,随着围生医学、新生儿急救医学的快速发展,早产儿的存活率也明显升高。中国活产新生儿中早产儿发生率为6.4%~6.9%,呈上升趋势[1];且新生儿重症监护室(neonatal intensive care unit,NICU)中早产儿及低出生体重儿的存活率也明显增高[2]。由于自身解剖生理特点的影响,早产儿循环系统、消化系统和中枢神经系统等发育不完善[3]。不仅如此,早产儿在幼年时有发生诸如生长发育迟缓或认知障碍、行为发育异常等神经运动发育不良甚至脑瘫的风险,致残率及病死率较高,其严重降低了新生儿的生存质量[4]。
近年有研究发现早产儿脑组织发育尚未成熟,具有较强的可塑性,早期干预治疗有助于损伤的大脑不断成熟和分化,促进早产儿的神经行为发育[5]。在婴幼儿期对早产儿制定规律的发育和追踪随访计划,是开展全面、连续的早产儿系统管理的重要环节[6]。近年来Gesell发育量表(Gesell development scale,GDS)、全身运动质量评估(general movements,GMs)、20项神经运动检查、0~6岁儿童发育行为评估量表等评估方法已应用于具有脑损伤风险的高危新生儿的临床随访中,但目前国内外针对早产儿如何进行系统化管理及发育支持仍缺乏明确的指南及共识[7]。
本研究通过回顾性分析120例随访至校正6月龄的出生胎龄≤34周早产儿的临床资料,从NICU住院期间、出院后在高危儿门诊和儿童保健门诊接受指导评估及其家庭干预等多个阶段和维度,探讨实施序贯化发育干预计划对早产儿早期神经运动发育的影响,为改善早产儿神经运动发育结局的早期干预提供依据。
1 研究对象与方法
1.1 研究对象
回顾性分析2018年10月至2022年2月在南通大学附属江阴医院NICU住院并在该院和江阴市妇幼保健院儿童保健门诊建立健康档案随访至校正6月龄的120例出生胎龄≤34周早产儿的临床资料,根据干预方法的不同将其分为观察组(60例)和对照组(60例)。
纳入标准:出生胎龄≤34周的早产儿,在NICU治愈出院,出院后能遵医嘱完成完整随访流程。排除标准:经头颅磁共振、甲状腺功能等激素、心超等实验室检查,合并复杂型先天性心脏病、先天性畸形、明确视觉障碍、免疫缺陷性疾病、遗传代谢性疾病等严重疾病的患儿;随访过程中根据评估结果考虑诊断为脑瘫并建议上级儿童医院或特殊康复机构就诊者;未完成随访或临床资料不全者。
本研究已通过南通大学附属江阴医院医学伦理委员会审批[(2018)伦审研第(016)号] 。
1.2 研究方法
1.2.1收集一般资料
记录两组患儿的性别、出生胎龄、出生体重、出生高危因素、新生儿期疾病情况、在NICU住院期间生长发育情况及校正6月龄早产儿生长发育及疾病情况等基本临床资料。
1.2.2干预方法
两组患儿在NICU住院期间,均严格按照诊疗规范进行临床诊疗和护理操作。
给予对照组常规发育干预:在NICU住院期间采用母乳或早产儿配方奶粉常规喂养,未进行初乳口腔护理、口腔运动干预及袋鼠护理相关措施,出院后在校正1月龄、校正3月龄、校正6月龄于南通大学附属江阴医院高危儿门诊或江阴市妇幼保健院高危儿门诊、儿童保健门诊进行随访,并建立健康档案,指导家长按常规发育规律对患儿进行相应训练及喂养。
给予观察组序贯化发育干预:在NICU住院期间采用母乳或早产儿配方奶粉常规喂养的基础上,进行初乳口腔护理、口腔运动干预及袋鼠护理相关措施,出院后在儿童保健门诊建立健康档案,每月进行门诊随访,随访至校正6月龄,指导家长在不同阶段对患儿进行相应训练,包括感官刺激(视听刺激、触觉刺激)、前庭功训练、拉坐头控等被动运动训练和主动运动训练,以及认知和社交能力的培养,并进行添加维生素D、铁剂等喂养指导,完成两阶段(2月龄内、4月龄内)GMs,每月进行20项神经运动检查,根据每次复诊时的GMs、20项神经运动检查情况指导家庭干预,针对异常项目有侧重点地进行家庭训练,如进行婴儿按摩操、感觉统合训练及动态录像等。两组早产儿均在校正6月龄采用0~6岁儿童发育行为评估量表进行评估,并由家长对干预计划及随访过程进行满意度评价。
1.3 评估方法
1.3.1全身运动质量评估
GMs是一种高灵敏度且可靠的超早期神经系统评估工具,已被推荐为预测5个月以下婴儿脑瘫的最佳临床评估工具[8]。参照复旦大学附属儿科医院的标准化录像记录法[9],由2名通过GMs评估培训考试并获得资质证书者对录像进行评估。
1.3.2 20项神经运动检查
0~1岁婴儿20项神经运动检查是由鲍秀兰教授团队根据“0~1岁52项神经运动检查”简化制定。通过系统的神经运动检查,包括视听反应、运动发育、主动和被动肌张力、反射及姿势等共20项检查,可以尽早发现运动落后及反射、肌张力和姿势异常[7]。每月由固定研究人员对两组早产儿进行20项神经运动检查。
1.3.3发育商评估
0~6岁儿童发育行为评估量表为我国自主研发的发育评估量表,用于评估0~6岁儿童的发育情况,分为大运动、精细运动、适应能力、语言、社会行为五大能区,结果以发育商评价[9]。两组早产儿校正6月龄时,使用0~6岁儿童发育行为评估量表进行评估,测试人员均为取得资质的固定专业人员,在测试时均不知婴儿前期训练情况,以保证测评的真实性。
1.3.4生长发育评估
两组早产儿的身长、体重、头围均由固定研究人员按照标准流程进行测量;出生至校正胎龄40周的生长指标参照Fenton早产儿生长曲线(2013版)进行评价,生长发育迟缓定义为各生长指标低于同龄同性别儿童生长曲线第10百分位;校正胎龄40周后的生长指标参照2009版中国0~18岁儿童、青少年身高和体重的标准化生长曲线进行评价,年龄的身高百分位法以百分位数P3~P97为正常范围[10]。
1.4 统计学方法
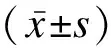
2 结果
2.1 两组早产儿的一般临床资料
本研究纳入120例出生胎龄≤34周早产儿的资料,其中男69例(57.5%),女51例(42.5%)。两组早产儿出生胎龄、性别、出生情况(出生体重、出生身长、出生头围、宫内发育迟缓)、出生高危因素(胎膜早破、剖宫产、母亲妊娠期糖尿病、多胎)、新生儿期疾病情况[重度窒息、中重度支气管肺发育不良、颅内出血(Ⅲ~Ⅳ级)、在NICU住院期间治疗情况(有创机械通气)基线临床资料比较差异均无统计学意义(P>0.05),见表1。
表1 两组早产儿一般临床资料的比较
观察组早产儿出院体重、在NICU住院期间平均体重增长速度明显高于对照组,而达足量喂养时间明显短于对照组,宫外发育迟缓占比明显低于对照组,两组比较差异均有统计学意义(P<0.05);而两组早产儿的出院身长、出院头围比较差异均无统计学意义(P>0.05),见表2。
表2 两组早产儿住院期间生长发育指标的比较
两组早产儿母亲文化程度分布比较差异无统计学意义(P>0.05),见表3。
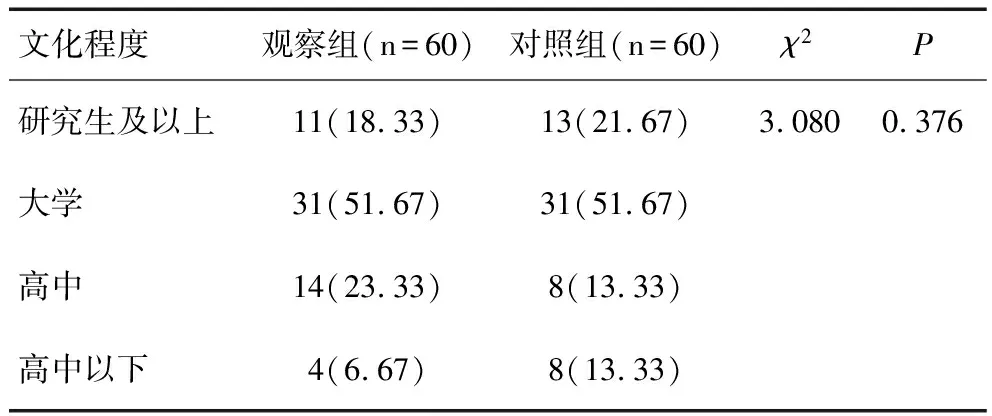
表3 两组早产儿母亲文化程度分布的比较 [n(%)]
2.2 两组早产儿校正6月龄时的随访结果
2.2.1两组早产儿校正6月龄时儿童发育行为评估量表情况
采用0~6岁儿童发育行为评估量表对校正6月龄早产儿进行评估,结果显示,观察组早产儿发育商评分明显高于对照组(P<0.05),其中两组的大运动、精细运动、适应能力、社会行为评分均明显高于对照组(P<0.05),而两组的语言评分比较差异无统计学意义(P>0.05),见表4。

表4 两组早产儿校正6月龄的儿童发育行为评估量表得分的比较 (分,
2.2.2两组早产儿校正6月龄时体格发育情况
校正6月龄时,两组早产儿的体重、身长比较差异均无统计学意义(P>0.05),但观察组的头围明显高于对照组(P<0.05),见表5。
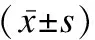
表5 两组早产儿校正6月龄的体格发育的比较
3 讨论
3.1 早期标准化发育干预对早产儿神经系统发育的重要性
近年来,随着围产医学进展及新生儿急救技术的提高,我国早产儿存活率呈上升趋势[11]。妊娠后3个月是胎儿神经细胞髓鞘形成的重要时期,早产儿神经细胞髓鞘发育尚未成熟,易造成大脑组织缺血缺氧、脑损伤,影响神经系统的正常发育,因此早产儿发生脑瘫风险高于正常足月儿[12]。即使无脑损伤,早产儿神经行为发育仍会受到影响,自闭症、注意力缺陷多动发病率高,智能水平常低于足月产儿童[13]。中枢神经在婴幼儿期有很强的可塑性,早期干预可改善早产儿认知功能、神经运动发育,还可以有效地促进早产儿智能发育,降低脑瘫的发生风险[5]。及早发现神经行为异常,对存在脑损伤的早产儿进行康复干预,对于改善患儿自身预后及减轻家庭、社会负担非常关键[14]。因此,建立早产儿院内、院外标准化干预及出院后的随访流程对于早产儿至关重要。
3.2 在医院内对早产儿发育干预的重要性
人类大脑皮层和白质中的γ氨基丁酸相对发育较晚,即在胎儿发育的后半阶段和婴儿期发育。这种迟发育与围产期脑损伤的高峰敏感期相吻合,包括早产儿在内[15]。既往研究证实NICU环境干预、喂养早期发育支持护理体系的建立有助于减轻应激后神经元死亡,可促进早产儿神经系统发育成熟[16]。对早产儿早期实施口腔运动干预、初乳口腔免疫疗法可以带给早产儿多种感官刺激、改善其吮吸及喂养不耐受的情况[17]。本研究显示,在NICU住院的出生胎龄≤34周的中晚期早产儿,大脑发育更易受到宫外环境影响,提示从NICU住院期间即采用初乳口腔护理、口腔运动干预、袋鼠护理等早期联合性发育干预方法,能够显著增加早产儿出生后体格发育速度,更快达足量喂养,减少宫外发育迟缓的发生。营养状态的改善能有效地促进早产儿早期神经系统发育[1]。
3.3 在医院外对早产儿发育干预的重要性
郭敬民等[12]研究显示,通过指导家长在早产儿出生后进行视听、触觉刺激等早期康复训练,并对家长进行早教光碟教育、健康教育活动等,指导个体化家庭训练和教育,发现干预组早产儿12月龄时即表现出更好的适应性、精细运动发育,早产儿24月龄时表现出更好的语言能力。郑拉洁等[18]研究发现,对胎龄<37周的小于胎龄早产儿进行体格发育监测、喂养营养指导、校正6月龄前每月行0~1岁神经运动发育评估指导等早期干预,发现干预组校正6月龄头围的追赶率明显高于对照组,但体重、身长差异均无统计学意义;两组6月龄的运动、智力发育指数差异均无统计学意义,而干预组12月龄的运动、智力发育指数均明显高于对照组。
与晚期早产儿(胎龄33~36周)相比,早期(胎龄<28周)和中期(胎龄28~32周)早产儿的早产疾病发生风险率和死亡率更高。研究表明,在胎龄28~32周的早产儿中,有超过25%的幼儿可能在2岁之前存在发育问题[19]。本研究中的研究对象为胎龄≤34周的小孕周早产儿,观察组在出院后,通过GMs联合20项神经运动检查识别早产儿神经行为发育异常,并有针对性地指导家庭干预,有侧重点地进行训练,观察组在扭动运动阶段表现异常的例数在随后的不安运动阶段明显减少。此外,观察组与对照组在干预后校正6月龄即表现出大运动、精细运动、适应能力、社会行为方面的差异,提示序贯化发育干预能够显著改善小孕周早产儿的早期神经运动发育;同时发现两组患儿在出院后营养指导下,两组校正6月龄体重差异基本消失,身长无明显差异,但观察组头围发育较对照组更好。新生儿出生6个月后,大脑发育迅速增长,脑细胞增殖速度快,神经突触将神经细胞联系起来,早期干预刺激有助于改善早产儿大脑网络连接结构,促进功能性脑活动,这可能是神经元突触、神经环路和微细结构及功能的变化,使得神经细胞之间的连接通路进一步完善,建立起一些新的神经通路代偿围产期高危因素所造成的脑损伤[20]。有研究发现,头围发育也与远期神经系统发育有关,即头围增长与认知发育密切相关,头围生长迟缓的患儿发生脑损伤的风险更高[21]。
3.4 家庭干预对早产儿发育的重要性
早期干预的时间、效果与家庭环境密切相关,父母对于干预的重视程度、家庭参与度越高,早期干预效果越好[22]。本研究显示,两组早产儿母亲受教育程度分布差异无统计学意义,提示两组患儿的母亲对早产儿干预方案的理解能力及参与的程度基本保持一致。采用GMs联合20项神经运动检查对婴幼儿阶段生长发育情况进行动态化评估可早期发现其出现的神经行为发育偏离情况,能够及时指导家长针对具体异常项目进行强化训练,并且在干预过程中不断进行GMs联合20项神经运动检查复评,及时反馈家长,形成评估-指导干预-复评的正向反馈模式,确保儿童保健医生、家长、患儿之间的良性互动,能够很好地提高家长对早产儿生长发育的认知及随访的依从性,缓解其焦虑情绪,从而达到改善家长依从性、提高患儿训练配合度的目的。
本研究采取回顾性研究分析方法,仍存在一定的局限性,未来可延长随访时间,进一步观察进行早期序贯化发育干预对早产儿远期神经运动发育的影响。
综上,本研究从早产儿在NICU住院期间、出院后在医院儿童保健门诊指导评估及其家庭干预等多个阶段、维度探讨实施序贯化发育干预计划对早产儿生命早期神经运动发育的影响,发现早期序贯化发育干预对促进婴幼儿智能水平发展有重要意义。这种医方评估指导-家庭干预相结合的模式,能够及早发现早产儿生长发育缓慢、运动发育迟滞状况,可及时进行营养及喂养指导、运动发育干预,对在基层医院实施早产儿发育支持有重要推广意义。
