三种超声分类系统评估桥本甲状腺炎合并甲状腺结节良恶性效能研究
2024-02-23高净,邱爽
高 净,邱 爽
(1.唐山中心医院超声诊断科,河北 唐山 063000;2.唐山市人民医院超声科,河北 唐山 063000)
桥本甲状腺炎(Hashimotos thyroiditis,HT)是临床常见的自身免疫性甲状腺疾病,其起病隐匿,早期表现不典型,常与恶性甲状腺结节相伴发生。研究[1-2]表明,HT甲状腺实质常伴发其他良性结节,由于甲状腺结节性质不同、症状多样、声像学表现复杂,定性诊断困难,临床治疗选择区别较大,HT增加了甲状腺结节诊断难度。超声检查是用于诊断HT合并甲状腺结节良恶性的首选影像学检查方法[3-4],然HT病程漫长,疾病进展过程中HT合并结节性病变时声像图复杂多变,良恶性结节超声征象存在重合,临床易误诊、漏诊。因此,准确鉴别HT合并甲状腺结节的性质对预防结节恶变及早期诊断、治疗具有重要意义。2015版美国甲状腺协会(American Thyroid Association,ATA)指南、2016版美国临床内分泌医师学会(American Academy of Clinical Endocrinologists,AACE)/美国内分泌学会(American College of Endocrinology,ACE)/意大利临床内分泌协会(Associazione Medici Endocrinologi,AME)(简称AACE/ACE/AME指南),2017版美国放射学会(American College of Radiology,ACR)发布的《甲状腺影像报告与数据系统 (Thyroid Imaging-Reporting And Data System,TI-RADS)》(简称ACR TI-RADS分类)是目前国内外备受欢迎的甲状腺结节超声风险分类评估系统,研究表明其在甲状腺结节良恶性鉴别中具有重要意义[5-6]。因此本研究对比分析ACR TI-RADS、ATA及AACE/ACE/AME三种超声风险分类系统在HT合并甲状腺结节良恶性诊断中的应用价值。
1 对象与方法
1.1研究对象 回顾性选取2020年2月至2023年1月于本院行甲状腺超声检查且获得病理学证实的92例HT合并甲状腺结节(共126个结节)患者及其临床病理资料进行研究。经最终病理学检查,67个结节(53.2%,50例)诊断为良性,59个结节(46.8%,42例)诊断为恶性。收集所有患者结节病理结果、超声诊断图像及一般资料。病例纳入标准:均有明确病理学结果;均行超声、细针穿刺检查;影像学检查示甲状腺结节,相关检查符合HT诊断;细胞穿刺病理学Bethesda Ⅱ类、Ⅵ类;临床资料完整;患者及家属均知情同意。排除标准:合并其他恶性肿瘤疾病、重要脏器疾病或免疫功能障碍者;既往有甲状腺手术史者;未合并结节、无超声检查结果者;检查前接受手术、内分泌治疗者;较大滤泡性肿瘤者;病理结果不明确结节;无法行ATA分类的结节;非桥本甲状腺炎引起者;合并甲亢危象者;超声图像质量较差或临床资料不完整者等。
1.2 检查方法 彩色多普勒超声诊断仪为德国Siemens公司的Acuson Oxana2彩色超声诊断仪,高频线阵探头,频率5~12 MHz。由2名具有5年以上甲状腺诊断经验的超声科医师分别对入选者甲状腺结节超声图像进行独立判读,记录结节超声特征;如果上述2名医师判读结果出现分歧,则由另1名具有10年以上经验的高年资超声科主任医师进行最终评定。患者取仰卧位,暴露颈部,将探头置于甲状腺区及双侧颈部,多切面、多方位扫查甲状腺,发现结界时留取完整声像图,记录结节位置、大小及各超声特征,包括成分、边缘、内部回声、形态、血流及强回声等,录入数据库;根据记录信息分别按照ACR TI-RADS、ATA及AACE/ACE/AME指南分类系统标准对每个结节进行分类评估。
1.3 超声引导下细针穿刺活检(FNA) 根据病灶情况调节聚焦部位、增益及深度使图像效果达到最佳,选择微钙化、囊实性结节,超声引导穿刺取材;2%利多卡因局麻,常规超声扫查后21G穿刺针经皮刺入甲状腺结节,保持负压,抽吸20次,消除负压,拔除针头,吸取标本涂片,固定送检。FNA诊断标准[7]采用Bethesda报告系统分为Ⅰ-Ⅵ类,其中Ⅱ类为良性,Ⅵ类为恶性。
1.4 超声分类系统
1.4.1 2017年ACR TI-RADS分类系统[7]:基于常规二维超声征象,根据恶性风险程度对超声征象进行赋值。①成分:囊性、海绵样计0分,囊实混合计1分,实性计2分;②回声:无~高/等~低~极低回声分别计为0~3分;③形态:纵横比>1计3分,≤1计0分;④边缘:光滑/模糊计0分,分叶/不规计2分,甲状腺外侵犯计3分;⑤局灶性强回声:无钙化/大慧尾~粗钙化~边缘钙化~点状强回声分别计0~3分。采用积分制依据最终分值分为5类,TR1类(0分,良性,无需FNA指征),TR2类(2分,无可疑征象,无需FNA指征),TR3类(3分,轻度可疑,FNA指征≥2.5 cm),TR4类(4~6分,中度可疑,FNA指征≥1.5 cm),TR5类(≥7分,高度可疑,FNA指征≥1.0 cm)。
1.4.2 2016年AACE/ACE/AME指南分类系统[8]:分为3类,①低风险病变:恶性风险约1%,FNA指征≥2.0 cm,超声表现囊性成分>50%,等回声网格状海绵样结节,结节含胶体(点状强回声伴彗星尾征);②中风险病变:恶性风险约5%~15%,FNA指征≥2.0 cm,超声表现等回声/稍低回声,边缘光滑或边界不清,椭圆形,含至少下列一项特征:边缘钙化或粗钙化、结界内血流信号、不明确强回声灶、弹性成像硬度增加;③高风险病变:恶性风险约50%~90%,FNA指征≥1.0 cm或≥0.5 cm并颈部淋巴结肿大和甲状腺外侵犯,超声表现至少包含下列一项特征:微钙化、显著低回声、边缘不规则/针尖样、纵横比≥1、可疑局部淋巴结肿大、甲状腺外生长。
1.4.3 2015年ATA指南分类系统[9]:分为5类,①高度可疑恶性:恶性风险约70%~90%,FNA指征≥1.0 cm,超声表现囊实性结节中的实性成分为低回声的结节或实性低回声,含下列一项或多项特征:微钙化、边缘浸润/小分叶/毛刺、纵横比>1、低回声突出钙化外、边缘钙化中断、甲状腺外侵犯;②中度可疑恶性:恶性风险约10%~20%,FNA指征≥1.0 cm,超声表现边缘规则、纵横比≤1、实性低回声、无微钙化、无腺外侵犯;③低度可疑恶性:恶性风险约5%~10%,FNA指征≥1.5 cm,超声表现囊实性结节实性部分偏心或等/高回声实性结节、无微钙化、边缘规则、纵横比≤1、甲状腺外侵犯;④极低度可疑恶性:恶性风险<3%,FNA指征≥2.0 cm,超声表现囊实性结节实性部分不偏心或“海绵”样结节、纵横比≤1、无微钙化、甲状腺外侵犯;⑤良性:恶性风险<1%,无需FNA,超声表现囊性结节(无实性成分)。
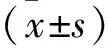
2 结 果
2.1 病理结果 126个结节经病理学证实,良性结节67个(53.2%),其中结节性甲状腺肿36个、结节性甲状腺肿合并腺瘤样变7个、HT结节样改变15个、HT合并腺瘤样增生9个;恶性结节59个(46.8%),均为甲状腺乳头状癌。
2.2 良恶性结节患者一般资料比较 良性组患者50例,男9例,女41例,年龄18~72岁,平均(42.3±13.5)岁,结节直径4~61 mm,平均(17.4±3.6)mm。恶性组患者42例,男6例,女36例,年龄18~70岁,平均(43.3±11.9)岁,结节直径4~58 mm,平均(14.3±2.7)mm。恶性组结节直径小于良性组差异有统计学意义(P<0.001),两组性别、年龄比较差异均无统计学意义(均P>0.05)。
2.3 HT合并甲状腺结节超声特征及恶性率比较 良性组结节的成分、回声、局灶强回声、边缘、形态等超声特征与恶性组结节相比,差异均有统计学意义(均P<0.05)。各超声特征亚组比较,成分实性恶性率高于囊实性,极低/低回声恶性率高于等/高回声,微钙化恶性率高于粗钙化和无(或)伴大彗星尾,边缘不规则/分叶或甲状腺外侵犯恶性率高于边缘规则,形态纵横比≥1恶性率高于纵横比<1(图1),差异均有统计学意义(均P<0.05)。见表1。
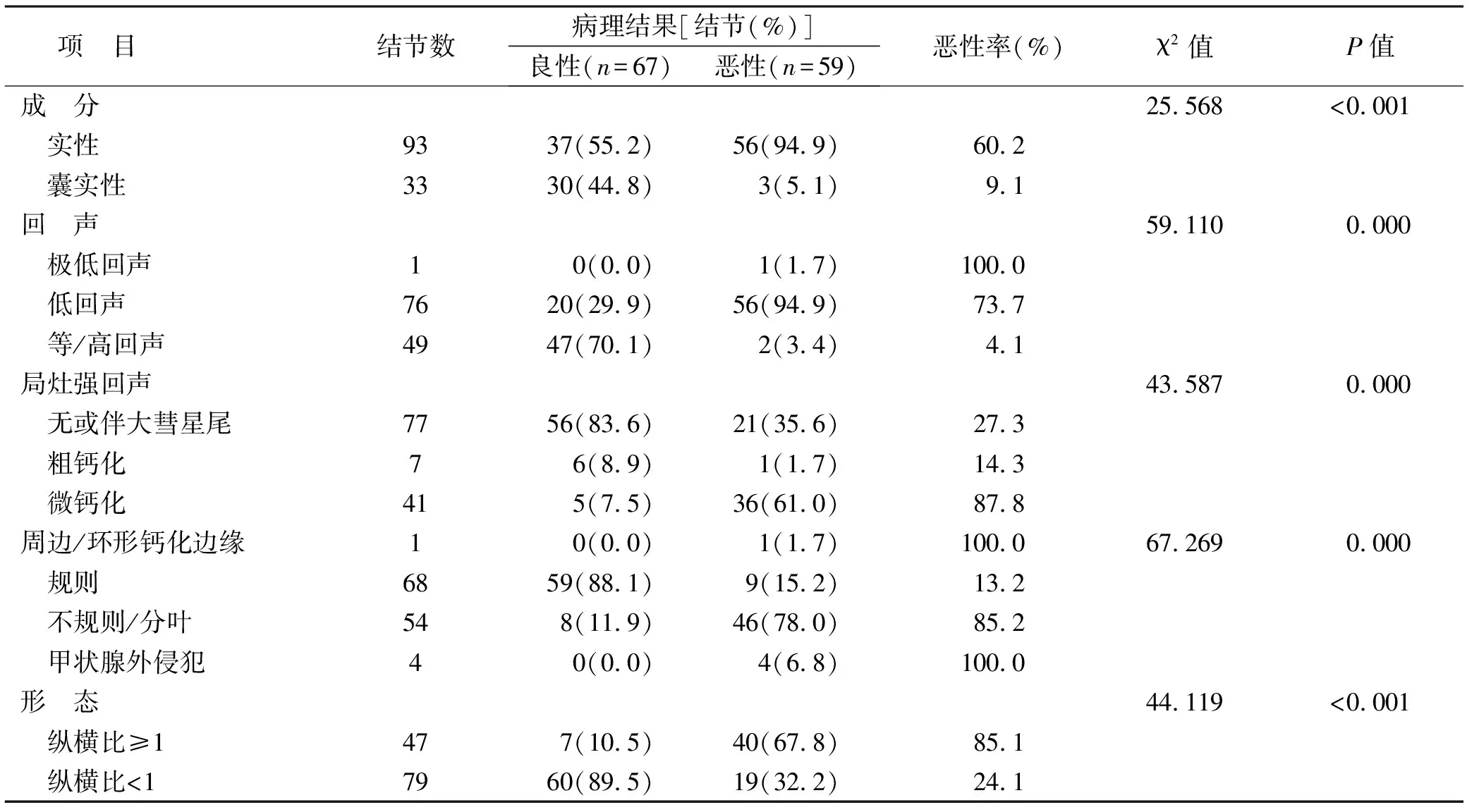
表1 HT合并甲状腺结节超声特征及恶性率比较
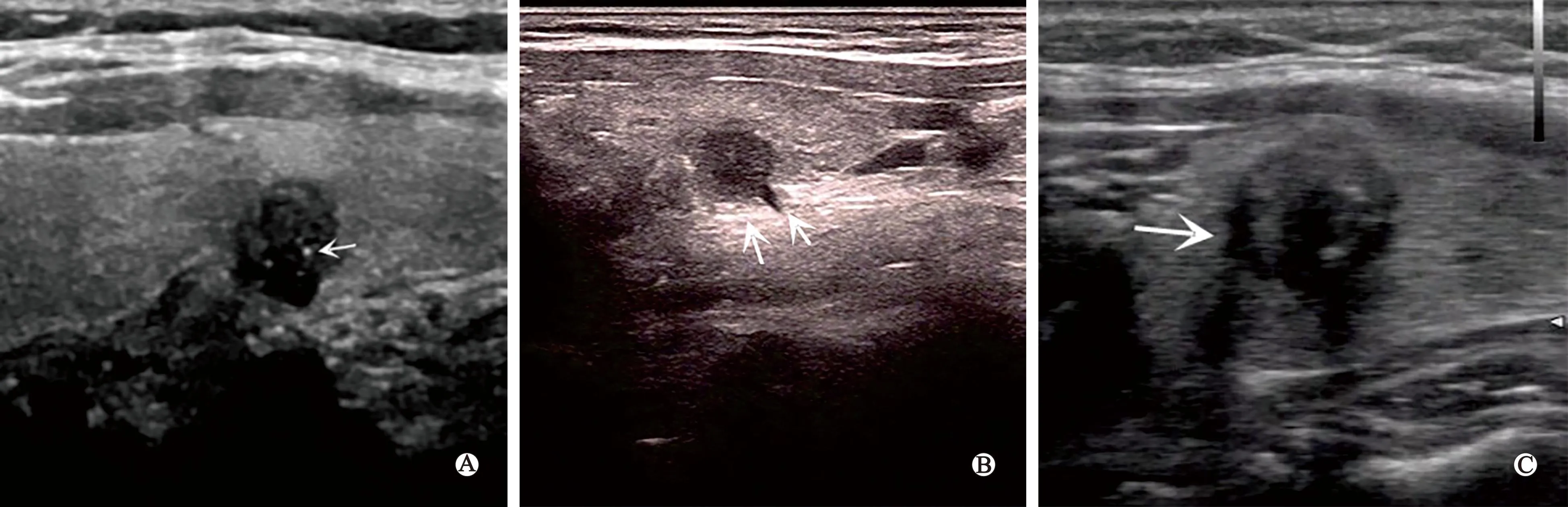
A:结节呈低回声,纵横比≥1,内见点状强回声(微钙化);B:结节呈低回声,甲状腺背侧包膜受侵犯;C:结节呈低回声,边缘不规则
2.4 三种超声分类系统评估HT合并甲状腺结节良恶性价值 ACR TI-RADS TR4类和TR5类恶性率较高,AACE/ACE/AME高风险恶性率较高,ATA高度可疑恶性率较高,超声风险分类等级越高结节恶性率较高。ACR TI-RADS分类、AACE/ACE/AME指南、ATA指南三种超声分类系统评估HT合并甲状腺结节良恶性比较差异均有统计学意义(P<0.05)。见表2。
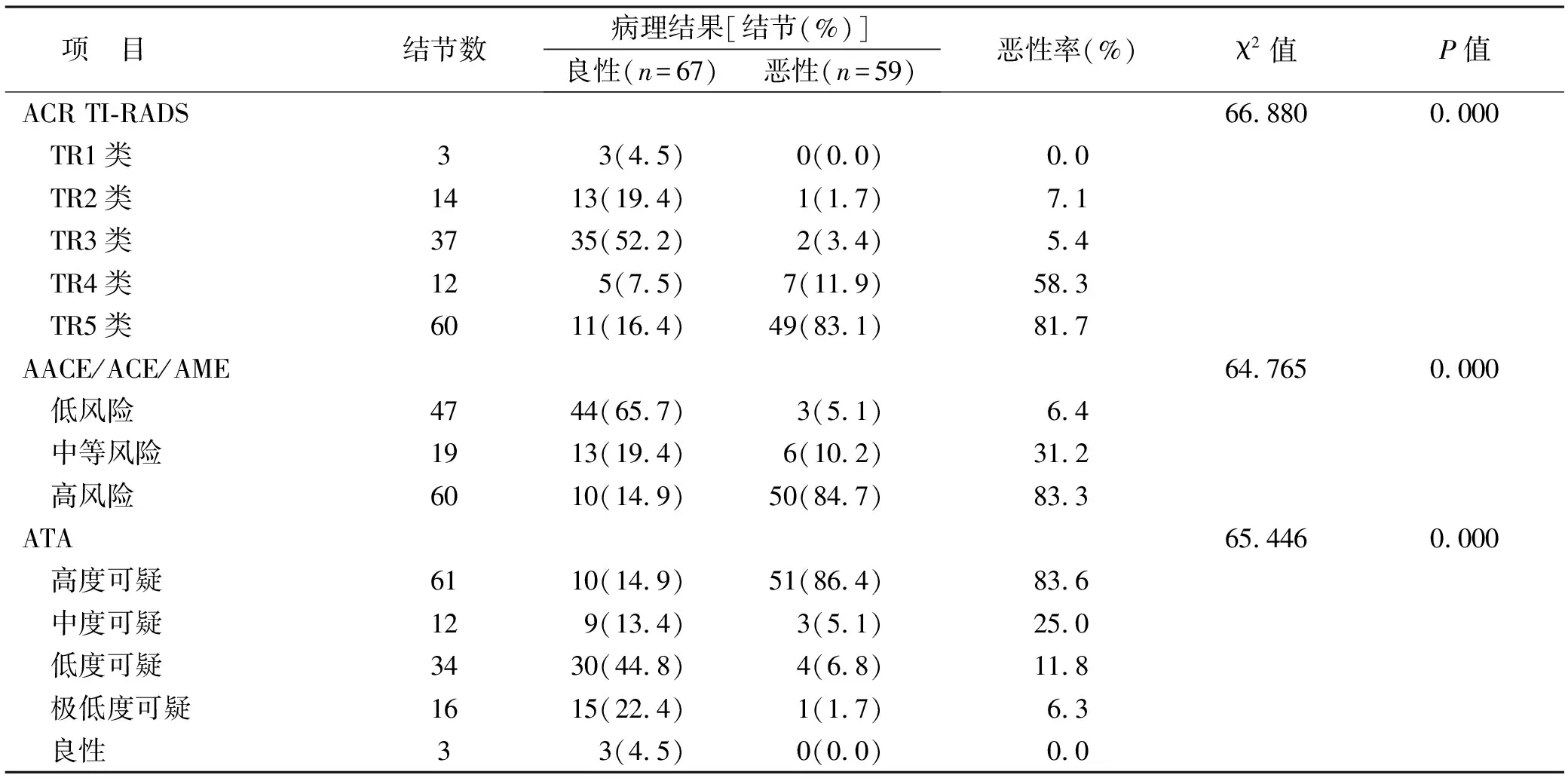
表2 三种不同超声分类系统评估HT合并甲状腺结节良恶性价值
2.5 三种超声分类系统诊断HT合并甲状腺恶性结节ROC曲线 以病理结果为金标准,分别构建三种超声分类系统评估HT合并甲状腺恶性结节的ROC曲线,分析发现ACR TI-RADS分类、AACE/ACE/AME指南、ATA指南诊断结节良恶性的最佳截断点分别为TR4类、高等风险病变和高度可疑恶性,其对应诊断AUC值分别为0.896、0.879、0.876,见图2,以此计算的诊断灵敏度、特异度、准确率,见表3。ACR TI-RADS分类HT合并甲状腺恶性结节的AUC值及灵敏度较高,但特异度、准确率稍低于其他两种超声分类系统;AACE/ACE/AME指南和ATA指南诊断价值近似。
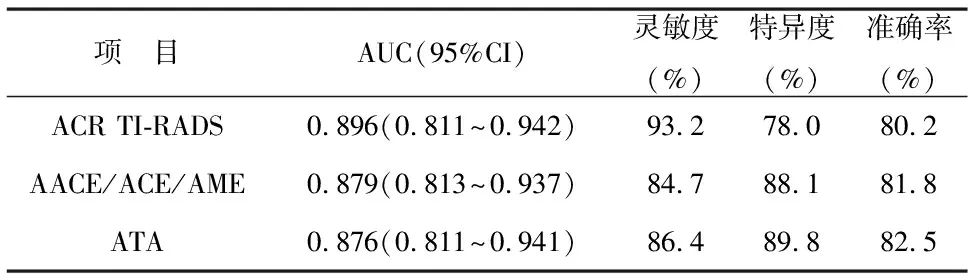
表3 三种不同超声分类系统鉴别甲状腺恶性结节的诊断效能

图2 ACR TI-RADS分类、AACE/ACE/AME指南和ATA指南诊断甲状腺恶性结节ROC曲线
3 讨 论
近年研究表明,HT合并甲状腺结节患者出现恶性肿瘤的风险较高,HT患者出现甲状腺结节癌变的比例高达23%[1]。FNA细胞学检查是术前判断结节良恶性的标准方法,也是决定临床是否建议手术的重要指标[10]。然大多数甲状腺结节为良性,FNA侵入性操作对机体的创伤较大,且随着其深入应用不必要的活检给患者带来心理负担,也造成医源浪费。超声检查技术在甲状腺结节鉴别及辅助治疗中被广泛应用,是甲状腺癌筛查的主要手段[11]。由于甲状腺良恶性结节超声特征的重叠性及其超声图像的复杂多样性,常规超声诊断效能有限,部分HT患者颈部甲状腺肿质地坚硬,在合并结节时常难以鉴别良恶性质,导致不同性质结节治疗选择差异较大[12-14]。故探究更加规范的检查方法,正确评估甲状腺结节的恶性风险分层,对HT合并甲状腺结节的早期鉴别至关重要。
超声特征是甲状腺结节恶性风险评估的重要参考依据,本研究纳入的126个结节经最终病理证实恶性59个(46.8%)均为甲状腺乳头状癌;良恶性结节患者性别、年龄差异无统计学意义,良性结节平均直径大于恶性结节差异有统计学意义,考虑到临床实际状况,当超声怀疑恶性时尽管≤1 cm的结节临床医师也未严格按照各指南推荐行超声引导FNA及手术,导致恶性结节诊断中长径1.1~2.0 cm的比例升高;而良性结节患者一般通过1年以上超声随访,结节大小、形态无明显变化时即认定为良性,接受手术治疗的多为体积较大出现压迫症状者。观察126个结节的超声特征发现,成分实性、极低/低回声、微钙化、边缘不规则/分叶或甲状腺外侵犯、形态纵横比≥1恶性率均较高,与既往研究[15]报道相符。
近年基于超声特征的甲状腺结节超声风险分类系统的发展为建立标准的甲状腺结节危险分层评估系统、指导临床诊疗提供了帮助。目前2015年ATA指南、2016年AACE/ACE/AME指南及2017年ACR TI-RADS分类等超声评分系统在国内外发展迅速,也是被广泛用于甲状腺结节细针穿刺检查及分类诊断的相关指南[16-17]。ATA超声风险分类系统是根据超声特征进行模式化分化,将结节分为五种恶性风险分层,为超声引导下的FNA指征提供了最新依据,应用过程中更加直观、简便[9]。AACE/ACE/AME超声风险分类系统是根据结节可能的恶性风险将结节分为三个简单的恶性风险等级,对超声引导下FNA指征做了详细阐述[8]。ACR TI-RADS分类系统则是根据各超声特征的恶性风险程度进行赋值,通过计算各征象分值积分和将结节分为5类,对ATA风险系统不能分类的结节进行风险分层评估,并依据结节大小及分类给予了FNA指征[18-20]。现有相关研究报道,ATA和ACR TI-RADS超声风险分类系统均可提供可行的甲状腺结节危险分层管理,对指导临床是否行细针穿刺提供了帮助,且ACR TI-RADS对甲状腺结节的诊断一致性高于ATA指南,可重复性高,提示超声风险分类系统在甲状腺结节良恶性评估中的意义显著[21-25]。因此本研究以病理学结果为参考标准,分析了三种超声风险分类系统在HT合并甲状腺结节良恶性中的诊断价值,发现ACR TI-RADS TR4类和TR5类结节恶性率较高,AACE/ACE/AME高风险结节恶性率较高,ATA高度可疑结节恶性率较高,超声风险分类等级越高,结节恶性率较高。而在诊断效能方面,三种超声风险分类系统均具有较高的诊断效能,其中ACR TI-RADS系统诊断AUC值、灵敏度明显高于AACE/ACE/AME指南和ATA指南,值得临床推广应用。但本研究也存在不足,首先为回顾性研究,收集的图像并非按照统一规范进行采集,且未能进行实时动态观察,超声征象仍会有一定偏倚;其次研究中恶性结节均为乳头状癌,良性结节多为结节性甲状腺肿,病理类型相对单一,因此对于不同超声风险分类系统在HT合并甲状腺结节中的诊断价值还需进一步探究分析验证。
综上所述,三种不同超声分类系统评估HT合并甲状腺结节良恶性均具有较高的诊断效能,其中ACR TI-RADS分类系统诊断价值优于AACE/ACE/AME指南和ATA指南,值得在临床推广应用。
