淋巴结内痣2 例临床病理学特征及文献复习
2023-12-13金圣杰
韩 滢 韩 春 金圣杰 朱 琪 张 沁 唐 峰,2△
(1上海市静安区中心医院病理科 上海 200040; 2复旦大学附属华山医院病理科 上海 200040)
淋巴结内痣(nodal nevi,NN),又称为淋巴结内黑色素内容物,表现为淋巴结内类似于皮肤良性色素痣的痣细胞聚集,主要位于淋巴结被膜和小梁内,少数病例可出现在淋巴结实质、淋巴管或被膜下窦内[1]。淋巴结内痣多见于黑色素瘤患者的前哨淋巴结活检标本中,偶见于其他肿瘤患者的淋巴结切除标本内[2]。因其少见且部位特殊,在日常工作中极易误诊为转移性癌或转移性恶性黑色素瘤。本文通过对2 例NN 病例临床病理特征的总结及相关文献的复习,提高对NN 的认知,以减少误诊。
资 料 和 方 法
临床资料收集上海市静安区中心医院2018—2019 年诊断的2 例NN 患者的临床病史及随访资料。
方法所有送检标本均经3.7%的中性甲醛液固定、常规脱水、石蜡包埋、切片(厚度4 μm),行HE染色,光镜下观察组织病理形态特征。免疫组化检查采用EnVision 二步法,DAB 显色,光镜下观察。所用免疫组化抗体S100 蛋白、HMB45、SOX10、Ki67 均购自广州深达生物制品技术有限公司,CKpan、KP-1、P16 均购自上海长岛抗体诊断试剂有限公司,操作步骤均按试剂盒说明书进行。判读标准:SOX10 和Ki-67 阳性定位于细胞核,CKpan、KP-1、HMB45 阳性定位于细胞质,S100 蛋白和P16 阳性定位于细胞核/细胞质。
结 果
临床特征本组2 例病例均为女性,年龄分别为48 岁和50 岁,均无恶性黑色素瘤病史,均系因乳腺浸润性导管癌行乳腺癌改良根治术后,于腋窝淋巴结内发现NN,NN 均仅累及单个淋巴结,且所在的腋窝淋巴结中均未发现乳腺癌转移。术后随访44~49 个月,2 例患者均未见复发及转移,预后良好。
组织形态学特征低倍镜下,2 例NN 的痣细胞均呈巢团状聚集,分别位于淋巴结被膜处及淋巴结边缘窦内,边界清楚,其中1 例淋巴结被膜稍有增厚,2 例NN 均可见色素沉积,病灶最大径分别为2 mm 和2.5 mm。高倍镜下,2 例NN 均为普通痣细胞类型,细胞形态温和,类似皮肤的良性色素痣细胞,细胞呈卵圆形或圆形,大小较为一致,无明显异型性,细胞质较为丰富且淡染,染色质细腻,小核仁不明显,未见核分裂象及坏死(图1)。
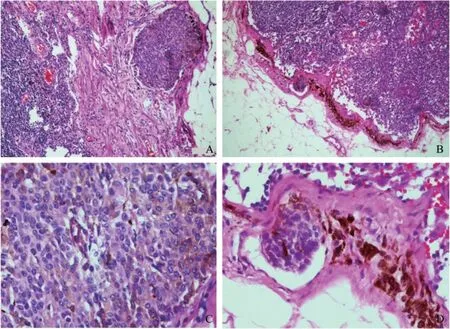
图1 2 例NN 病例的形态学特点(HE 染色)Fig 1 Morphological features of two cases of NN (HE staining)
免疫组织化学特征本组2 例NN 免疫组化检测结果示:S100 蛋白均呈强阳性表达,P16、SOX10均呈阳性表达,Ki67 阳性计数均<1%(图2);HMB45、KP-1、CKpan 均呈阴性。

图2 2 例NN 病例的免疫组化特征(×200)Fig 2 Immunohistochemical features of two cases of NN (×200)
讨 论
NN 最早于1931 年由Stewart 和Copeland 首次发现并报道,1960 年后逐渐被认识,目前国外已有300 多例报道。在我国NN 较为少见,国内由周志韶于1989 年首次报道,至今国内相关文献报道仅9 篇[3-4,14,17]。
临床特征NN 一般无明显的临床症状,可见于成人及儿童,平均发病年龄为53 岁,以女性较为多见[1,5]。常在恶性黑色素瘤患者的前哨淋巴结活检或淋巴结切除标本中被发现,检出率为3%~25%,其次是在乳腺癌患者的淋巴结标本内,检出率为0.33%~7.3%,而其他肿瘤患者的淋巴结标本内较为罕见[1,5-7]。NN 一般见于浅表淋巴结,罕见于深部内脏淋巴结,发病率同淋巴结部位相关,好发部位依次为腋窝(53%)、腹股沟(23%)、颈部(6%)[5],这些浅表部位发病率高,可能与淋巴结活检术常见部位相关,故检出率较高。目前普遍认为NN 是一种色素痣细胞在淋巴结内的良性增生性病变,临床上无须对其进行额外的治疗,即便是在恶性黑色素瘤患者的前哨淋巴结活检中被发现,也不会因为NN 而影响患者的预后[6-9]。但也有极个别NN 发生恶变,Shenoy 等[10]曾报道过1 例腋窝淋巴结NN 恶变的病例。
发生机制关于NN 的发生机制尚不明确,主要分以下3 种学说。第一种称之为“良性转移”学说,是目前支持者最多的学说。该学说最早由Von Albertini 于1935 年提出,认为NN 是皮肤色素痣的黑色素细胞侵入或被挤入至淋巴管内,随淋巴液引流至淋巴结而形成的。众多研究者在真皮和淋巴结内淋巴管发现了痣细胞,都从侧面支持了该观点。第二种学说认为NN 产生于胚胎发育过程中,是因神经嵴黑色素细胞在迁移至未成熟的皮肤组织时受阻,随黑色素前体细胞沉积至未成熟的淋巴结内,并逐渐分化成黑色素细胞,类似于皮肤痣细胞。该学说很好地解释了为何NN 更多见于黑素色瘤患者的淋巴结被膜内。第三种学说是血管外细胞迁移,即成黑色素细胞通过血管周围迁移至淋巴结内。这一学说可以阐明先天性巨大痣相关的黑色素细胞“假浸润”及结外分布模式的原因。另外,个别文献中提到黑色素细胞位于血管周围的脂肪组织内,似乎也可用该学说来阐释[1,5,11]。对于NN的来源,目前还有争议,仍有许多现象无法解释。
组织学形态特点根据淋巴结内痣的瘤细胞成分可将NN 分为淋巴结痣和淋巴结蓝痣。前者镜下主要为类似于皮肤良性色素痣的瘤细胞,呈巢状聚集于淋巴结被膜下和小梁内,少数可出现在淋巴结实质、淋巴管或被膜下窦内。一般情况下瘤细胞形态温和,无异型性,染色质细腻均匀,细胞核小且呈圆形或椭圆形,核仁通常不明显,核分裂象罕见,偶尔可在瘤细胞细胞质内发现细小的黑色素颗粒沉着[1-2,8,12]。本组2 例NN 的瘤细胞成分即为上述的淋巴结痣,且均伴有不同程度的细小黑色素颗粒沉积。淋巴结蓝痣则是由类似于蓝痣的树突状痣细胞构成,镜下瘤细胞部位同前者,多数情况下瘤细胞形态温和,呈梭形或卵圆形,缺乏异型性,呈束状排列,染色质淡染,部分核呈空泡状,有的可见小核仁,核分裂象少见,不同于前者,淋巴结蓝痣的瘤细胞细胞质内通常富含黑色素[4,13-14]。
免疫组化特点NN 的瘤细胞均强表达S100、melanA、P16 及SOX10,不表达或仅弱表达HMB45[1,15-17]。NN 的瘤细胞通常Ki-67 阳性计数较低,常为阴性或<1%[13]。此外,文献提到NN 多数不表达Nestin、SOX2[18],均不表达PRAME、脂肪酸合成酶及乙酰辅酶a 羧化酶[5,19]。
分子及其他辅助检查Taube 等[20]在26 例NN中检测到13 例伴有BRAF V600E 突变,黑色素瘤亦是如此。Dalton 等[21]报道16 例NN 用黑色素瘤4 色FISH 检测均呈阴性,并推荐可将FISH 检测作为NN 鉴别诊断的辅助检查。此外,还有电镜检查、RT-PCR 检测[4,22-23],但在实际临床工作中开展的可行性较小。
鉴别诊断通常结合患者临床病史、镜下组织学形态及免疫组化结果,可对NN 做出准确的诊断,但当瘤细胞过少,或瘤细胞呈巢状罕见的分布于淋巴结实质内,就容易误诊。NN 主要需要与转移性癌和转移性恶性黑色素瘤鉴别诊断。Fisher 等[24]报道的5 例NN 中有1 例在最初诊断时被误诊为转移性小叶癌,该例为乳腺切除患者的腋窝淋巴结,形态上瘤细胞小而圆的排列类似于乳腺的小叶癌,免疫组化结果示S100 呈阳性,但CAM5.2 则呈阴性。另外,在部分乳腺良、恶性肿瘤中S100 也有表达,所以在鉴别NN 和转移性癌时,尤其是乳腺切除患者的腋窝淋巴结,除了检测上述针对NN 的免疫标记物之外,还应该加做Ckpan。结合本组2 例患者有乳腺浸润性导管癌病史,故加做CKpan 与转移性乳腺癌相鉴别。NN 镜下瘤细胞通常缺乏异型性,细胞温和,核分裂象罕见,免疫组化示S100、SOX10、melanA 及P16 弥漫强阳性表达[1,16-17],CKpan 表达阴性,而转移性癌通常镜下瘤细胞异型性明显、核分裂象可见,且CKpan 呈阳性表达,结合病史不难做出鉴别诊断。NN 同转移性恶性黑色素瘤的鉴别一直是病理诊断的难题。Sharouni 等[25]在关于恶性黑素色瘤患者的前哨淋巴结活检的综述中提及,超过10%的NN 被误诊为转移性恶性黑色素瘤。仅根据组织学形态区分NN 和转移性恶性黑色素瘤是非常困难的,尤其是当肿瘤细胞较小且缺乏明显的细胞异型性时。通常情况下,转移性恶性黑色素瘤有原发病灶,少数原发灶可消退或原发灶不明,其肿瘤细胞往往核大,伴有异型,细胞质内可见黑色素沉积,核仁明显,可见核分裂象及坏死。然而,并非所有的转移性恶性黑色素瘤的瘤细胞均如此,有时在细胞学上表现较为温和,类似于痣细胞一般[26]。所以,两者的鉴别往往需要结合免疫组化及分子检测结果。NN 通常不表达或仅弱表达HMB45,而转移性恶性黑色素瘤往往强表达HMB45[16,22]。但也有文献指出,在淋巴结蓝痣中HMB45 可强表达,且不是所有的转移性恶性黑色素瘤均呈强阳性表达[11,16]。P16 是一种参与调控细胞周期和衰老的肿瘤抑制蛋白,NN 的瘤细胞往往强表达P16,而转移性恶性黑色素瘤则不表达[1,27]。PRAME 作为一种从黑色素瘤患者的自体T 细胞中分离出来的抗原,在大多数原发性和转移性恶性黑色素瘤中表达,但在NN 的瘤细胞中不表达[5,28]。Ki67 在鉴别诊断中也发挥着重要作用,通常情况下NN 的瘤细胞Ki67 阳性指数为0 或<1%,而在转移性恶性黑色素瘤中其表达为2%~85%[13]。黑色素瘤4 色FISH 检测也可起到辅助诊断的作用,一般NN 的瘤细胞FISH 检测呈阴性,而转移性恶性黑色素瘤大部分呈阳性,但并非所有的转移性恶性黑色素瘤都伴有点位突变,所以需要结合组织学形态、免疫组化结果及病史综合判断[15,21,29]。
综上所述,现普遍认为NN 是一种良性增生性病变,无须给予额外治疗,在鉴别诊断时应充分结合临床病史、组织学形态、免疫组化及分子检测结果综合考虑,以减少误诊所带来的过度治疗。NN的发病机制尚不明确,且已有罕见的恶变病例报道,所以仍需进一步研究。
作者贡献声明韩滢 论文构思、撰写和修订,数据分析,文献检索和整理。韩春,金圣杰 临床资料收集,文献整理,照片采集。朱琪,张沁 技术支持,切片制作。唐峰 论文设计、指导和修订。
利益冲突声明所有作者均声明不存在利益冲突。
