NLR、PLR 对维持性血液透析患者预后的预测价值
2023-11-08李春燕
李春燕
(保山市人民医院肾内科,云南保山 678000)
慢性肾脏病(chronic kidney disease,CKD)是全球日益严重的健康问题。据统计,我国成年人CKD患病率呈逐年升高趋势,2018年CKD 患病率约为12.49%〔1〕。2017年调查结果显示美国CKD 患病率约为14.80%〔2〕。CKD 患者随着疾病的进展最终发展为终末期肾脏疾病,需要维持性透析治疗。2017年全球总透析患者约占世界总人口的0.042%〔3〕。研究〔4〕表明,维持性血液透析(maintenance hemodialysis,MHD) 患者平均每年的病死率为10%~25%,中心血管事件是其主要的死亡原因。因此,确定MHD 患者死亡的早期预测因子是卫生保健研究的重点。接受MHD 治疗的患者普遍存在营养不良-炎症- 动脉粥样硬化综合征(malnutritioninflammation-atherosclerosis syndrome,MIAS)〔5〕,严重影响患者的生存质量和预后。中性粒细胞与淋巴细胞比值(neutrophil-lymphocyte ratio,NLR)、血小板与淋巴细胞比值(platelet-lymphocyte ratio,PLR)作为反映全身炎症的新兴生物标志物,广泛应用于消化系统肿瘤、急性胰腺炎、肺癌、社区获得性肺炎、急性冠脉综合征、脓毒症等疾病的诊断和预后〔6-13〕。另有研究〔14-15〕发现,NLR 和PLR 对于预测终末期肾脏病患者病情进展及预后情况可能有所帮助,故本研究以MHD 患者为研究对象,探讨NLR、PLR 对MHD 患者预后的预测价值,以期为指导临床早期干预、降低病死率提供参考,现报道如下。
1 对象与方法
1.1 研究对象 收集2017年1月至2020年10月在保山市人民医院血液净化中心接受MHD 治疗的119 例患者的病历资料。纳入标准:①年龄>18 岁者;②每周透析3 次,每次透析4 h,维持透析时间超过3 个月者。排除标准:①合并恶性肿瘤、严重心脑血管疾病、血液系统疾病、自身免疫性疾病、感染性疾病者;②近期使用激素者;③使用抗凝剂导致血小板减少者;④资料不全者;⑤失访者;⑥进行肾移植者。
1.2 方法及分组 收集患者的一般资料(如性别、年龄、原发病等),透析前实验室检查指标(如肌酐、血红蛋白、校正钙、磷、白蛋白、甲状旁腺激素(parathyroid hormone,PTH)、PLR、NLR、超敏C 反应蛋白(hypersensitive C-reactive protein,hsCRP)、尿酸、单室尿素清除率等),通过门诊、电话等方式随访患者病情进展,终点事件为全因死亡,出现终点事件停止该患者随访,未出现终点事件的患者随访至2020年10月1日。依据PLR 和NLR 中位数进行分组,将患者分为低PLR组(PLR<129.8)、高PLR组(PLR≥129.8),低NLR组(NLR<3.67)、高NLR组(NLR≥3.67)。
1.3 统计分析 采用SPSS 22.0 软件对数据进行统计分析,符合正态分布的计量资料用(x ±s)表示,组间比较采用独立样本t 检验;不符合正态分布的计量资料用[M(P25,P75)]表示,组间比较采用秩和检验。计数资料用[n(%)]表示,组间比较采用χ2检验。采用Kaplan-Meier 生存曲线分析NLR组、PLR组的全因死亡率;采用COX 回归模型分析患者全因死亡的危险因素。P<0.05 为差异有统计学意义。使用受试者操作特征曲线(receiver operator characteristic curve,ROC 曲线)评估NLR 对MHD患者全因死亡的预测价值。
2 结果
2.1 一般资料比较 所有纳入研究患者的一般资料见表1。组间比较差异均无统计学意义(P>0.05),具有可比性。
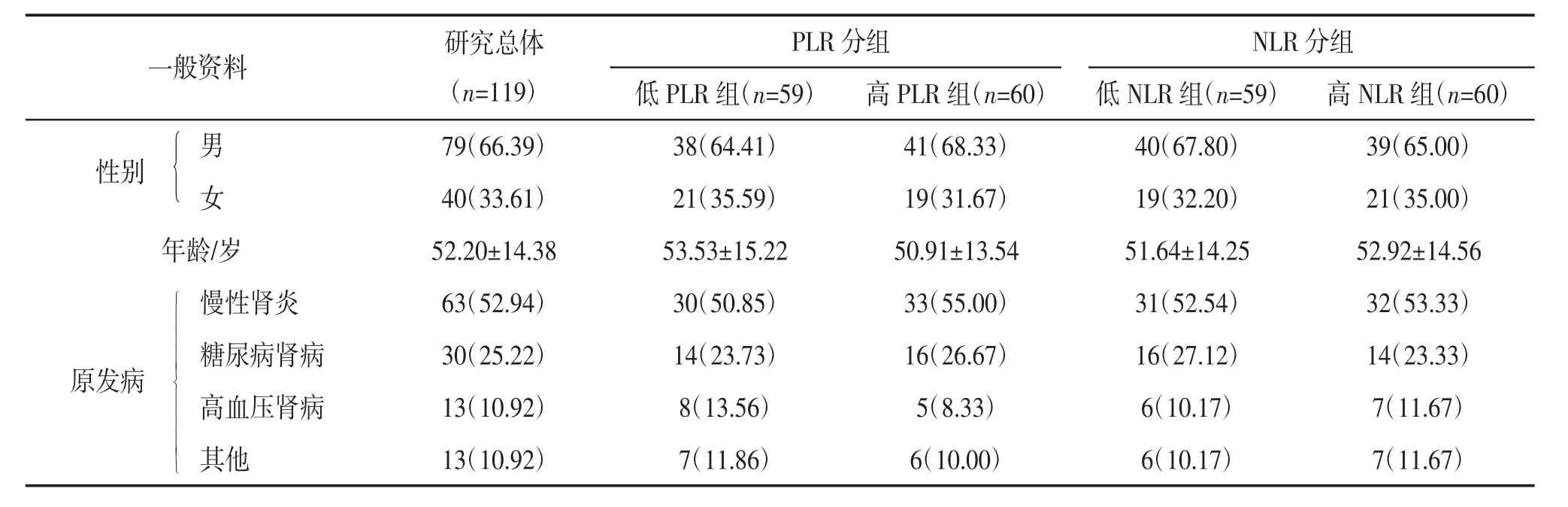
表1 患者一般资料比较
2.2 实验室检查指标比较 PLR 分组中,各项实验室检查指标在2组间比较,差异均无统计学意义(P>0.05);NLR 分组中,白蛋白、hsCRP、单室尿素清除率在2组间比较,差异有统计学意义(P<0.05),其他实验室检查指标组间差异无统计学意义(P>0.05)。见表2。
2.3 全因死亡率比较 从图1 可以看出,低PLR组患者生存率高于高PLR组,即低PLR组患者全因死亡率低于高PLR组,组间比较差异无统计学意义(P=0.441);低NLR组患者生存率高于高NLR组,即低NLR组患者全因死亡率低于高NLR组,组间比较差异有统计学意义(P=0.038)。
2.4 全因死亡患者的COX 生存分析 将年龄、血红蛋白、PLR、NLR、hsCRP、单室尿素清除率6 个因素纳入COX 回归模型,全因死亡率与年龄增加,血红蛋白、单室尿素清除率降低,NLR、hsCRP 升高有关;经过校正后,全因死亡率与年龄增加,NLR、hsCRP 升高,单室尿素清除率降低有关。因此,年龄增加,NLR、hsCRP 升高和单室尿素清除率降低可作为全因死亡率的独立预测因子。见表3。
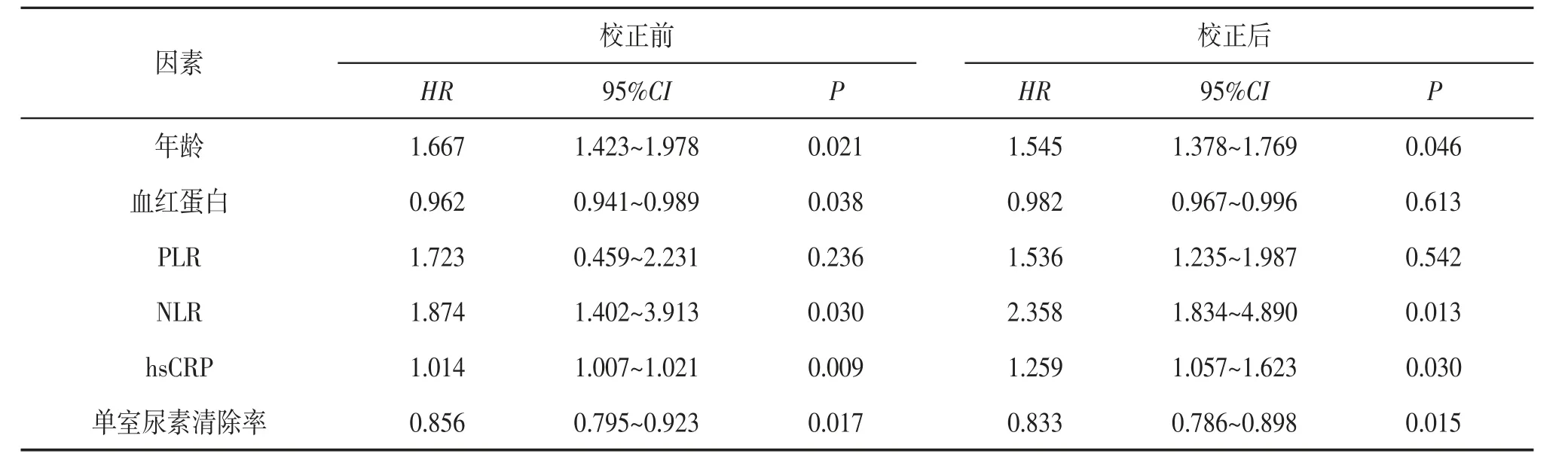
表3 全因死亡患者的COX 生存分析
2.5 NLR 对MHD 患者全因死亡的预测价值 使用ROC 曲线评估NLR 对MHD 患者全因死亡的预测价值。ROC 曲线结果显示:曲线下面积为0.716,95%CI 为0.598~0.833(P<0.05),敏感度为78.30%,特异度为64.60%。
3 讨论
MHD 患者普遍处于微炎症状态,循环中的炎症因子、炎症蛋白相比较正常人轻度升高,但患者自身无明显感染症状。微炎症状态与MHD 患者的不良结局密切相关〔16〕。MHD 患者存在微炎症状态的原因主要包括以下2 方面:一方面,体内代谢废物蓄积,与单核巨噬细胞表面受体结合,释放黏附分子,进而刺激机体产生大量炎症细胞因子,如白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α),肝脏随即分泌大量急性时相蛋白,如C 反应蛋白(C reactive protein,CRP),而产生的炎性蛋白、炎症因子又蓄积在体内,刺激新的炎症因子释放;另一方面,MHD 患者行血液透析时,血液流经透析器,透析膜表面的游离羟基基团可以激活血液中的补体系统,补体又进一步刺激炎症介质的释放,除此之外,动静脉内瘘的反复穿刺、深静脉导管的留置、氧化应激等同样可以促进炎症因子的产生〔17〕。虽然IL-6、CRP、TNF-α 可作为终末期肾脏疾病患者微炎症状态的评价指标,但IL-6、TNF-α 检测费用高,限制了其在临床中的广泛应用。
NLR、PLR 是近年来在肾脏疾病领域中新兴的、热门的炎症标志物,其与经典的、标志性的炎症标志物(如IL-6、CRP、TNF-α 等)有较好的相关性和同步变化性〔18-19〕。研究〔20〕表明,微炎症状态与MIAS 联系密切,能够影响患者预后,李萍等〔17〕研究发现MIAS组患者的全因死亡风险是无MIAS组的2.86 倍,且MIAS 是MHD 患者全因死亡的独立危险因素。此外,NLR 被Martínez-urbistondo 等〔21〕证实可独立预测血管内皮功能障碍,内皮功能障碍可增加心血管系统疾病发生率从而增加死亡风险。杜孟等〔22〕研究认为NLR 可独立预测MHD 患者的预后,Ouellet 等〔23〕研究认为NLR≥3.9 是MHD 患者全因死亡的主要危险因素。本研究结果显示,高NLR组MHD 患者的全因死亡率高于低NLR组患者,且经校正后的COX 回归分析结果显示,年龄增加、NLR 和hsCRP 升高、单室尿素清除率降低可作为MHD 患者全因死亡率的独立预测因子。PLR 不能很好地预测MHD 患者全因死亡率,与Catabay 等〔24〕的研究结果一致。PLR 不能很好地预测患者全因死亡率的原因可能为:炎症状态刺激巨核细胞增生,使血小板增多,血小板与淋巴细胞、内皮细胞、单核巨噬细胞、中性粒细胞等相互作用,可以加剧炎症反应,而MHD 患者体内代谢毒素堆积,引起血小板自身破坏及骨髓抑制,胆红素升高、营养不良、红细胞生成素缺乏等均可导致血小板减少〔25〕,从而影响PLR。
综上所述,PLR 对MHD 患者的全因死亡率预测价值不高,但NLR 可以独立预测MHD 患者的全因死亡率,有较好的预测价值,有望在临床中推广应用。由于本研究为单中心回顾性研究,存在偏倚、样本数量少、随访时间有限等不足,在未来需要进行多中心、前瞻性的研究以进一步明确NLR、PLR对MHD 患者预后的预测价值。
