阻塞性睡眠呼吸暂停患者上气道动态MRI研究
2023-08-22冯晓瑜蒋军广刘菊敏杨贝贝
冯晓瑜,蒋军广,刘菊敏,杨贝贝
阻塞性睡眠呼吸暂停(obstructive sleep apnea,OSA)的常见症状包括打鼾、夜尿多和白天嗜睡等,对血糖、血脂和血压、肝肾功能、心脏结构和功能、肠道菌群、认知功能以及性功能等均可产生一定的影响,严重危害患者的身心健康[1-3]。上气道解剖结构异常是OSA的重要发病机制[4-5],也是手术治疗的关键靶点,影像学检查可以客观、有效地评价狭窄部位及其狭窄程度[6],其中动态MRI不仅对软组织显影良好,而且具有良好的时间分辨率,可以更直观地显示气道形态在呼吸周期中的实时变化[7]。本研究基于此项技术探讨上气道相关解剖结构定量参数的变化与病情严重程度的相关性,旨在更深入地分析OSA的阻塞原因,为患者的个体化治疗提供更多依据。
材料与方法
1.临床资料
回顾性将2019年9月-2021年1月因打鼾或失眠等睡眠障碍至我院就诊且符合研究要求的45例患者纳入本研究。所有患者符合OSA诊断标准且无排除标准的相关情况[8]。排除标准:①患有幽闭恐惧症、体内植入金属物品等MRI检查禁忌证;②患有中枢神经系统疾病如颅内肿瘤、癫痫等;③明显颅面畸形、鼻中隔偏曲、鼻腔肿物等上气道阻塞性疾病;④既往确诊OSA并经过治疗。
根据呼吸暂停低通气指数(apnea and hypopnea index,AHI),将患者分为轻中度组(n=12,5≤AHI≤30次/h)和重度组(n=33,AHI>30次/h)。详细记录患者的基本临床资料,主要包括性别、年龄、既往史、颈围和体质指数(body mass index,BMI)。
所有患者接受多导睡眠监测(polysomnography,PSG)。监测当日日间避免睡眠,避免使用茶、酒、咖啡及镇静催眠药等,记录至少7 h的睡眠数据,包括及氧饱和度相关指标[包括最低血氧饱和度the lowest arterial oxygen saturation,LSaO2)、平均血氧饱和度(the mean arterial oxygen saturation,MSaO2)、血氧饱和度小于90%的时长占总睡眠时长的百分比(the percentage of time spent with arterial oxygen saturation below 90% during the total sleep time,Ts90%)、AHI和最长呼吸暂停时间(the longest time of apnea,LAT)等]。
2.动态MRI检查方法
使用Siemens Skyra 3.0T磁共振扫描仪。受试者在清醒状态下去枕平卧,嘱其经鼻平静呼吸,检查过程中避免吞咽、发音及咀嚼。参考既往研究中的分区方法,将硬腭上缘至会厌根部的这一段气道,以悬雍垂下缘和会厌上游离缘作为分界,划分为3段,分别为软腭后区、舌后区和会厌后区[9]。在正中矢状面图像上(图1a),分别选取悬雍垂尖端上方5 mm、会厌游离缘上方10 mm和会厌游离缘下方5 mm三个层面扫描三个分区的横轴面图像(图1b~d),每个层面扫描2分15秒,各获得200帧连续动态图像。扫描参数:TR 2.58 ms,TE 48.60 ms,层厚6.0 mm。在正中矢状面图像上测量软腭的长度、厚度和面积;在横轴面动态MRI图像上分别测量3个分区内气道的最大和最小横截面积(Smax、Smin),并在最小横截面积的图像上测量气道的左右径和前后径以及侧咽壁和后咽壁的厚度。每个参数由同一医师测量2次取平均值。按照公式(1)计算气道塌陷率:

图1 上气道扫描层面示意图。a)正中矢状面T1WI,将硬腭上缘至会厌根部的这一段气道,以悬雍垂下缘和会厌上游离缘作为分界,划分为3段,分别称为软腭后区、舌后区和会厌后区;b)软腭后区横轴面图像,其中横向红色线条为侧咽壁厚度(垂直于正中矢状线,气道外侧缘与咽旁脂肪垫内侧缘之间的距离),竖向绿色线条为后咽壁厚度(正中矢状线上,气道后缘与椎骨前缘之间的距离);c)舌后区横轴面图像;d)会厌后区横轴面图像,图中红色线条分别为气道的左右径和前后径。

(1)
3.统计学方法
使用SPSS 22.0软件进行统计学分析。对计量资料进行正态性检验,偏态分布的数据以中位数(上、下四分位数)进行描述,正态分布的数据以均数±标准差进行描述,两组间比较分别采用曼-惠特尼U检验和两独立样本t检验,多组间比较选择克鲁斯卡尔-沃利斯检验;计数资料以率(百分比)表示,组间比较采用χ2检验。检验水准α=0.05。
结 果
1.临床资料的比较
轻中度OSA组年龄为(45.75±11.80)岁,其中9例(75.00%)为男性;重度OSA组年龄为(47.70±13.61)岁,其中27例(81.81%)为男性,两组之间年龄和性别构成的差异均无统计学意义(P>0.05)。两组患者其它临床资料及PSG结果的比较见表1。轻-中度组的颈围、AHI、LAT、LSaO2和Ts90%均小于重度组,差异均有统计学意义(P<0.05)。

表1 两组OSA患者基本临床特征及PSG结果的比较
2.动态MRI测量参数值的比较
三个分区内气道的解剖学参数动态MRI测量值的比较结果见表2。三个分区之间气道的各项动态MRI测量参数值的差异均有统计学意义(P<0.05)。进一步组间两两比较结果显示:与舌后区和会厌后区相比,软腭后区的Smax、Smin、左右径和前后径较小,气道塌陷率较大,差异均有统计学意义(P<0.05)。

表2 三个分区内气道相关解剖学参数动态MRI测量值的比较
轻中度组和重度组各分区解剖学参数测量值的比较结果见表3。重度组中3个分区内软腭的长度、厚度和矢状面积均大于轻中度组,重度组三个分区内气道的最小横截面积及相应的左右径、前后径和均小于轻中度组,侧咽壁厚度和塌陷率大于轻-中度组,差异均有统计学意义(P<0.05)。
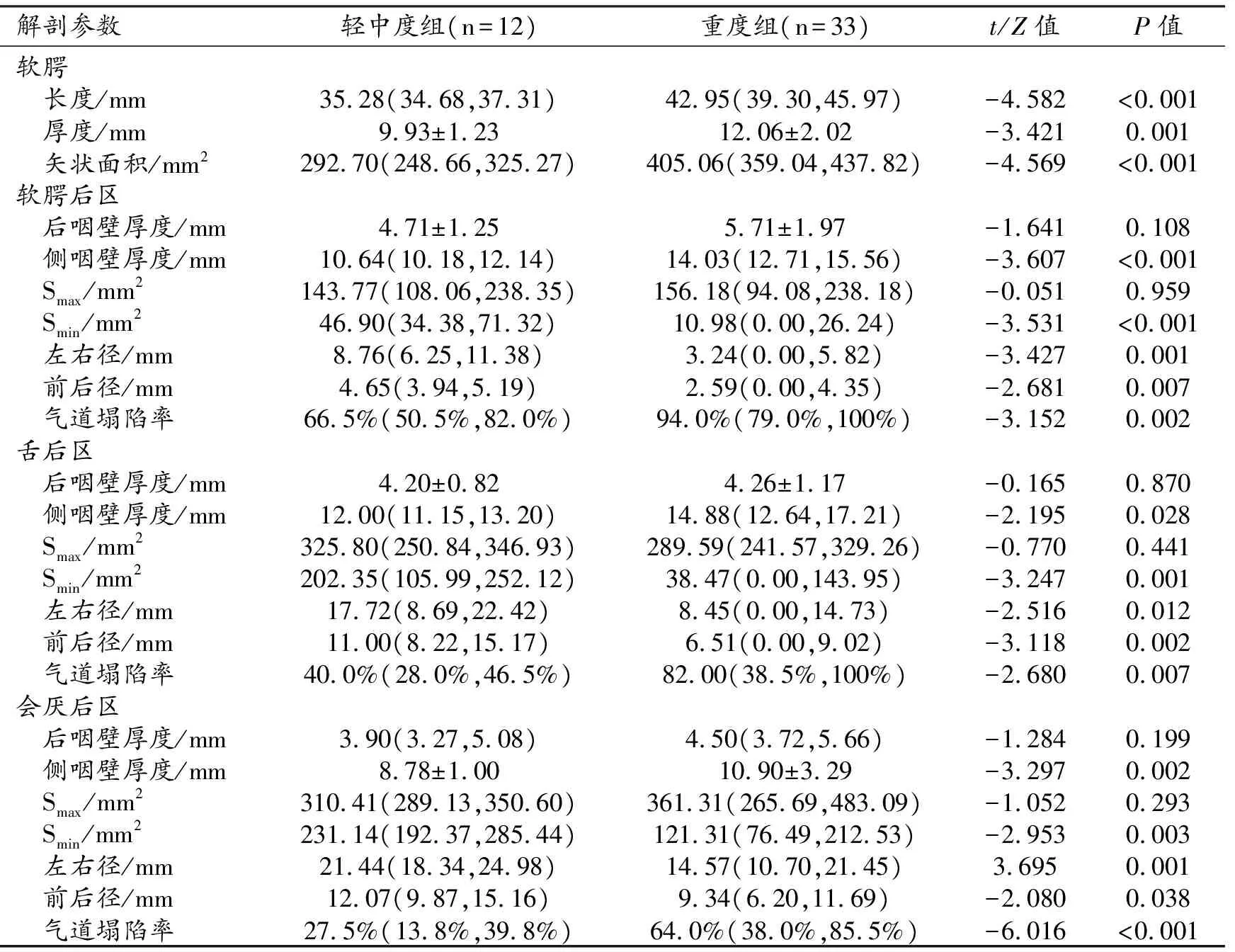
表3 两组中各分区解剖学参数的动态MRI测量值的比较
3.相关性分析
上气道解剖学参数和颈围与Ts90%、AHI的相关性分析结果见表4。颈围、软腭长度和矢状面积、软腭后区的侧咽壁和后咽壁厚度、舌后区的侧咽壁厚度和塌陷率、以及会厌后区的塌陷率均与Ts90%和AHI呈正相关(P<0.05);软腭后区和舌后区的Smin及左右径、会厌后区的前后径均与Ts90%和AHI呈负相关(P<0.05)。

表4 上气道解剖学参数和颈围与Ts90%、AHI的相关性
4.多元逐步回归分析
分别以Ts90%和AHI为因变量,以上述相关性分析结果中与因变量有显著相关性(即P<0.05)的参数为自变量,进行多元逐步回归分析,结果详见表5。

表5 Ts90%、AHI与动态MRI测量参数的多元逐步回归分析
软腭后区侧咽壁厚度是Ts90%的独立影响因素(P<0.05),颈围和软腭后区气道的左右径是AHI的独立影响因素(P<0.05)。
讨 论
OSA的发病机制主要涉及解剖因素和非解剖因素,多数学者认为上气道解剖学狭窄和睡眠时软组织塌陷度增加是最主要的因素。手术是OSA的重要治疗手段,术前需要明确气道的狭窄平面。动态MRI对软组织显影最佳且具有良好的时间分辨率,在OSA的研究方面具有独特的优势[10-11]。Sittitavornwong等[12]的研究证实动态MRI可以观察气道狭窄情况,且与经鼻纤维内窥镜检查结果具有显著相关性,表明动态MRI在观察OSA患者气道情况方面具有较高的可信度。本研究中利用动态MRI技术对OSA患者的上气道相关解剖学参数进行了测量,结果显示气道的径线长度及周围软组织的厚度在重度组与轻中度组之间有显著差异,在气道的不同节段(3个分区)之间亦有显著差异,而且部分解剖学参数与AHI具有相关性,其中软腭后区气道的左右径是AHI的独立预测因素。本研究结果表明通过动态MRI检查和解剖学参数的测量,可以在一定程度上反映OSA的严重程度,在某些无法完成PSG的情况下可以协助疾病的诊断。
软腭后区是咽腔最狭窄的部分,是OSA患者气道阻塞和塌陷的主要发生部位[13-14]。本研究结果也显示软腭后区气道的最大和最小横截面积均小于舌后区和会厌后区,而气道塌陷率则在3个分区中最大;回归分析结果显示软腭后区侧咽壁厚度显著正向预测Ts90%,软腭后区的气道左右径可负向预测AHI。上述结果表明软腭后区的解剖结构显著影响OSA的严重程度和患者夜间睡眠时机体的氧合状态。可能的发生机制有以下几点:①软腭后区缺乏骨性结构附着,容易发生腭垂后坠和咽侧壁软组织向内塌陷,从而引起气道塌陷;②腭咽扩张肌是软腭水平调剂气道口径的重要肌肉,在OSA患者中容易被诱发不协调运动,从而易于疲劳,继而难以维持气道扩张[15-16];③OSA患者腭咽肌表现出不同程度的肌纤维萎缩、明带增宽、线粒体增多和固缩等病理改变[17];④OSA患者腭咽组织中脂质浸润可能是导致睡眠时咽部塌陷的重要原因[18]。然而气道最狭窄的部分不一定随着呼吸运动产生较大变化,在OSA的发生中可能并不是发挥主要作用的,因此我们还应该考虑气道的顺应性。
以往有研究采用咽腔顺应性[(平静呼吸时横截面积-Muller动作时横截面积)/平静呼吸时横截面积]这一指标来评价气道塌陷程度[19-20],但在测量气道横截面积时随机选择某一个呼吸周期,误差较大且可重复性较低。本研究利用动态磁共振时间分辨率高的特点,在长达135秒的呼吸运动过程中动态测量某一层面气道的横截面积,取其中的最大值和最小值计算得到气道的塌陷率,这是一个反映气道狭窄程度和顺应性的新指标。本研究结果显示软腭后区、舌后区和会厌后区的气道塌陷率均与AHI显著相关,表明塌陷率可以作为反映气道狭窄程度及评估OSA严重程度的参考指标。
Schwab等[21]的研究结果显示侧咽壁厚度是OSA的独立危险因素,本研究结果显示软腭后区和舌后区的侧咽壁厚度与Ts90%和AHI均呈显著正相关,且软腭后区侧咽壁厚度是Ts90%的主要预测因素,表明侧咽壁厚度不仅与OSA严重程度相关,还能够影响患者夜间氧合状态。因此临床中某些难以耐受多导睡眠监测、或因为整夜睡眠监测耗时太多的患者,可以通过影像学检查测量该指标来初步评估患者在夜间的氧合状态。
本研究存在一定的局限性:首先,样本量较少且为单中心的研究;其次,本研究中动态MRI检查是在患者清醒状态下进行的,但由于意识状态、神经-体液因素等引起的肌肉紧张度改变,睡眠过程中发生呼吸暂停与清醒状态下比较,各阻塞平面的截面积是存在差异的[22]。利用动态MRI探索睡眠状态下呼吸暂停时气道的影像特点及其与清醒状态的差异,将是我们今后的研究方向之一。
综上所述,动态MRI测量的上气道解剖学数据与OSA严重程度密切相关,在临床诊断和治疗方案选择中应重视上气道尤其是软腭后区的解剖特征。气道塌陷率是一个反映气道狭窄程度和顺应性的新概念,在未来的临床研究和诊疗中可能有较高的应用价值。
