HIV 机会性感染患者外周血IL-6、CD4+T 淋巴细胞水平变化及意义
2023-08-04胡建良邱志磊
胡建良,邱志磊
作者单位: 310012 杭州,杭州市西溪医院
人免疫缺陷病毒(HIV)是一种侵犯机体免疫系统的逆转录病毒,可造成机体细胞免疫功能下降[1]。研究显示[2],全球范围内HIV 感染者高达4 000 万,且感染率呈上升趋势。HIV 感染后机体免疫系统明显受损,可导致患者出现多种诸如持续低热、腹泻、淋巴结肿大等机会性感染症状,又称获得性免疫缺陷综合征(AIDS),是导致患者死亡的主要因素[3]。HIV 感染所导致的AIDS 尚不能治愈,准确评估患者病情变化,降低不良预后发生率是AIDS 治疗的关键所在;故寻找HIV 机会性感染的评价及预后指标具有重要意义。白细胞介素6(IL-6)与机体感染及免疫防御相关[4];而T 细胞是HIV 感染后的主要免疫效应细胞,其中,CD4+T 淋巴细胞为主要靶细胞,可直观反应HIV 感染患者病毒感染程度及系统损伤情况[5]。鉴于此,本研究主要探讨HIV 机会性感染患者IL-6 及CD4+T 淋巴细胞水平变化及意义,旨在为临床诊治提供借鉴,报道如下。
1 资料与方法
1.1 一般资料 回顾性分析杭州市西溪医院2020年8 月至2022 年1 月收治的134 例HIV 患者临床资料,纳入标准:(1)血清HIV-RNA 为阳性,并符合《艾滋病诊疗指南》中的相关诊断标准[6];(2)尚未行药物治疗者;(3)年龄≥18 岁;(4)临床资料完整。排除合并有恶性肿瘤,近期行增强免疫治疗者。其中男118例,女16例;年龄24~85岁,平均(46.8±14.9)岁;HIV 病毒感染途径:性传播95 例,输血5 例,吸毒23 例,其他11 例。本研究经杭州市第六人民医院(杭州市西溪医院)伦理委员会批准。
1.2 方法
1.2.1 机会性感染诊断(1)持续发热38 ℃以上时间≥30 d;(2)持续腹泻4 ~5 次/d,时间≥20 d;(3)不明原因带状疱疹;(4)明确的结核病、巨细胞病毒感染、弓形体病等;(5)肿瘤;(6)青年患者出现痴呆;(7)中枢神经系统感染。存在上述2 ~3 条症状,且血培养、分泌物涂片、骨髓培养等病原菌检测结果阳性为诊断依据[6]。
1.2.2 实验室检查(1)细菌、真菌感染使用Vitek32 全自动细菌鉴定仪以培养法检测,病毒感染使用M2000 全自动基因扩增仪以荧光定量法检测。(2)CD4+T淋巴细胞检测:采集患者入院后空腹静脉血5 ml,置于抗凝管中,1 500 r/min 离心5 min 后去除上清液,100l 样本加入20l 荧光抗体试剂,洗涤2 次后使用BD FACS Calibur 流式细胞仪(美国BD 公司)测定CD4+T 淋巴细胞分数,计算CD4+T 细胞数量。CD4+T 细胞数量=淋巴细胞计数值×CD4+T淋巴细胞分数。(3)IL-6 水平检测:采集患者入院后清晨空腹静脉血5 ml,离心后分离血清,使用BS-280全自动生化分析仪以酶联免疫吸附法检测IL-6 水平,仪器及试剂盒均购自深圳迈瑞生物医疗电子股份有限公司,严格按试剂盒说明操作。
1.2.3 随访情况 至2022 年2 月止,观察并记录HIV 机会性感染患者住院治疗期间病情变化情况,包括病情好转、恶化或无变化、死亡等。
1.3 统计方法 选用SPSS 23.0 统计软件进行处理,计量资料以均数±标准差表示,采用t 检验;计数资料比较采用2检验;预测价值采用受试者工作特征曲线(ROC)分析。P<0.05 表示差异有统计学意义。
2 结果
2.1 机会性感染发生情况 出现机会性感染58 例,发生率为43.28%。感染部位分布:皮肤感染45 例(77.59%)、消化系统22 例(37.93%)、呼吸系统54 例(93.10%)、中枢神经系统11 例(18.97%)。其中单一病原体感染12 例(20.69%),两种病原体感染18 例(31.03%),两种以上病原体感染28 例(48.28%)。机会性感染患者感染病原体分布见表1。
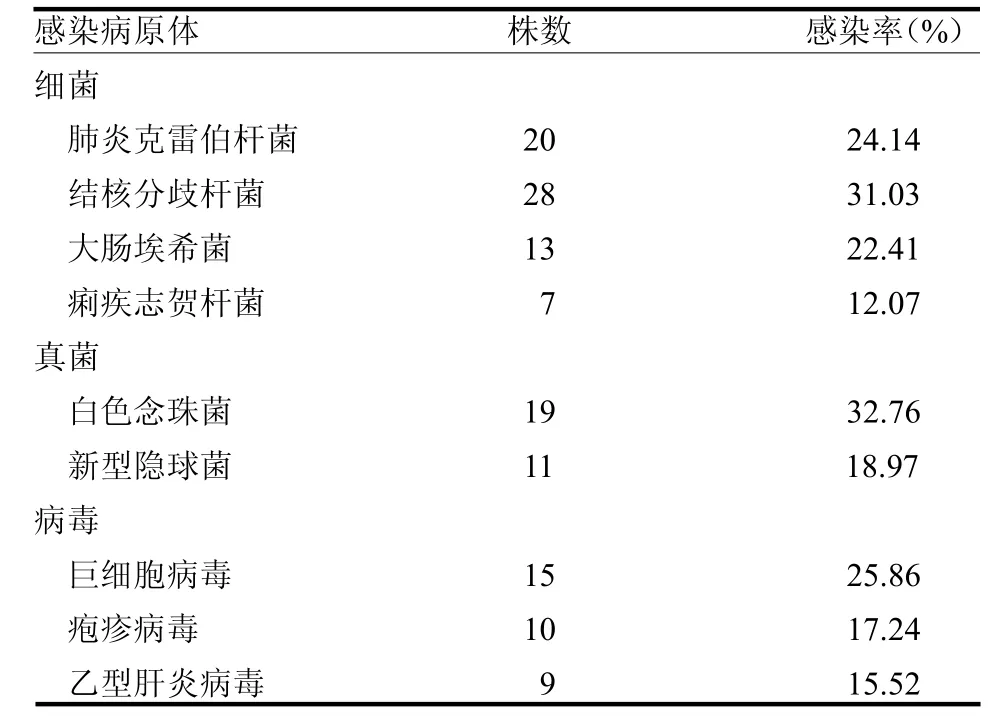
表1 机会性感染患者感染病原体分布
2.2 不同机会性感染患者IL-6 及CD4+T水平比较出现机会性感染58 例患者设为感染组,余76 例未出现机会性感染患者设为非感染组,两组患者IL-6水平分别为(85.50±20.44)pg/ml、(0.82±0.24)pg/ml,感染组高于非感染组(t=36.156,P <0.05);感染组及非感染组CD4+T 细胞水平分别为(80.71±25.99)个/l、(421.75±127.37)个/l,感染组CD4+T 细胞水平低于非感染组(t=20.058,P <0.05)。
2.3 不同机会性感染情况与CD4+T 水平的关系
CD4+T 水平越低的患者,机会性感染病原体种类越多,差异有统计学意义(2=34.173,P<0.05),见表2。2.4 不同预后的机会性感染患者IL-6 及CD4+T 水平比较 将病情好转的33 例患者设为预后良好组,将恶化或无变化、死亡25 例患者设为预后不良组,预后不良组及预后良好组患者IL-6 水平分别为(92.69±15.36)pg/ml、(80.05±19.33)pg/ml,预后不良组IL-6 水平高于预后良好组(t=2.688,P<0.05);预后不良组及预后良好组患者CD4+T 水平分别为(73.49±18.34)个/l、(86.18±16.69)个/l,预后不良组CD4+T水平低于预后良好组(t=2.748,P<0.05)。2.5 血清IL-6 及CD4+T 水平对HIV 机会性感染患者不良预后的预测价值 IL-6 预测HIV 机会性感染患者不良预后约登指数(0.489)最大时对应截断值为76.05 pg/ml,曲线下面积为0.755,诊断敏感性为84.85%,特异性为64.00%;CD4+T 预测HIV 机会性感染患者不良预后约登指数约登指数(0.578)最大时对应截断值为82 个/l,曲线下面积为0.786,诊断敏感性为81.82%,特异性为76.00%,见表3。

表2 不同机会性感染患者CD4+T 水平情况 例(%)

表3 血清IL-6 及CD4+T 水平对HIV 机会性感染患者不良预后的预测价值
3 讨论
机会性感染主要侵袭器官为与外界相通器官,包括口腔及肺脏等,进而引起相关脏器功能障碍甚至衰竭,增加其感染率[7]。本研究显示,出现机会性感染患者多以细菌和真菌为主,且呼吸系统感染占比较高,这与笪欣等[8]研究结果有相似之处。此外,本研究感染组患者IL-6 水平更高,CD4+T 细胞水平更低,且CD4+T 水平越低的患者,机会性感染病原体种类越多。这提示IL-6 及CD4+T 水平异常在一定程度上与HIV 感染患者机会性感染的发生密切相关。HIV 病毒感染后,主要攻击T 细胞,导致CD4+T 数量减少及功能下降,进而引发机体免疫缺陷;与此同时,CD4+T细胞恢复能力较弱,T细胞功能受限,进而致使机体免疫应答减弱,增加机会性感染发生风险[9-10]。作为白介素家族成员,IL-6 主要由B 细胞和T 细胞产生,当HIV 病毒感染机体后,机体炎性反应加重。一方面,IL-6 可通过直接作用于免疫细胞或间接使炎症部位基质细胞活化来调节机体免疫反应;另一方面,其也可通过促使白细胞聚集及活化白细胞等来调节机体免疫应答,并通过补体系统及病原识别受体信号通路来促使天然免疫及适应性免疫相互联系,进而发挥防御功能[11]。张予晋等[12]指出,HIV感染初期,IL-6 活化免疫细胞的作用有助于杀伤病原体,但随着病情进展,IL-6 持续升高,反而不利于机体受损组织及器官功能的恢复,还易导致机会性感染的发生[13]。
本研究还发现,预后不良亚组患者入院后IL-6水平更高,CD4+T细胞水平更低,且二者预测不良预后的敏感度、特异度均较高。这提示入院后IL-6 及CD4+T 水平对HIV 机会性感染患者预后有一定的预测价值。HIV感染后巨噬细胞及T细胞激活,IL-6主要由此分泌产生,再加上HIV 病毒抗原刺激及HIV 调节蛋白诱导,致使IL-6 水平升高,进一步促使HIV 表达及病毒复制[14]。而CD4+T 细胞库是一个动态平衡过程,其耗竭与增生均与病毒感染密切相关。有研究指出,CD4+T 细胞数值越低,HIV 病毒载量越高,CD4+T 细胞数值可反映HIV 感染靶细胞数量,而HIV 病毒载量指HIV 在体内复制的数量,故CD4+T 可用于评估治疗效果,是了解病情进展的有效指标,与机会性感染的发生及患者预后密切相关[15]。
综上所述,入院后IL-6 及CD4+T 水平异常与HIV 感染患者机会性感染的发生密切相关,IL-6 水平升高及CD4+T 水平降低是机会性感染发生的高危因素,二者可用于预测HIV 抗病毒治疗的早期预后。
作者贡献声明 胡建良:文章设计、数据采集、统计分析、文章撰写;邱志磊:文章设计、数据采集、统计分析、指导修改
