配戴Paragon CRT角膜塑形镜后光学治疗区直径的相关因素
2023-05-12寇洒洒任亚茹庄歆予陈颖杰张晓峰
寇洒洒,任亚茹,庄歆予,陈颖杰,杨 牧,张晓峰,
0 引言
随着全球近视患病率迅速增加,近视人数将占全球总人数的49.8%[1-2],这会导致严重的社会经济损失。因此,延缓近视发生年龄和减缓近视进展速度已经成为一项亟待解决的社会问题。多项研究已证实,角膜塑形镜可以减缓眼轴的增长,达到控制青少年近视进展速度的目的[3-4]。在角膜塑形镜片基弧段的压力下,角膜前表面中央部形成较为平坦的区域,称为光学治疗区[5]。以往的研究表明,光学治疗区的直径对视觉质量可产生影响[6-7]。目前对影响光学治疗区直径的因素以及光学治疗区覆盖瞳孔范围对控制眼轴增长是否产生影响尚缺乏深入研究。本研究旨在观察并探讨配戴Paragon CRT角膜塑形镜后光学治疗区直径的影响因素以及重叠光学治疗区面积/瞳孔面积与眼轴增长量的关系,为增加Paragon CRT角膜塑形镜控制眼轴增长的可预测性及镜片参数设计提供临床依据。
1 对象和方法
1.1 对象采用回顾性临床研究方法,收集2020-04/2022-09于苏州大学附属第一医院眼科配戴角膜塑形镜随访1a以上的近视患者资料(均取右眼)。入选标准:(1)持续配戴角膜塑形镜(每日戴镜时间8~10h,每周戴镜时间≥6d)且能定期随访,随访时间1a以上;(2)年龄:8~14周岁;(3)最佳矫正视力≤0.1(LogMAR值);(4)初始等效球镜度-1.00~-4.25D,双眼球镜度数差≤1.00D;(5)平坦角膜曲率≥41.00D,陡峭角膜曲率≤46.00D,同时角膜散光≤2.00D;(6)中央角膜厚度>450μm;(7)无角结膜疾病及其他眼部疾病;(8)无影响角膜塑形镜验配的全身性疾病。排除标准:(1)近视等效球镜度<-1.00D,或>-4.25D;(2)平坦角膜曲率<41.00D,陡峭角膜曲率>46.00D,角膜散光>2.00D;(3)每日戴镜时间<8h,每周戴镜时间<6d;(4)随访期内使用阿托品滴眼液等对屈光度产生影响的药物;(5)不能按时随访。该项研究符合《赫尔辛基宣言》,研究方案经苏州大学附属第一医院伦理委员会批准[审批号:(2022)伦研批第181号]。所有青少年及其监护人在获得充分解释后,由监护人代表患者签署知情同意书。
1.2 方法
1.2.1 角膜塑形镜及验配方法本研究所选择的角膜塑形镜均为Paragon CRT角膜塑形镜。镜片材料为HDS100 paflufcon D,透氧系数100,折射率1.442,湿润角42°,镜片总直径10.0~12.0mm,镜片后表面光学区直径为6mm,中心厚度0.16mm。以主觉验光屈光度和角膜地形图上的平坦角膜曲率选择第一副试戴片进行试戴,在戴镜30min后进行初次评估,理想的适配要求镜片有良好的中心定位,正常瞬目时有1~2mm的活动度。达到理想适配后,进行片上验光并确定角膜塑形镜定片参数。患者在戴镜后1d,1wk,1、3、6mo,1a进行定期复查,复查内容包括裸眼视力和屈光度、Lenstar 900光学生物测量仪检查、角膜地形图检查、裂隙灯显微镜检查、镜片适配评估、角膜荧光染色等。随访前夜患者戴镜至少8h,并且在次日摘镜后2h内完成检查。
1.2.2 眼轴测量采用Lenstar 900光学生物测量仪检测眼轴长度、中央角膜厚度、角膜横径,记录患者角膜塑形镜试戴前和戴镜后1a(停戴1wk)时测量的眼轴长度。
1.2.3 角膜地形图测量采用TMS-4角膜地形图仪测量患者的平坦角膜曲率、陡峭角膜曲率、陡峭角膜偏心率、平坦角膜偏心率、角膜散光和瞳孔直径,检查均在光照度为50lx的房间内完成。
1.2.4 光学治疗区及重叠光学治疗区选取戴镜前、戴镜后1mo的角膜地形图切向图构建切向差异图,用于计算光学治疗区的直径及偏心距离[8]。具体方法为:在中央压平区边缘选取8个曲率变化值为(0±0.05)D的点(每个象限内均匀取2个点),记录8个点的坐标值,录入Matlab商业数学软件(Matlab R2018b),根据圆拟合函数计算出最佳拟合圆,最佳拟合圆直径视作光学治疗区直径,最佳拟合圆圆心视作光学治疗区中心,角膜顶点与光学治疗区中心的距离为偏心距离,见图1。
之后,赵忠尧又在美国麻省理工学院、卡内基地磁研究所等美国的几个加速器及宇宙线实验室做义务工作,为的是能换取一些零件。他节衣缩食,把有限的经费和生活补贴,都用来向工厂定制加速器零件!
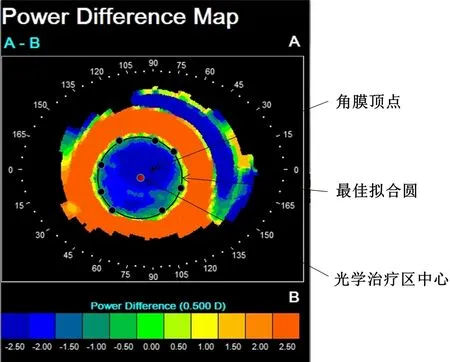
图1 角膜地形图光学治疗区的测量示意图。

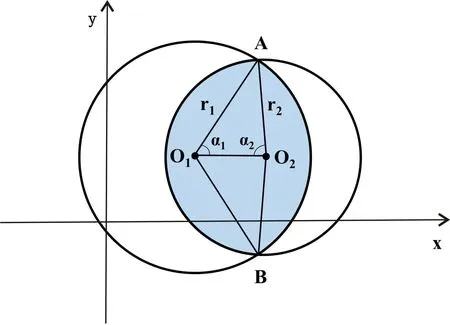
图2 瞳孔面积与重叠光学治疗区面积的测量示意图 圆1视作瞳孔,O1视作瞳孔中心,r1表示圆1的半径,角AO1O2为α1,圆2视作光学治疗区,O2视作光学治疗区中心,r2表示圆2的半径,角AO2O1为α2,两圆相交于A、B两点,蓝色区域表示重叠光学治疗区。

2 结果
2.1 一般情况患者226例226眼,其中男108例108眼,女118例118眼。患者戴镜前一般资料见表1。戴镜前眼轴长度为24.56±0.62mm,戴镜后1a眼轴长度为24.86±0.62mm,较戴镜前平均增长0.30±0.22mm,戴镜前后眼轴长度差异有统计学意义(t=-20.435,P<0.001)。

表1 患者226例戴镜前一般资料
2.2 光学治疗区直径影响因素及与眼轴增长量的关系单因素线性回归分析显示:光学治疗区直径与中央角膜厚度、初始等效球镜度相关(P<0.05),见表2。多因素线性回归分析显示,中央角膜厚度、平坦角膜偏心率是光学治疗区直径的影响因素(P<0.05,表3)。以中央角膜厚度(X1)和平坦角膜偏心率(X2)预测戴镜后1mo光学治疗区直径(Y1)的回归方程为:Y1=4.398-0.159X1+0.130X2(R2=0.104,P=0.001)。

表2 戴镜后1mo光学治疗区直径与不同因素的单因素线性回归分析

表3 戴镜后1mo光学治疗区直径与不同因素的多因素线性回归分析
戴镜后1mo,光学治疗区直径整体服从正态分布(Z=0.052,P=0.200),光学治疗区直径平均值为3.72±0.37mm。本研究以平均光学治疗区直径3.72mm为界,把光学治疗区直径分为小直径光学区组(0~3.72mm)和大直径光学区组(>3.72mm)。小直径光学区组患者109例109眼,光学治疗区直径为3.41±0.22mm;大直径光学区组患者117例117眼,光学治疗区直径为4.00±0.22mm。两组间初始配戴年龄(Z=-1.313,P=0.189)、初始等效球镜度(t=1.173,P=0.242)、平均角膜曲率(t=1.173,P=0.242)、平均角膜偏心率(t=1.173,P=0.242)、角膜横径(t=0.895,P=0.372)、瞳孔直径(t=-0.540,P=0.591)差异均无统计学意义。
戴镜后1a,小直径光学区组眼轴增长量为0.25±0.18mm,大直径光学区组眼轴增长量为0.34±0.24mm,两组间眼轴增长量差异有统计学意义(t=-3.108,P=0.002)。
2.3 重叠光学治疗区面积/瞳孔面积比值相关因素及与眼轴增长量的关系戴镜后1mo,重叠光学治疗区面积/瞳孔面积比值为0.72(0.59,0.82)。以重叠光学治疗区/瞳孔面积比值中位数0.72为界,把重叠光学治疗区面积/瞳孔面积比值分为小面积比值组(0.30~0.72)和大面积比值组(0.73~1.0)。小面积比值组患者113例113眼,面积比为0.59(0.50,0.68);大面积比值组患者113例113眼,面积比为0.82(0.77,0.90)。两组间初始配戴年龄(Z=-1.209,P=0.227)、初始等效球镜度(t=-0.322,P=0.748)、平均角膜曲率(t=0.267,P=0.790)、平均角膜偏心率(t=-2.722,P=0.173)、角膜横径(t=1.466,P=0.144)差异均无统计学意义,两组间瞳孔直径(t=11.994,P<0.001)及光学治疗区直径(t=-6.023,P<0.001)差异有统计学意义。
2.4 戴镜后1a眼轴增长量多因素相关分析单因素线性回归分析显示:眼轴增长量与初始配戴年龄、初始等效球镜度、陡峭角膜偏心率、光学治疗区直径、重叠光学治疗区面积/瞳孔面积比值相关(均P<0.05),见表4。
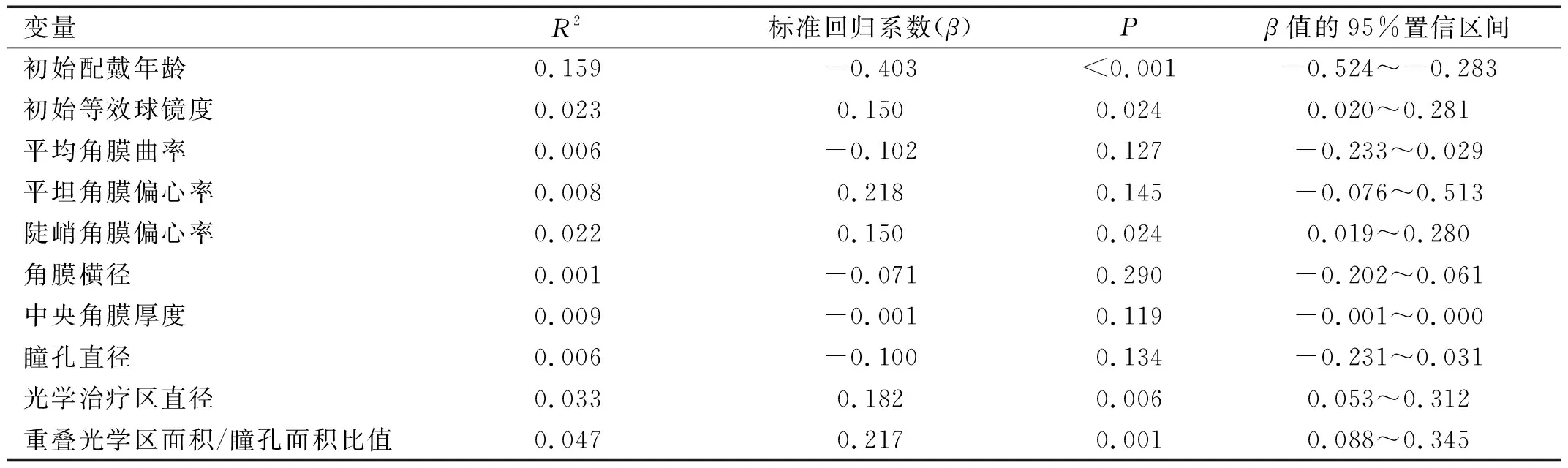
表4 戴镜后1a眼轴增长量与不同因素的单因素线性回归分析
多因素线性回归分析显示,初始配戴年龄、重叠光学区面积/瞳孔面积比值是眼轴增长量的影响因素(均P<0.05),见表5。以初始配戴年龄(X3)和重叠光学治疗区/瞳孔面积比(X4)预测戴镜后1a眼轴增长量(Y2)的回归方程为:Y2=0.639-0.052X3+0.202X4(R2=0.203,P<0.001)。

表5 戴镜后1a眼轴增长量与不同因素的多因素线性回归分析
3 讨论
角膜塑形镜作为一种非手术性、可逆性的物理矫治屈光不正的一种方法,其控制青少年近视进展的安全性和有效性已经得到了大量验证[8-9]。目前国际上角膜塑形镜有两种设计类型,视觉重塑治疗(vision shaping treatment,VST)采用四区多弧段设计,角膜屈光矫治(corneal refraction therapy, CRT)采用三区设计,两种镜片均是通过其逆几何设计,使中央角膜变平坦,中周部角膜变陡峭,形成近视弧区,从而控制近视进展。在镜片基弧段的压力下角膜前表面中央部形成的较为平坦的区域称为光学治疗区。配戴角膜塑形镜后光学治疗区直径受多种因素影响,既往多项研究显示较小的镜片后表面光学区直径的角膜塑形镜可以形成较小的光学治疗区[10-12]。光学治疗区直径除了受镜片本身设计影响外,与角膜生物力学、角膜形态、中央角膜散光[13]等因素可能具有一定的相关性。
在本研究中,226例患者均采用Paragon CRT角膜塑形镜,镜片后表面光学区直径均为6mm,患者配戴角膜塑形镜后1mo平均光学治疗区直径为3.72±0.37mm。戴镜前中央角膜厚度越厚,戴镜后光学治疗区直径越小,这可能是由于较厚的角膜具有更强的抵抗能力,角膜更不易变形[14]。另外,我们还发现光学治疗区直径与初始等效球镜度呈正相关,Sun等[15]得出了相同的结果。据我们推测,初始等效球镜度越高,需要矫正的屈光度越高,配戴角膜塑形镜所致的角膜形态变化越大,从而使中央角膜组织的张力降低,周边角膜对中央角膜组织的牵拉则越强,戴镜后光学治疗区直径也越小[5,16]。多因素线性回归分析后,我们发现光学治疗区直径与平坦角膜偏心率具有一定的相关性,戴镜前角膜中央向周边变陡峭的趋势越显著,戴镜后光学治疗区直径越小,这可能与平坦角膜偏心率越小中周边角膜越陡峭有关。
Guo等[12]、Pauné等[17]和Zhang等[18]通过减少VST设计角膜塑形镜镜片后表面光学区直径来获得较小的光学治疗区,结果显示配戴镜片后表面光学区较小直径的患者眼轴增长较慢。本研究中以平均光学治疗区直径3.72mm为界,把光学治疗区直径分为小直径光学区组和大直径光学区组,戴镜后1a,小直径光学区组较大直径光学区组眼轴增长少。戴镜后光学治疗区直径越小,眼轴增长
量越小。Zhang等[19]研究发现VST及CRT设计角膜塑形镜较小的光学治疗区都可以减缓近视儿童的眼轴增长,这与本研究结果一致。目前有两种可能的机制来解释光学治疗区直径与眼轴增长量的关系。由于较小的光学治疗区可以导致更大陡峭中周环的形成,使得周边视网膜的近视性离焦增强,从而提高了近视的控制效果[20]。另外,戴镜后角膜光学治疗区直径不同,角膜的不对称性则不同,使得角膜高阶像差不同,从而达到不同的近视控制效果。但是,在多因素线性回归分析中,光学治疗区直径不再是眼轴增长量的影响因素,可能是由于光学治疗区直径对眼轴增长的影响受到了其它因素的干扰。
瞳孔直径可能是影响角膜塑形镜近视控制效果的潜在因素。多个文献报道了瞳孔直径与戴镜后眼轴增长量的相关研究,结果并不一致[21-23]。本研究发现,瞳孔直径不是单独影响眼轴增长量的因素之一,但是不能忽视瞳孔中心与光学治疗区中心的偏离对眼轴增长产生的影响。当光学治疗区中心偏离瞳孔中心,造成光学治疗区与瞳孔区域部分重叠时,部分陡峭中周环将分布在瞳孔范围外。Pauné等[17]的研究中,陡峭中周环在瞳孔范围内比在瞳孔范围外眼轴增长减少0.13mm/a。因此,并非所有的周边入射光线都能正常进入眼内聚焦在周边视网膜前,这在一定程度上受瞳孔直径大小及位置的影响[24]。光学治疗区旁的中周部陡峭区以及瞳孔直径大小同时决定着有效离焦光线射入量。
本研究通过计算重叠光学治疗区面积与瞳孔面积的比值来研究光学治疗区与瞳孔区偏离对眼轴增长的影响。单因素线性回归分析和多因素线性回归分析均显示重叠光学治疗区面积与瞳孔面积的比值越小,眼轴增长量越小。在对重叠光学治疗区面积/瞳孔面积的比值进行分组后,我们发现戴镜后1a,小面积比值组眼轴增长值小于较大面积比值组。这可能是由于重叠光学治疗区面积/瞳孔面积的比值比较小时,有更多的有效离焦光线通过瞳孔投射在周边视网膜前,周边视网膜近视性离焦效果增强,控制眼轴增长效果就较好。Li等[25]研究发现,配戴VST角膜塑形镜后,光学治疗区相对于瞳孔区越小,瞳孔内诱导的相对角膜屈光力分布越陡峭,导致角膜高阶像差以及水平慧差显著增加,从而获得了更好的近视控制效果,这与本研究结果相似。虽然本研究患者检查均在相同光照环境、相同仪器下由同一名操作员获得,最大限度减少影响因素,但是由于瞳孔直径影响因素非常复杂[26-27],如何全面客观反映瞳孔面积仍然需要深入研究。
综上所述,中央角膜越厚、平坦角膜偏心率越小的配戴者光学治疗区直径更小,且光学治疗区直径及重叠光学治疗区面积/瞳孔面积比值均与眼轴增长量相关。本研究探讨了Paragon CRT角膜塑形镜配戴后光学治疗区直径的影响因素,但是CRT设计和VST设计角膜塑形配戴镜后光学治疗区直径是否存在差异,今后仍需要进一步随机对照研究。
