寰枢椎后方结构解剖学研究及临床意义
2022-12-30潘保顺陈金水方镇高明杰
潘保顺,陈金水,方镇,高明杰
1.蚌埠医学院附属蚌埠市第三人民医院骨科,安徽 蚌埠 233000;2.福建医科大学福总临床医学院骨科,福州 350025 3.福建中医药大学福总教学医院骨科,福州 350025
寰枢椎失稳多为创伤、肿瘤、炎症、解剖变异等因素引起的骨性结构破坏或缺失,很多情况传统的内固定方式不能实施或者固定失败,需要新型的内固定方式作为补充或者补救;目前治疗寰枢椎失稳的主要方案是经后路寰枢椎钉棒系统固定,该术式易造成椎动脉、神经根及脊髓损伤,要求术者充分掌握解剖结构及精湛操作[1~5]。国内外有少量文献报道寰枢椎后路钉板系统可不同程度地解决上述问题,但存在设计缺陷及寰枢椎相关解剖数据不够详细等不足[6,7]。解剖学测量是设计内固定的关键,本研究对寰枢椎后方结构相关解剖数据进行测量,期为新型寰枢椎后路内固定系统的设计提供依据,并通过测量寰椎后弓及枢椎板解剖结构,探讨新型寰枢椎后路内固定系统的可行性。
1 材料与方法
1.1 实验材料
1.1.1 骨标本 选取30 例干燥的成人寰椎及枢椎骨标本(性别、年龄不详),要求骨结构完整无畸形,由本院解剖教研室提供。
1.1.2 CT 图像 选取本院影像科所摄C1~C3颈椎CT图像,筛选50 例男性及50 例女性。纳入标准:寰椎及枢椎发育正常且结构完整,CT 进行三维重建,年龄18~60 岁。排除标准:寰椎及枢椎解剖结构变异、创伤、炎症等病变,年龄<18 岁或>60 岁。
1.1.3 测量工具 国产游标卡尺(精度0.01 mm),国产角度测量仪(精度0.05°),医学影像存档与通信系统测量工具。
1.2 实验方法
1.2.1 测量指标 寰椎后弓高度:后中线处(H0),后中线5 mm 处(H1),后中线10 mm 处(H2),后中线15 mm 处(H3);寰椎后弓厚度:后中线处(T0),后中线5 mm 处(T1),后中线10 mm 处(T2),寰椎后中线15 mm 处(T3);寰椎两侧侧块后外侧缘的距离(L);寰椎后中线外侧缘至两侧寰椎侧块后外侧缘连线的距离(D);寰椎后弓内侧缘后中线至两侧椎动脉沟内侧缘的距离(L1);寰椎后弓外侧缘后中线至两侧椎动脉沟内侧缘距离(L2);寰椎后弓下缘至枢椎棘突上缘高度(D1);寰枢椎后间隙高度(D2);寰椎后弓内侧缘夹角(α);寰椎后弓外侧缘夹角(β);枢椎板斜率(γ)。见图1~2。
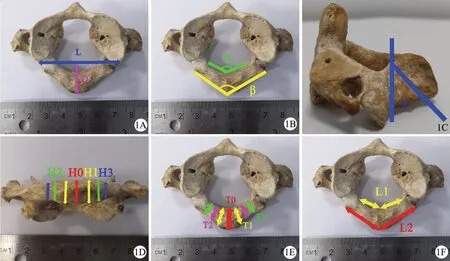
图1 骨标本测量示意图1A:寰椎两侧侧块后外侧缘距离(L)寰椎后中线外侧缘至L 线距离(D)1B:寰椎后弓内侧缘夹角(α)寰椎后弓外侧缘夹角(β)1C:枢椎板斜率(γ)1D:寰椎后弓高度 后中线处(H0),后中线5 mm 处(H1),后中线10 mm 处(H2),后中线15 mm 处(H3)1E:寰椎后弓厚度 后中线处(T0),后中线5 mm 处(T1),后中线10 mm 处(T2),寰椎后中线15 mm 处(T3)1F:寰椎后弓内侧缘后中线至两侧椎动脉沟内侧缘距离(L1),寰椎后弓外侧缘后中线至两侧椎动脉沟内侧缘距离(L2)Fig.1 Schematic diagram of bone specimen measurement1A: Distance from the posterolateral margins of the lateral mass of the atlas on each side (L),distance from the lateral margin of the posterior midline of the atlas to the L line (D); 1B: Angle from the medial margin of the posterior arch of the atlas (α),Angle from the lateral margin of the posterior arch of the atlas (β); 1C:Axis lamina slope rate (γ); 1D: Height of posterior arch of atlas: posterior midline (H0),at 5 mm of posterior midline (H1),at 10 mm of posterior midline (H2),at 15 mm of posterior midline (H3); 1E: Thickness of the posterior arch of the atlas: posterior midline (T0),at 5 mm of posterior midline (T1),at 10 mm of posterior midline (T2),at 15 mm of posterior midline (T3); 1F:Distance from the posterior midline of the medial edge of the posterior arch of the atlas to the medial edge of the vertebral sulcus on both sides (L1),and from the posterior midline of the lateral edge of the posterior arch of the atlas to the medial edge of the vertebral sulcus on both sides (L2)
1.2.2 骨标本测量 游标卡尺测量寰椎后弓高度、厚度及寰椎后弓内、外侧缘后中线至两侧椎动脉沟内侧缘的距离。角度测量仪测量两侧寰椎后弓内、外侧缘夹角及枢椎板斜率。
1.2.3 CT 测量 矢状面测量寰椎后弓高度、寰椎后弓下缘至枢椎棘突上缘高度、寰枢椎后间隙高度及枢椎椎板斜率;轴位测量寰椎后弓厚度、两侧寰椎侧块后外侧缘距离(L)及后中线至两侧寰椎侧块后外侧缘连线的距离,计算后弓外侧缘半径(R)、寰椎后中线至两侧椎动脉沟内侧缘距离:内侧、外侧及两侧后弓内侧及外侧夹角,如图2 所示。
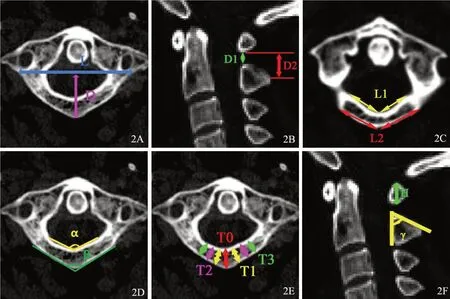
图2 CT 测量示意图2A:寰椎两侧侧块后外侧缘距离(L),寰椎后中线外侧缘至两侧寰椎侧块后外侧缘连线距离(D)2B:寰椎后弓下缘至枢椎棘突上缘高度(D1),寰枢椎后间隙高度(D2)2C:寰椎后弓内侧缘后中线至两侧椎动脉沟内侧缘距离(L1),寰椎后弓外侧缘后中线至两侧椎动脉沟内侧缘距离(L2)2D:寰椎后弓内侧缘夹角(α),寰椎后弓外侧缘夹角(β)2E:寰椎后弓厚度 后中线处(T0),后中线5 mm 处(T1),后中线10 mm 处(T2),寰椎后中线15 mm 处(T3)2F:枢椎板斜率(γ),寰椎后弓高度(H)Fig.2 Schematic diagram of CT measurement2A: The distance from the posterolateral margin of the lateral mass of the atlas on both sides (L),the distance from the lateral margin of the posterior midline of the atlas to the L line (D); 2B: Height from the lower edge of the posterior arch of the atlas to the upper edge of the spinous process of the axis (D1),height of the posterior atlantoaxial space (D2); 2C: Distance from the posterior midline of the medial edge of the posterior arch of the atlas to the medial edge of the vertebral artery sulcus on both sides (L1),distance from the posterior midline of the lateral edge of the posterior arch of the atlas to the medial edge of the vertebral artery sulcus on both sides (L2); 2D:Angle of medial posterior arch of atlas (α),Angle of lateral posterior arch of atlas (β); 2E: Thickness of posterior arch of atlas: posterior midline (T0),at 5 mm of posterior midline (T1),at 10 mm of posterior midline (T2),at 15mm of posterior midline (T3); 2F: Axial lamina slope rate (γ),posterior atlas arch height (H)
1.3 数据统计学处理
用SPSS25.0 软件进行分析,首先对数据进行正态分布检验,符合正态分布数据以均数±标准差()表示。CT 男性与女性数据进行独立样本t检验;骨标本和CT,左侧与右侧数据进行配对t检验,若两侧数据无差异则合并计算均数和标准差;骨标本与CT 数据采用独立样本t检验。设P<0.05 有统计学意义。
2 结果
骨标本30 例年龄及性别不详。CT 不同性别组年龄差异无统计学意义,大部分数据差异有统计学意义(P<0.05),对于15 mm 处寰椎后弓高度、两侧后弓外侧夹角、枢椎板斜率、寰椎后弓下缘至枢椎棘突上缘高度、寰枢椎后间隙高度数据差异无统计学意义(P>0.05,表1)。骨标本和CT 测量数据左侧与右侧进行配对t检验(P>0.05),两侧数据差异均无统计学意义(表2),因此合并数据采用独立样本t检验,CT 测量与骨标本测量数据差异无统计学意义(P>0.05),见表3。
表1 不同性别CT 测量指标()(min~max)mmTab.1 Comparison of CT measurement items of different genders(Mean±SD)(min~max) mm

表1 不同性别CT 测量指标()(min~max)mmTab.1 Comparison of CT measurement items of different genders(Mean±SD)(min~max) mm
表2 骨标本和CT 两侧测量指标()(min~max)mmTab.2 Comparison of bone specimen and CT measurement of both sides (Mean±SD)(min~max)mm
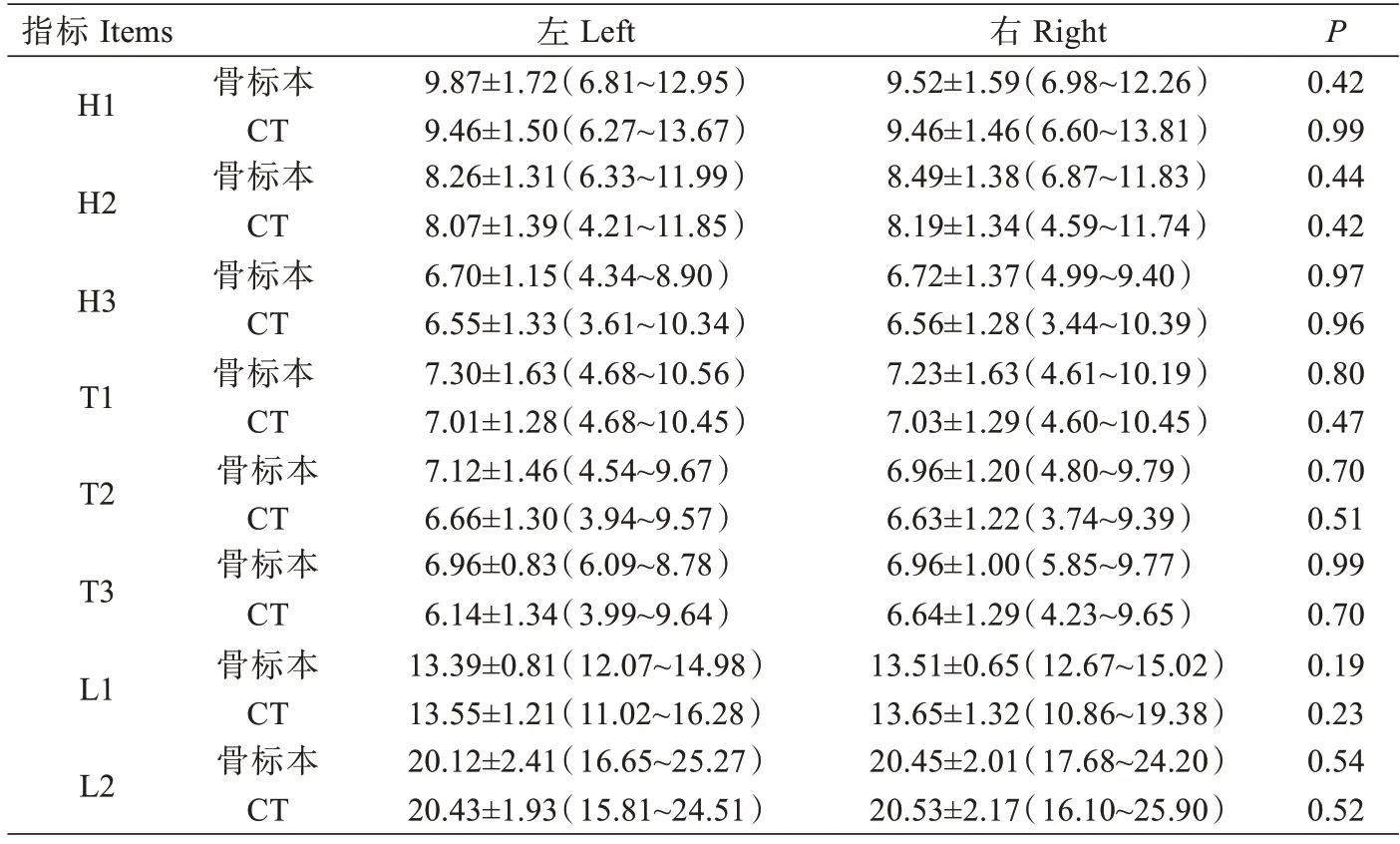
表2 骨标本和CT 两侧测量指标()(min~max)mmTab.2 Comparison of bone specimen and CT measurement of both sides (Mean±SD)(min~max)mm
表3 骨标本与CT 测量指标比较()(min~max)mmTab.3 Comparison of bone specimen and CT measurement(Mean±SD)(min~max)mm

表3 骨标本与CT 测量指标比较()(min~max)mmTab.3 Comparison of bone specimen and CT measurement(Mean±SD)(min~max)mm
3 讨论
3.1 寰枢椎后方结构解剖特征
虽然寰枢椎后方解剖结构存在变异,但总体相对固定。寰椎后弓为以寰椎后结节为中心左右对称的弧形骨性结构[7,8],枢椎板为以棘突为对称线的楔形骨性结构。如表1 所示,CT 测量男性组与女性组数据对比,大部分有统计学差异,寰枢椎总体结构男性组大于女性组;后中线15 mm 处寰椎后弓高度、后弓外缘侧夹角、寰椎后弓下缘至枢椎棘突上缘高度、寰枢椎后间隙高度及枢椎板斜率测量数据差异无统计学意义,说明男性与女性寰枢椎后间隙及寰枢椎解剖结构差异较小。因此认为寰枢椎后方总体结构基本一致,男性略大于女性且差异性较小。不同性别骨骼大小差异,指导设计内固定应为不同大小规格。本研究测量的寰枢椎后方解剖指标主要有:后弓高度、厚度,后弓内、外侧缘夹角及内、外缘侧后中线至椎动脉沟内侧缘距离,寰椎后弓外侧缘半径,枢椎板斜率,寰椎后弓下缘至枢椎棘突上缘高度,寰枢椎后间隙高度。
本研究通过100 例CT 测量,得出寰椎后中线处高度为(10.45±1.61)mm,后弓高度最小为寰椎后中线15 mm 处,99%大于3.5 mm。Jin 等[9]测量100 例CT得出寰椎后中线处高(7.88±0.24)mm,后弓椎动脉沟处93.40%大于3.5 mm。Christensen 等[10]对120 例寰椎骨标本进行测量,后中线处高(9.58±2.26)mm,厚(7.82±2.64)mm。本研究测量30 例寰椎骨标本,其后中线处高(10.75±1.38)mm,厚(8.55±1.77)mm。Kelly等[6]测量50 例CT 后中线处、后中线5 mm 处、后中线10 mm 处、后中线15 mm 处,平均厚度分别为7.0 mm、5.9 mm、5.4 mm、5.8 mm。本研究CT 测量寰椎后中线处、后中线5mm 处、后中线10 mm 处、后中线15 mm 处厚度分别为(8.12±1.57)mm、(7.02±1.28)mm、(6.65±1.26)mm、(6.63±1.31)mm。本研究测量结果略大于以往文献,差异可能来自抽样误差或人种不同。通过寰椎后弓高度及厚度解剖学测量,寰椎后弓支持置入直径3.5 mm 螺钉。
本研究测量100 例CT 图像,得出内、外缘后中线至椎动脉沟内侧缘距离分别为(13.60±1.26)mm、(20.48±2.05)mm。Natsis 等[8]测量内、外缘后中线至椎 动脉沟内侧缘距离:左侧为(13.71±1.76)mm、(17.16±2.15)mm,右侧为(13.78±1.87)mm、(18.46±2.40)mm,本研究结果与之一致。通过寰枢椎后方结构解剖测量,得出后弓内侧缘夹角为(141.00±3.43)°(骨标本)、(141.23±9.64)°(CT),两者差异无统计学意义,相关数据未曾见文献报道。王宾宾等[11]测量40例寰椎骨标本及60 例CT 图像得出后弓外侧缘夹角为135.07°(骨标本)、130.70°(CT)。本研究测量后弓外 侧缘夹 角为(134.67±2.87)°(骨标本)、(135.47±9.02)°(CT),骨标本数据与其相近,而CT 结果略大之。本研究与既往数据不同处可能来源抽样误差或样本种族不同,或是测量方法不同导致。通过寰椎内、外缘后中线至椎动脉沟内侧缘距离测量,后弓可置入螺钉安全长度为12~16 mm。通过寰椎后弓内外侧缘夹角测量,认为后弓螺钉置入方向较为固定。
经100 例寰椎后弓CT 测量,寰椎后弓外侧缘半径为(26.77±2.14)mm,寰枢椎后间隙高度为(19.07±2.73)mm,寰椎后弓下缘至枢椎棘突上缘高度为(6.83±2.01)mm,枢椎板斜率(58.34±7.60)°。以上测量指标均未见文献报道,可作为寰枢椎后方结构解剖学数据补充,为寰枢椎后路设计新型内固定系统提供依据。
3.2 骨标本与CT 测量比较
本研究通过测量30 例寰椎及枢椎骨标本和100例CT 图像,比较CT 与骨标本相关数据,如表3 示,差异均无统计学意义,说明CT 能够较好地反映骨标本解剖特征。本研究所测量项目均数CT 略小于骨标本,说明CT 反映骨标本解剖学特征不够完全,与文献报道一致[6]。笔者认为CT 与骨标本数据差异可能因抽样误差及骨标本样本量较小导致。通过CT 测量可为寰枢椎后路内固定系统提供解剖依据,提高后弓螺钉置钉、融合器设计的安全性。
3.3 寰枢椎后方结构解剖测量意义
寰枢椎后路的内固定系统必需有效、稳定、安全。目前后路的内固定方式主要有融合器、后弓钢板螺钉等,本测量数据可为这类寰枢后路内固定系统的设计提供解剖学依据。后路寰枢椎内固定往往需要植骨融合,融合的方式为骨块植入寰枢椎间、侧块关节或寰椎后弓与枢椎棘及椎板突间,依靠接触达到骨性融合[12]。随着寰枢椎板间及侧块关节植骨术野暴露范围增加,颈静脉丛及神经损伤风险增加[13,14]。Gole等[13]研制植入寰枢椎侧块关节融合器,颈静脉丛及神经损伤风险较高。邹小宝等[14,15]提出寰枢椎间融合器,但缺乏传统融合器椎间支撑作用。寰椎后弓和枢椎棘突间植骨区域较大且该区域解剖结构清晰,无需增加术野暴露[16]。Ryu 等[16]于寰椎后弓和枢椎棘突间植入钛笼融合器,并使用钛缆穿枢椎椎板固定,损伤脊髓风险较高。目前寰椎后弓与枢椎棘突及椎板之间的融合器未见报道,且缺乏相关解剖数据。本研究寰枢椎后间隙高度(D2)可指导设计融合器内侧高度,寰椎后弓下缘至枢椎棘突上缘高度(D1)可为融合器外侧高度提供依据,枢椎板斜率(γ)可为融合器高度内侧至外侧提供倾斜度。枢椎椎板斜率(γ)、寰椎后弓下缘至枢椎棘突上缘高度(D1)、寰枢椎后间隙高度(D2)可为融合器的设计提供解剖学依据。
Guo 等[17]使用寰椎后弓钩与枢椎弓根钉连接,取得较好的生物力学稳定性,但后弓钩易出现与寰椎后弓配伍不良、固定相对不安全等问题。Floyd 等[18]采用寰椎后弓螺钉技术,单一使用后弓螺钉固定存在生物力学稳定性较差,固定强度不足等缺点。本研究组拟设计一款新型寰枢椎后路内固定系统将后弓钩和后弓螺钉结合,作为现有固定方式的补充方案。寰椎两侧侧块后外侧缘距离(L)及寰椎后中线外侧缘至两侧寰椎侧块后外侧缘连线距离(D)的测量,可计算寰椎后弓外侧缘半径(R),从而为寰椎后弓弧形钢板半径提供依据;寰椎后弓高度(H)可指导钢板高度设计;寰椎后弓厚度(T)可以为寰椎后弓钩长度提供解剖数据;寰椎后中线至椎动脉沟距离(L1、L2)可指导钢板安全长度设计。此外寰椎后弓高度(H)及厚度(T)为寰椎后弓螺钉直径选择提供解剖依据;寰椎后中线至椎动脉沟距离(L1、L2)还可用于指导寰椎后弓螺钉长度的选择;寰椎后弓内、外侧缘夹角(α、β)对后弓螺钉方向提供解剖依据。
3.4 存在的不足
首先,本研究因骨标本样本量较小,存在抽样误差,影响结果的准确性,因此需要加大样本量进一步研究。其次,本测量部分数据为首次测量,无相关数据对照验证,可能存在抽样误差及结果偏移。再者,骨标本性别、年龄不详,可能影响结果准确性。
