C 型腹腔镜器械治疗输卵管性不孕的临床探讨
2022-11-02刘芳朝阳市中心医院辽宁朝阳122000
刘芳 朝阳市中心医院 (辽宁 朝阳 122000)
内容提要:目的:研究C微型腹腔镜器械治疗输卵管性不孕的临床效果。方法:选择64例输卵管性不孕患者加入研究,随机分成对照组(n=32)与观察组(n=32)。对照组行普通腹腔镜器械手术治疗,观察组行C微型腹腔镜器械治疗,比较两组治疗效果。结果:两组患者手术时间、输卵管妊娠率、流产率对比无显著差异(P>0.05),观察组患者术中出血量显著低于对照组,观察组总妊娠率、宫内妊娠率、活产率均比对照组高,组间差异明显(P<0.05)。按照ASRM输卵管不孕标准评价中,观察组轻度、中度病变患者宫内妊娠率比对照组高,两组差异较大(P<0.05);两组重度病变患者术后宫内妊娠相比,差异不显著(P>0.05)。结论:为输卵管性不孕患者应用C微型腹腔镜器械治疗,可提高总妊娠率、宫内妊娠率、活产率,降低输卵管妊娠率、流产率,效果良好。
经调查,近20%不孕为输卵管障碍所致。既往,临床多采用腹部切开术对此类患者进行治疗,虽有良好的治疗效果,但是腹部切开术创伤较大、出血量较多,不仅可能引发患者术后出现一系列的并发症,同时还会延长其术后恢复周期[1]。随着我国微创技术的快速发展,现在临床多采用腹腔镜术对患者进行治疗,即在腹腔镜器械引导下对患者开展相关的手术治疗,腹腔镜术不仅能有效解决患者输卵管障碍问题,同时还能提高患者自然妊娠率。而根据腹腔镜术所用腹腔镜器械的不同,腹腔镜术又可以分为普通腹腔镜和C微型腹腔镜两种类型,普通腹腔镜和微型腹腔镜均是以光束为光源系统,均能获得清晰的病灶图像,从而有助于指导手术人员精准地开展手术操作。但有研究指出[2],相比于常规腹腔镜器械,C微型腹腔镜器械更加小巧玲珑,更加精准,灵活度更高,且对患者身体造成的损伤也更小,临床应用前景可期。基于此,本研究对输卵管性不孕患者分别借助常规腹腔镜器械及C微型腹腔镜器械进行治疗,观察治疗效果,现报道如下。
1.资料与方法
1.1 临床资料
选择2019年1月~2020年5月本院收治的64例输卵管性不孕患者加入本次研究,采用随机数字表法对其进行分组,分为对照组和观察组,每组32例,对照组患者年龄23~39岁,平均(27.3±3.1)岁,病程1~7年,平均(3.8±0.4)年;观察组患者年龄22~38岁,平均(27.4±3.2)岁,病程2~7年,平均(4.1±0.2)年,两组患者年龄、病程等一般资料对比差异均不显著(P>0.05),具有可比性。
纳入标准:①所选患者均符合输卵管性不孕诊断标准,即根据美国生殖医学协会(American Society for Reproductive Medicine,ASRM)分类标准分为三度,输卵管黏膜良好、无扩张,输卵管末端有阻塞,输卵管、卵巢周围膜状粘连为轻度;输卵管和卵巢粘连致密,输卵管黏膜部分保留,输卵管扩张但直径不超过5cm为中度;输卵管、卵巢致密且广泛粘连,输卵管黏膜严重损伤,输卵管末端扩张直径>5cm;②所选患者均符合腹腔镜术治疗适应症;③所选患者均知情,自愿参与本次研究活动,双方签署知情协议书。排除标准:①存在严重凝血功能障碍及血液系统疾病者;②存在认知功能障碍、沟通障碍和精神疾病者。本研究已经医学伦理研究会审核认证。
1.2 方法
两组患者均应用宫腔镜进行检查,以明确其输卵管病变情况,并在宫腔镜下行输卵管插管美蓝通液,应用本院制造的微创型举宫器举宫和建立人工二氧化碳气腹。建立人工气腹后,采用腹腔镜对患者盆腹腔进行检查,两组气腹压力均处于10~13mmHg(1mmHg为0.133kPa)。对照组入镜孔为10mm Trocar,3个操作孔:5.5mm Trocar。观察组:入镜孔与左侧麦氏点操作孔是5.5mm Trocar,左边麦氏点Trocar采用3mm封帽,除等离子PK刀与冲吸器5mm,其余两个操作孔均借助3mm Trocar手术执行。成功入镜后,根据患者的实际情况对其行腹腔镜下粘连松解术、腹腔镜下输卵管成形术及腹腔镜下输卵管末端造口术治疗,腹腔镜下粘连松解术:在适度张力下,在距粘连组织表面5mm外采用单级电钩将粘连带切除,对于致密粘连组织若其分离困难,可采用钝锐性分离结合方式进行分离,也即在腹腔气体冲压下,保持适度张力和放大腹腔镜镜头,对粘连组织进行细微分界,然后,采用单极电钩或剪刀对粘连组织进行点踩式分离,对于完全融合无界限的致密粘连组织,则需在适度张力下,对其进行精准地解剖,再用剪刀对粘连组织进行分离,最后,用PK电凝止血。腹腔镜下输卵管成形术:先对粘连组织进行松解,并对输卵管伞部进行游离,游离过程中需避免残留的输卵管伞部损伤正常输卵管伞端结构,然后,采用无创抓钳轻柔缓慢地将输卵管浆膜层抓出,使其充分暴露,在浆膜层寻找输卵管伞端阻塞开口处,再用电钩将阻塞开口处切开,使其呈瓣叶状,最后,采用PK刀对输卵管瓣叶浆膜面进行点踩电凝扩张,使浆膜面黏膜外翻,从而使输卵管伞端形态恢复。输卵管末端造口术:先对粘连组织进行松解,并对输卵管伞部进行游离和促进盆腔解剖结构恢复,然后,采用单极电钩将输卵管远端膨隆最薄弱处切开,使伞端黏膜暴露,再在适度张力下,将电钩呈“十”字形在输卵管黏膜纤毛间隔无血管处将输卵管末端切开,操作过程中,避免损伤输卵管黏膜面纤毛,并保证输卵管瓣叶长度保持1cm,最后,采用PK刀对输卵管瓣叶浆膜面进行点踩电凝,使其自然挛缩,形成良好的类伞部形态。在上述电切、电凝操作过程中,需应用边冲洗边点凝法,使烧灼后组织温度得以降低,对组织器官功能起到保护作用。结束手术后应用右旋糖酐液彻底对盆腹腔进行清洗。术后,叮嘱两组患者均在首次月经来潮后监测自身排卵情况,并在排卵期同房。
1.3 观察指标与判定标准
①观察和对比两组患者术中出血量、手术时间;②观察和对比两组患者总妊娠率(妊娠的判定标准为血清人绒毛膜促进腺激素上升)、宫内妊娠率(宫内妊娠的判定标准为超声检查显示宫内存在妊娠囊、卵黄囊)、输卵管妊娠率(输卵管妊娠的判定标准为超声检查显示受精卵在输卵管内着床并发育)、活产率、流产率;③观察和对比两组输卵管不同病变程度患者术后宫内妊娠状况。
1.4 统计学分析
在SPSS20.0软件中录入本研究数据进行分析,行t、χ2检验比较,以±s表示计量资料,n、%表示计数资料。当P<0.05时说明组间差异显著。
2.结果
2.1 两组患者术中出血量及手术时间对比
两组患者手术时间对比无显著差异(P>0.05),观察组患者术中出血量显著低于对照组,两组差异明显(P<0.05),见表1。
表1.两组患者术中出血量及手术时间对比(n=32,±s)
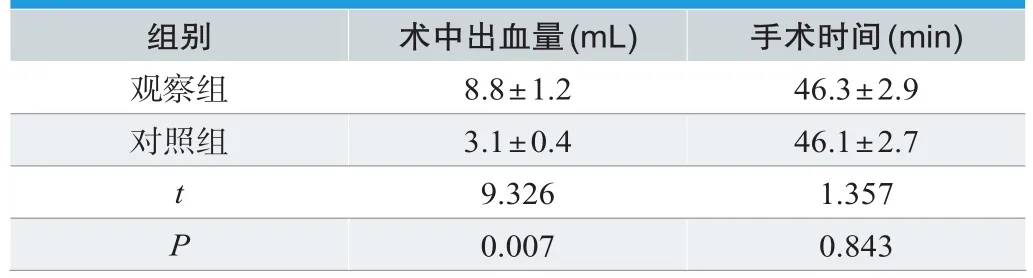
表1.两组患者术中出血量及手术时间对比(n=32,±s)
组别 术中出血量(mL) 手术时间(min)观察组 8.8±1.2 46.3±2.9对照组 3.1±0.4 46.1±2.7 t 9.326 1.357 P 0.007 0.843
2.2 两组患者术后妊娠情况对比
观察组总妊娠率、宫内妊娠率、活产率均比对照组高,两组差异明显(P<0.05)。两组的输卵管妊娠率、流产比较,差异不明显(P>0.05),见表2。
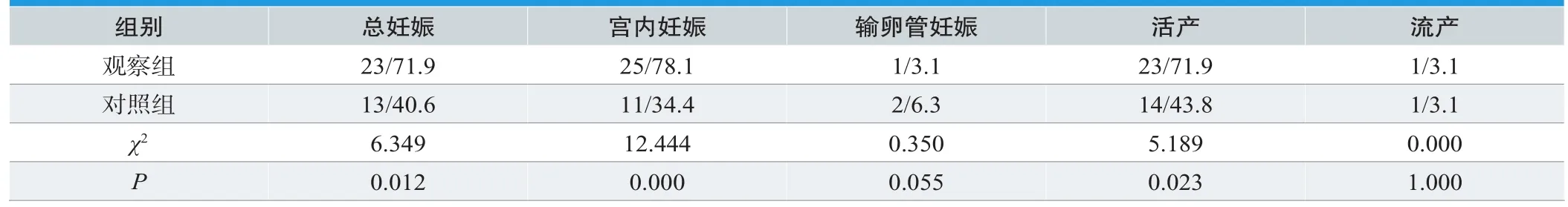
表2.两组患者术后妊娠情况分析(n=32,n/%)
2.3 两组输卵管不同病变程度术后宫内妊娠状况对比
按照ASRM输卵管不孕标准评价,观察组轻度、中度病变患者宫内妊娠率比对照组高,两组差异较大(P<0.05);两组重度病变患者术后宫内妊娠相比,差异不显著(P>0.05),见表3。
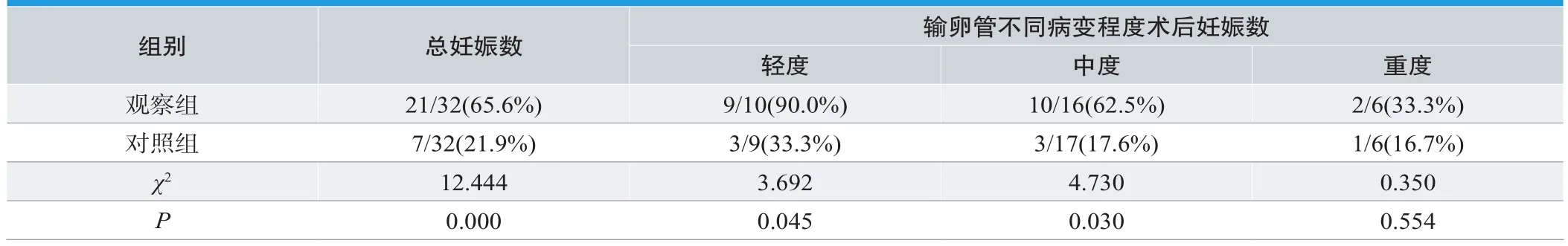
表3.两组输卵管不同病变程度术后宫内妊娠状况分析 (n=32)
3.讨论
不孕指的是一对夫妇婚后或同居后,在未采取任何避孕措施的情况下定期发生性行为一年而没有怀孕。引发不孕的病因和发病机制极为复杂,男方或(和)女方中任何一方或双方出现不孕因素均可发生不孕,其中,男方因素主要包含精子生产或功能异常、睾丸静脉增大或精索静脉曲张、睾丸阻塞或未降、早泄、生殖器官损伤、遗传缺陷等,女方因素主要包含原发性卵巢功能不全、排卵障碍、输卵管障碍(包含输卵管损坏或阻塞)、子宫或宫颈异常、骨盆粘连等,其中,输卵管障碍是导致女性不孕的主要原因,近些年来呈上升趋势,发生率于女性中占据25%以上,因此,临床需积极探寻有效方案对输卵管性不孕患者进行治疗[3]。
手术是目前临床治疗输卵管性不孕的主要手段,如既往临床多采用腹腔镜器械引导对患者行腹腔镜下粘连松解术、输卵管成形术及输卵管末端造口术治疗,虽有一定的效果,但是,患者总妊娠率并不高,这主要是因为输卵管性不孕手术治疗对手术的操作要求精准,特别是在输卵管的保护方面具有重要作用,如江小蓉研究发现输卵管积水纤毛细胞、纤毛数量一旦减少会对输卵管功能造成影响,对纤毛细胞展开保护尤为必要。既往临床采用的普通腹腔镜器械虽属于精细化仪器设备,但是,在手术操作过程中,受仪器自身体积偏大、操作人员对输卵管粘连组织识别不清等因素的影响,也易导致患者发生一定的损伤或不能全面消除粘连组织,从而会影响患者术后的妊娠效果。随着临床仪器设备的不断更新和发展,现代临床多采用微型腹腔镜器械对患者进行治疗,用微型腹腔镜器械细致精巧,不仅能轻柔地抓住和提拉输卵管浆膜层,使其充分暴露,还能尽可能少地抓持输卵管浆膜层组织,从而能有效避免对输卵管黏膜造成机械性损伤,并降低手术操作对纤毛细胞的损伤,从而能有效提高患者术后妊娠率。
本研究中,对两组输卵管性不孕患者分别采用普通腹腔镜器械及C微型腹腔镜器械治疗,结果显示,两组患者手术时间、输卵管妊娠率、流产率对比无显著差异(P>0.05),观察组患者术中出血量显著低于对照组,观察组总妊娠率、宫内妊娠率、活产率均比对照组高,且轻、中度输卵管病变患者,观察组宫内妊娠率比对照组高,组间组差异明显(P<0.05),说明运用微型腹腔镜器械对输卵管性不孕患者展开治疗,术后总妊娠率较高。
在上述结果中,微型腹腔镜器械组患者术中出血量显著低于常规腹腔镜器械组,微型腹腔镜器械组患者总妊娠率、宫内妊娠率、活产率均显著高于常规腹腔镜器械组的机制为:微型腹腔镜器械的操作杆直径小且短,弯分离钳抓住的组织较少且组织稳定,容易暴露,可避免钳将组织夹住造成机械损伤。微型单极电钩电切时操作简单,可以最快的速度将闭锁的输卵管切开,分离粘连。电凝电切期可维持组织的张力适度,从远向近提拉点踩点操作,电切组织较快,可将电流辐射范围减少,预防组织的电损害[4]。加上微型弯剪刀刀头不仅短且细,刀头张开的范围小,镜下进行组织剪离时视野比较清晰[5,6]。同时PK刀电凝止血可一边冲洗一边点凝,将出血点准确显露出来,以较快的速度来止血,预防电能热损伤。其附近组织机械损伤与电损害会减少,组织碳化较轻,术后恢复速度较快,患者于术后2~6个月容易受孕。轻、中度输卵管病变患者,观察组宫内妊娠率比对照组高,主要是因为微型腹腔镜器械做工轻巧细致。切缘被轻抓提拉输卵管浆膜层很容易将其暴露,输卵管浆膜层组织抓持会减少且呈稳定状态,对输卵管黏膜层起到保护作用,尤其是输卵管成形术与腹腔镜下输卵管末端造口术中可预防输卵管黏膜受到机械性损伤,纤毛细胞损伤也会减少,宫内妊娠率会逐渐提高[7]。
综上所述,微型号腹腔镜需按照精细预防损伤,使得腹腔镜更加有效与安全,治疗向微型化方向前进,对输卵管导致的不孕症患者更为适用。
