基于影像组学的食管鳞状细胞癌放疗后生存预测模型的建立与验证*
2022-10-29孔洁祝淑钗刘志坤时高峰刘洋张钧任嘉梁
孔洁 祝淑钗 刘志坤 时高峰 刘洋 张钧 任嘉梁
同步放化疗是中晚期食管癌的标准治疗手段[1],局部复发仍然是食管癌治疗的主要失败模式[2],而且一旦复发,生存时间仅为3~10 个月[3-4]。如何降低复发及转移是目前食管癌治疗中亟需解决的问题[5]。肿瘤异质性导致即便处于同一分期的患者复发也存在较大差异[6]。准确量化肿瘤内在异质性,从而在高风险患者中采取更为积极的治疗策略如放化疗联合靶向治疗、免疫等治疗等,对于提高局部控制、延长生存至关重要[7]。
影像组学技术通过从传统影像资料中获取定量影像学数据,与肿瘤的生物学行为结合起来,达到精准诊疗的目的。目前影像组学的临床研究多集中在治疗疗效的预测上[8-9],在预测食管癌患者放疗后原发病灶局部复发风险方面鲜有研究。为探寻食管鳞癌患者临床因素、影像组学特征与食管癌放疗后局部控制之间的关系,本研究在患者放疗前后进行增强CT 扫描,筛选具有临床价值的放射学特征,并与临床参数结合建立数学模型,评价该模型对食管鳞状细胞癌患者放疗后原发病灶局部控制的预测价值。
1 材料与方法
1.1 临床资料
分析2016 年7 月至2017 年12 月河北医科大学第四医院收治的Ⅰ~Ⅳa 期食管癌患者218 例,其中男性149 例,女性69 例,中位年龄67(37~84)岁。放疗前病变长度1.0~12.0 cm,中位长度为5.0 cm,全部病例治疗前均接受电子胃镜、食管钡餐造影及胸部增强CT 扫描和腹部超声或CT 检查,参考美国癌症联合会(AJCC)2018 年分期标准[10]。病理类型均为鳞状细胞癌。患者均于治疗前签署知情同意书。
入组标准:病理证实的食管鳞状细胞癌患者,卡氏评分≥70 分,接受根治性三维适形或调强放疗,治疗前临床相关检查除外远处转移及放化疗禁忌。
排除标准:1)有远处转移的患者;2)患者临床病理信息不完整;3)CT 图像上存在图像伪影或肿瘤体积过小无法识别,导致可视化质量差;4)既往有其他恶性肿瘤患者。
纳入研究的218 例食管鳞状细胞癌患者中,训练组和验证组患者在年龄、病变部位、病变长度、病变最大层面管壁厚度、局部外侵、锁骨上是否淋巴结转移、TNM 分期、是否化疗、是否同期化疗、放疗剂量、放疗后原发病灶近期疗效等未见明显统计学差异(P>0.05,表1),具有可比性。

表1 一般临床因素特征在两组间的分布情况

表1 一般临床因素特征在两组间的分布情况 (续表1)
1.2 方法
1.2.1 放射治疗 所有患者均接受放射治疗,靶区包括食管癌原发灶及区域淋巴结,全组处方剂量50.0~66.0 Gy,中位剂量60.0 Gy,单次剂量1.8~2.2 Gy。
1.2.2 化学治疗 90 例食管癌患者接受1~2 个周期的同期化疗,主要方案为FP(顺铂12.5 mg/m2×5 d 或25 mg/m2×3 d,5-FU 450~500 mg/m2×5 d)或TP(紫杉醇135 mg/m2,d1,顺铂25 mg/m2,d2、3、4,28 d为1 个周期,第l、5 周给予)。
1.2.3 CT 图像获取 所有患者在接受治疗前、放疗结束后1 个月内均需要行胸部或颈胸部增强 CT 扫描(西门子公司第二代SOMATOM Definition Flash CT扫描仪、SOMATOM Sensation Open CT 扫描仪)。增强扫描采用高压注射器经肘前静脉团注非离子型碘剂(碘海醇、碘比醇,浓度350 mg/mL,注射量 1.5~2 mL/kg,注射速率3 mL/s),延迟时间25 s 行动脉期扫描。扫描参数:管电压为120 kV,管电流为110 mAs,螺距为0.2,扫描矩阵设定为512×512,常规扫描层厚5.0 mm,标准算法重建,重建层厚为1.0 mm。纵隔窗窗宽350 HU,窗位40 HU,肺窗窗宽1 200 HU,窗位-600 HU。图像预处理采用归一化方法来减小图像采集协议之间的差异,首先图像被重采样为1 mm×1 mm×1 mm 体素大小,然后设定binwith 为25 进行灰度离散化。
1.2.4 CT 图像分割 将218 例患者的增强CT 图像导入至3D Slicer 软件(4.8.1 版本),由1 位有5 年以上临床工作经验的主治医师独立勾画食管原发肿瘤感兴趣区(region of interest,ROIs),腔内空气、腔内造影剂、腔旁肿瘤坏死、食管周围脂肪及肉眼可见的肿瘤附近的血管应从ROI 中移除,判定标准为衰减值低于-50 HU 和超过300 HU 的区域。主治医师勾画全部肿瘤ROI,1 名主任医师随机选择40 例勾画肿瘤ROI。
1.2.5 影像组学特征提取及筛选 采用Python 程序包 Pyradiomics 1.2.0 提取ROI 的影像组学特征。本研究总共收集了7 个类别的影像学特征,包括18 个一阶特征、14 个形态学特征、24 个灰度共生矩阵特征(gray level co-occurrence matrix features,GLCM)、16个灰度区域矩阵特征(gray level size zone matrix features,GLSZM)、16 个灰度游程长度矩阵特征(gray level run length matrix features,GLRLM)、14 个灰度依赖矩阵(gray-level dependence matrix,GLDM)和5个邻域灰度差矩阵(neighborhood gray-tone difference matrix,NGTDM)。首先采用组间相关系数(intraclass correlation coefficient,ICC)分析2 名医师勾画的训练组肿瘤ROI 提取影像组学特征结果的一致性,选择重复性好(ICC>0.75)的特征,而后以食管癌放疗后局部复发作为终点事件在训练组采用最小绝对值收敛和选择算子(least absolute shrinkage and selection operator,LASSO)进行降维,按照赤池信息准则(Akaike information criterion,AIC)选择AIC 值最小的特征集。
1.2.6 食管癌放疗后无原发病灶复发生存模型的建立及验证 分别采用Kaplan-Meier 法和Cox 回归对食管癌放疗后原发病灶复发的影响因素进行单因素和多因素分析,建立预测食管癌放疗后无原发病灶复发的预测模型。ROC 曲线评估影像组学列线图模型预测食管癌患者放疗后无原发病灶复发生存的效能;校正曲线评估影像组学列线图模型的拟合度;C-index 量化影像组学列线图模型的鉴别能力;决策曲线评价影像组学列线图模型的临床价值。根据预测模型筛选食管癌患者放疗后原发病灶复发的高危组、低危组,比较不同亚组食管癌患者放疗后原发病灶复发的差异。
1.2.7 随访和观察终点 随访截至2022 年6 月10日。主要是通过电话随访,查阅患者再次住院病历或门诊复查结果等。
1.3 统计学分析
采用R 软件和SPSS 25.0 进行统计学分析。计量资料若满足正态分布采用两个独立样本t检验,若不满足采用秩和检验,计数资料采用χ2检验。Kaplan-Meier 法计算生存率,Cox 比例风险模型多因素预后分析。以P<0.05 为差异具有统计学意义。
2 结果
2.1 食管癌患者放疗后原发病灶复发情况
218 例食管癌患者均获得随访。截至末次随访时间,训练组中局部复发53 例(34.6%),验证组中19 例(29.2%)。训练组患者1、3、5 年无原发病灶复发生存为75.8%、68.0%、65.2%,验证组患者为80.0%、72.3%、72.3%,差异无统计学意义(χ2=0.577,P=0.447)。在训练组中单因素分析显示病变长度、椎前软组织受侵、TNM 分期、放疗后近期疗效与食管癌放疗后无原发病灶复发生存相关(P<0.05,表2)。

表2 单因素分析食管癌患者一般临床特征与无原发病灶复发生存的关系 例(%)
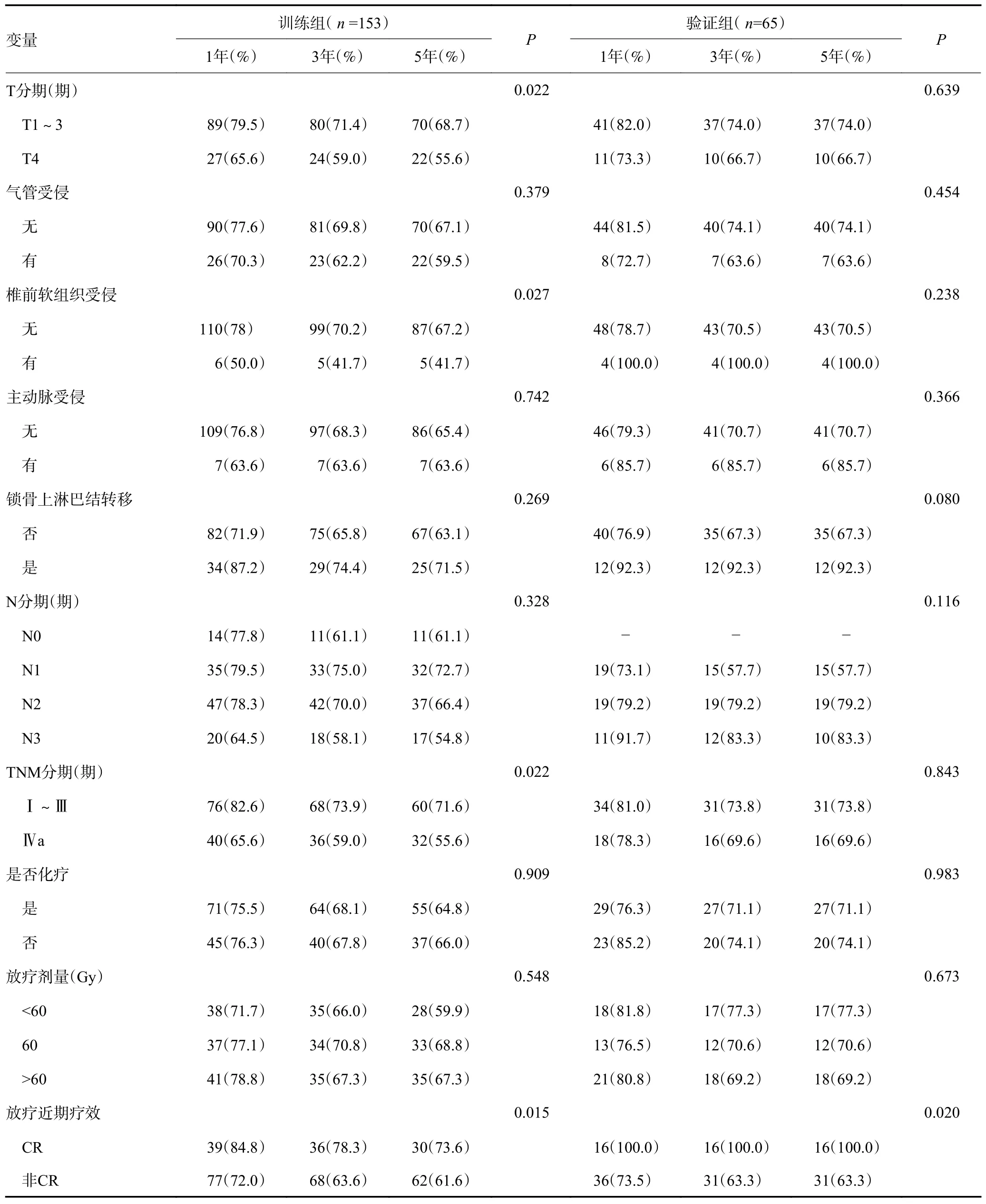
表2 单因素分析食管癌患者一般临床特征与无原发病灶复发生存的关系 (续表2)
2.2 食管癌放疗后原发病灶局部复发相关的放射学标签的建立及验证
从CT 图像中共提取1 037 个影像组学特征。使用LASSO-Cox 回归分析最终选出6 个最具意义的影像组学特征,其中放疗前2 个,放疗后4 个。建立预测食管癌患者放疗后无复发生存的放射学标签,结果如下:Radiological=-0.500*Bef_wavelet.LHL_firstorder_maximum -0.290*Bef_wavelet.HLL_glcm_Correlation+0.276*Aft_log.sigma.3.0mm.3D_glszm_Graylevel-NonUniformity+0.675*Aft_wavelet.LHL_gldm_Large DependenceLowGrayLevelEmphasis+0.722*Aft_wave let.LHH_glszm_LowGrayLevelZoneEmphasis +0.544*Aft_wavelet.HHH_gldm_SmallDependenceEmpha。
ROC 曲线评价放射学标签预测放疗后无原发病灶局部复发生存的AUC 在训练组和对照组分别为0.758(95%CI:0.683~0.833),0.728(95%CI:0.592~0.865,图1)。C-index 值分别为0.709(95%CI:0.561~0.823)和0.695(95%CI:0.449~0.864)。

图1 ROC 评估不同模型预测食管癌放疗后无原发病灶复发生存的性能
将放射学标签得分<-0.22 分归为低危组,得分≥-0.22 分归为高危组,低危组患者放疗后1、3、5 年的无原发病灶复发生存率分别为98.15%、92.60%、61.11%,高危组患者为66.67%、54.55%、31.31%,差异有统计学意义(HR=9.037,95%CI:3.258~25.069,P<0.000 1,图2A)。同样在验证组中,低危组患者放疗后1、3、5 年的无原发病灶复发生存优于高危组患者(HR=3.350,95%CI:0.975~11.512,P=0.041,图2B)。

图2 根据放射学标签得分对训练组和验证组中高风险和低风险患者无原发病灶复发生存的风险分析
2.3 食管癌放疗后无原发病灶复发生存的影像组学列线图模型建立
单因素分析结果显示:病变长度、椎前软组织受侵、TNM 分期、放疗后近期疗效、放射学标签是影响食管癌放疗后无局部复发生存的相关因素(P<0.05),多因素分析显示病变长度、放射学标签为食管癌放疗后无原发病灶复发生存的独立影响因素。影像组学列线图模型=0.517×病变长度+0.959×放射学标签(图3)。

图3 根据训练组数据建立的预测食管癌放疗后无原发病灶复发生存的模型列线图
同样,将影像组学列线图模型得分<0.55 归为低危组,≥0.55 归为高危组,低危组患者放疗后1、3、5 年的无原发病灶复发生存率为85.86%、81.82%、49.49%,优于高危组患者的62.96%、42.59%、27.78%[HR=3.934(2.250~6.880),P<0.000 1,图4A]。同样在验证组得到类似的结论(图4B)。

图4 根据影像组学列线图预测模型对训练组和验证组中高风险和低风险组患者无原发病灶复发生存风险的分析
2.4 预测食管癌放疗后无原发病灶复发生存的影像组学列线图模型评价
ROC 曲线评价影像组学列线图模型预测食管癌放疗后无原发病灶复发生存的AUC 在训练组和验证组分别为0.775(95%CI:0.701~0.850)和0.740(95%CI:0.602~0.878,图1)。C-index 分别为0.722 (95%CI:0.575~0.833)和0.707(95%CI:0.460~0.872,表3)。校准曲线结果提示影像组学列线图模型预测的无原发病灶复发生存与实际观测值之间有较好的拟合优度(P均>0.05,图5)。决策曲线分析显示影像组学列线图模型预测食管癌患者无原发病灶复发生存的效能优于放射学标签(图6)。

表3 临床因素特征模型、放射学标签、和影像组学列线图型的C-index

图5 预测食管癌放疗后无原发病灶复发生存影像组学列线图模型在训练组和验证组的校准曲线

图6 不同模型的决策曲线分析
3 讨论
国内外指南推荐放化疗为中晚期食管癌的标准治疗手段[11]。尽管现代放射治疗技术的进步、化疗药物的更新使得食管癌的疗效取得明显进步,但是食管原发病灶局部高复发率仍然是其主要的特点[1]。如何降低食管癌放化疗后局部复发或转移成为临床实践中的焦点问题。因此,本研究旨在寻找更加有效的预测食管癌放疗后无原发病灶复发生存的相关标记物,及时发现高复发风险的患者,为采取积极的干预措施提供参考。
本研究根据食管癌患者放疗前后的增强CT 图像,筛选放射组学特征,建立预测食管癌患者放疗后无原发病灶复发生存的放射学标签,模型包含6 个放射组学特征,其中5 项为纹理特征,为评估食管癌放疗后原发病灶局部复发提供了肿瘤异质性的信息。影像组学特征在临床研究中的价值已经在多瘤种进行了探讨[12-17]。Shen 等[16]通过提取食管癌术前CT 图像特征预测食管癌淋巴结转移状态,结果表明有13 项影像组学特征与淋巴结转移显著相关。Zhang 等[18]筛选出11 项影像组学特征与鼻咽癌的局部控制显著相关。在本研究中6 个影像组学特征建立的放射学标签在预测食管癌放疗后的无原发病灶复发生存取得不错的结果,C-index 在训练组为0.709,验证组为0.695,根据放射组学标签值高低分为高危组和低危组,低危组患者放疗后的5 年的无原发病灶局部复发生存明显高于高危组患者。
虽然影像组学特征对预测食管癌放疗后无原发病灶复发生存具有不错的性能,但临床特征也是食管癌局部复发的重要影响因素[19],若将二者结合或许能够进一步提高预测效能。本研究结果充分肯定了最初的假设,ROC 曲线分析结合放射组学特征和临床特征的影像组学列线图模型的AUC 值在训练组为0.775,验证组为0.740,较单纯的放射学标签有更好的预测效能。
本研究所建立的影像组学列线图模型无论在训练组还是验证组均优于放射学标签。根据最大选择秩统计量的原则,影像组学列线图模型预测食管癌放疗后无原发病灶复发生存的最佳分界点为0.55,以此标准将患者分为高危组和低危组,高危组患者5 年无原发病灶复发生存率明显低于低危组患者,即放射学标签联合临床因素时,可以获得一个更全面的模型。校准曲线和决策曲线分析为评估模型效能重要参考指标[20-21],本研究结果表明影像组学列线图模型在预测食管癌患者放疗后原发病灶局部复发风险方面优于其他模型,有潜在优势和应用前景。
本研究为回顾性研究,虽然病例资源充足,但单中心分析结果的代表性有限,存在偏倚,需要多中心的更大数据验证模型的稳定性和效能;部分患者复发的确切时间由于存在回忆偏倚,使结果受到一定影响。
总体来讲,作为解决食管癌放化疗后局部复发问题的前期尝试,本研究结果初步证明,从食管癌患者的增强CT 中提取影像组学特征联合重要的临床高危因素,在预测食管癌放疗后局部复发方面具有很大潜力和应用前景。
