血清AFP、HCG、CK、VEGF联合检测在产前诊断 前置胎盘伴胎盘植入中的价值
2022-08-23王淑丽陈敏彭美罗芳靓陆奕华刘增佑通信作者
王淑丽,陈敏,彭美,罗芳靓,陆奕华,刘增佑通信作者)
(华中科技大学协和深圳医院,广东 深圳 518000)
0 引言
前置胎盘伴胎盘植入是产科常见的急危重症之一,分娩前临床症状缺乏特异性,产前诊断较为困难,常在剖宫产术中引发大出血时才得以发现,严重威胁母儿健康[1-2]。随着我国二孩、三胎政策的逐渐推行,既往有宫腔操作史、剖宫产分娩史的女性,再次妊娠的数量显著增多,致使胎盘植入发病率呈不断上升趋势[3]。因此,在产前对胎盘植入进行准确、有效的诊断和评估,在剖宫产术前做好充足准备,有计划的实施手术,是降低手术风险及母胎死亡率的重要措施。目前常用的产前诊断有超声、MRI,其对前置胎盘的诊断均具有很高的价值,但对胎盘植入及植入深度的诊断,均具有一定的局限性。近年来,随着母体血清生物学标志物在预测产科合并症(如子痫前期、早产等)领域不断探索,多项研究发现这种新型检测方式,具有一定可信度,血清生物学标志物对胎盘植入进行产前筛查及诊断是否具有客观性、准确性,成为该领域的研究热点[4]。本实验通过检测甲胎蛋白(alpha-fetoprotein,AFP)、肌酸激酶(creatine kinase,CK)、人绒毛膜促性腺激素(human chorionic gonadotropin,HCG)、血管内皮生长因子(vascualr endothelial growth factors,VEGF)四种血清生物学标志物,分析其预测前置胎盘伴胎盘植入的最佳临界值,对比各项生物学指标及多项指标联合诊断在预测胎盘植入中的准确度、灵敏度及特异度,阴性预测值,阳性预测值等。
1 资料和方法
1.1 研究对象
选取2020年11月至2021年10月在我院行剖宫产分娩的前置胎盘患者60例,根据术中情况及术后病理结果,分为植入组(n=41),非植入组(n=19)。所有孕妇均在分娩前检测血清AFP、HCG、CK、VEGF水平。两组患者年龄、孕周、孕次、产次、剖宫产次数等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入、排除标准
纳入标准:①所有患者均在本院建立产前检查卡、定期产检,孕晚期(孕30-38周)均接受彩色多普勒超声检查;②产前超声发现胎盘位置异常,符合前置胎盘者;③年龄≥20岁;④本研究经医学伦理委员会批准,所有患者或家属签署知情同意书。排除标准:①多胎妊娠者;②妊娠合并症者;③伴有胎儿畸形者;④胎盘形态异常(血肿、血池等)。
1.3 研究方法
于分娩前,采集孕妇外周静脉血5mL,室温静置0.5h,以3000r/min,离心15min,分离并吸取上层血清,置于-80℃的冰箱保存待检,采用ELISA法检测血清AFP、HCG、CK、VEGF水平。检测试剂盒购自江苏酶免公司,实验操作严格按照说明书进行。
1.4 统计学方法
采用SPSS 26.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,比较采用t检验,计数资料以%表示,比较采用χ2检验,以P<0.05为差异有统计学意义。用ROC曲线分析AFP、HCG、CK、VEGF单独诊断前置胎盘伴胎盘植入的截断值、曲线下面积、诊断灵敏度及特异度,计算各项指标联合诊断前置胎盘伴胎盘植入的敏感度、特异度,阳性预测值、阴性预测值、诊断准确度。
2 结果
2.1 两组患者一般资料比较
见表1,差异无统计学意义(P>0.05),具有可比性。
表1 两组患者一般资料比较(±s)
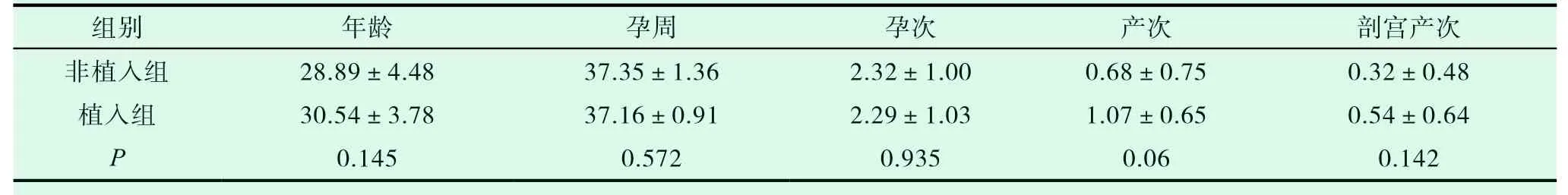
表1 两组患者一般资料比较(±s)
组别 年龄 孕周 孕次 产次 剖宫产次非植入组 28.89±4.48 37.35±1.36 2.32±1.00 0.68±0.75 0.32±0.48植入组 30.54±3.78 37.16±0.91 2.29±1.03 1.07±0.65 0.54±0.64 P 0.145 0.572 0.935 0.06 0.142
2.2 两组患者血清AFP、HCG、CK、VEGF水平比较
见表2。
表2 两组患者血清AFP、HCG、CK、VEGF水平比较(±s)
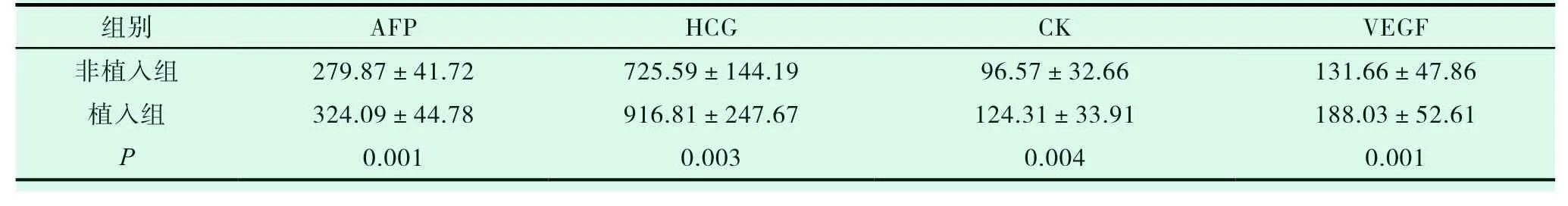
表2 两组患者血清AFP、HCG、CK、VEGF水平比较(±s)
组别 AFP HCG CK VEGF非植入组 279.87±41.72 725.59±144.19 96.57±32.66 131.66±47.86植入组 324.09±44.78 916.81±247.67 124.31±33.91 188.03±52.61 P 0.001 0.003 0.004 0.001
植入组血清AFP、HCG、CK、VEGF水平均显著高于非植入组,差异均有统计学意义(P<0.05)。
2.3 血清AFP、HCG、CK、VEGF及联合检测诊断价值评价
见表3。
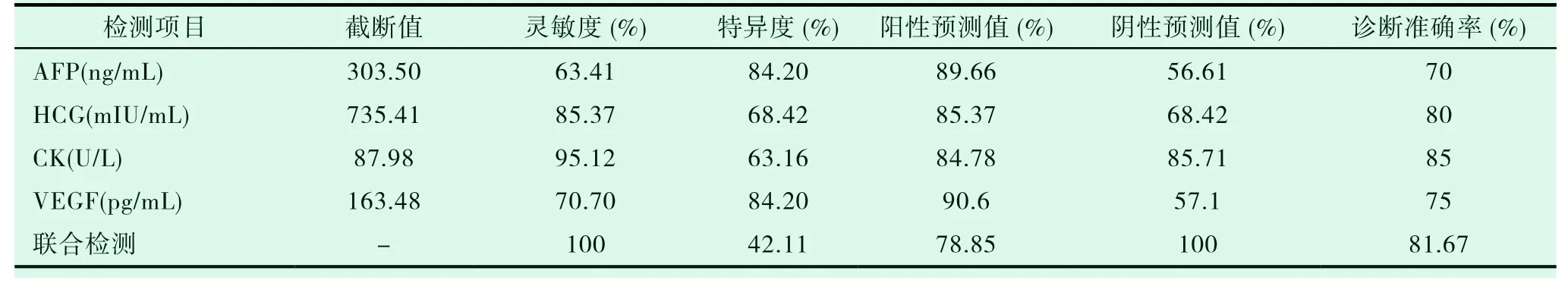
表3 血清AFP、HCG、CK、VEGF及联合检测诊断价值评价
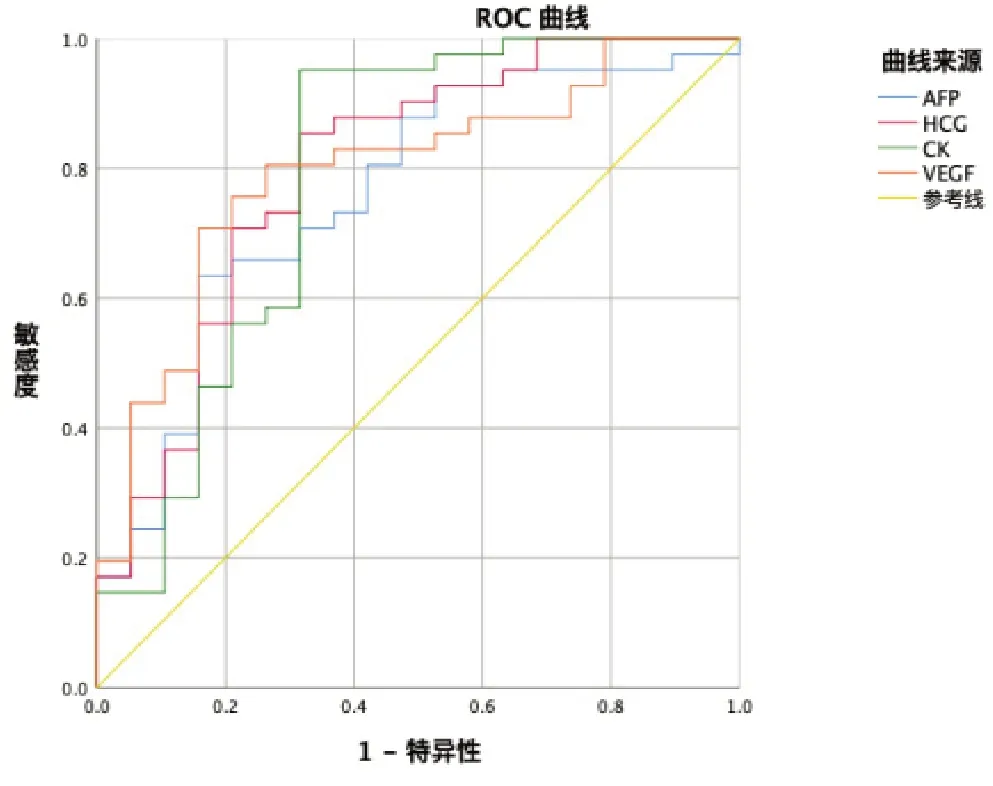
图1 根据血清AFP、HCG、CK、VEGF水平绘制ROC曲线
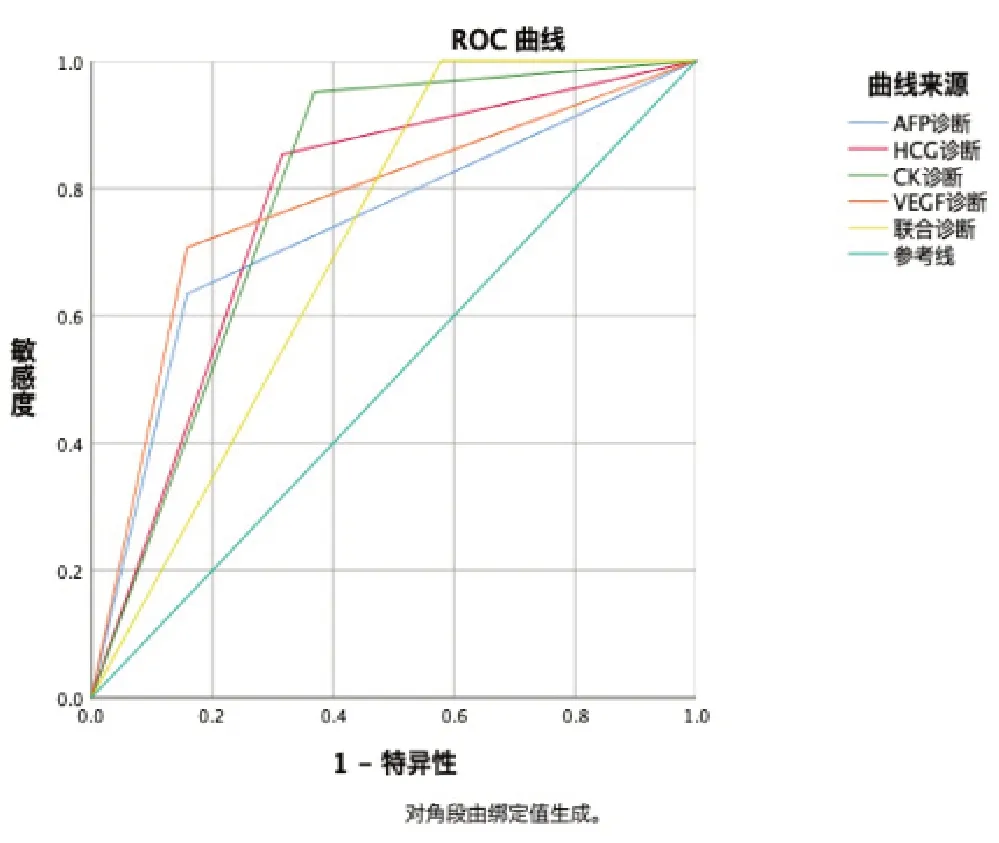
图2 血清AFP、HCG、CK、VEGF及联合检测ROC曲线
经ROC曲线分析,AFP、HCG、CK、VEGF截断值分别是:303.50ng/mL,735.41mIU/mL,87.98U/L,163.48pg/mL, 灵敏度分别是:63.41%,85.37%,95.12%,70.70%。四项指标联合检测可显著提高诊断灵敏度。
3 讨论
胎盘植入多由于子宫蜕膜的基底层发育不良或创伤性子宫内膜的缺陷导致胎盘绒毛侵入子宫肌层、滋养细胞异常侵力增强而形成[5]。胎盘植入尤其是大面积穿透性胎盘植入,剖宫产术中、术后极易引起难治性产后出血、弥散性血管内凝血、急性肾功能不全、休克、子宫丢失、继发性感染、多脏器衰竭、甚至死亡等严重不良妊娠结局,给孕妇及其家庭带来巨大的心理和经济创伤[6]。随着我国二孩、三胎政策的推行,剖宫产术后再次妊娠的患者呈现不断上升的趋势,研究发现,有两次及以上剖宫产史的孕妇发生胎盘植入的概率高达60%[7]。近些年来,多项研究发现血清生物学标志物与胎盘异常植入相关。甲胎蛋白(AFP)是胎儿血清中最常见的一种胚胎相关糖蛋白,在前置胎盘患者,胎儿血液中AFP不能通过完整的母胎屏障向母血渗透,当发生胎盘植入时,母胎屏障破坏,胎儿血循环中的AFP通过被破坏的母胎屏障直接进入母体中,导致母体血清中AFP升高。Kapoor等研究认为:对于伴有前置胎盘高危因素的孕妇,母体血清学AFP的升高需警惕胎盘植入的可能[8]。在排除胎儿畸形、胎盘形态异常时,孕晚期孕妇血清AFP水平超过299.6ng/mL时应高度怀疑前置胎盘伴胎盘植入[9]。本研究发现胎盘植入组AFP水平显著高于非植入组,诊断胎盘植入的截断值为:303.50ng/mL,与上述结果相近。人绒毛膜促性腺激素(HCG)是一种由妊娠滋养细胞产生的糖蛋白激素,当发生胎盘植入时,胎盘组织局部供血供氧不足,导致HCG分泌过多[10]。吴晓兰等研究发现穿透性胎盘植入患者在分娩前、分娩后第1天、1周的HCG值明显高于胎盘粘连组,且子宫切除率高,但单独血清HCG的检测对预测胎盘植入的价值有限,往往需与其他指标联合检测,或联合影像学检查[11-12]。本研究发现植入组HGC水平显著高于非植入组,且与胎盘植入深度呈正相关。肌酸激酶(creatine kinase,CK)属于代谢性酶,广泛在于人体肌细胞内,参与ATP合成、转运,当子宫蜕膜发育不良,胎盘绒毛侵入子宫肌层,引起子宫平滑肌细胞受损时,细胞内CK大量释放入血,导致母体血清CK值升高[13]。蔡蕊等研究表明:19例凶险性前置胎盘伴胎盘植入组患者血清CK值(97.13±18.36)U/L 明显高于前置胎盘非植入组(68.46±9.23)U/L及正常组(65.37±13.12)U/L,且与病理诊断一致性极好(Kappa=0.815),本研究发现植入组母体CK水平显著高于非植入组,ROC曲线计算CK诊断前置胎盘伴胎盘植入的截断值为:87.98U/L。血管内皮生长因子(vascualr endothelial growth factors,VEGF)是血管内皮细胞特异性促血管生成因子,可促进新生血管生成,维持血管壁的完整性及通透性[14]。有研究指出:胎盘植入孕妇血清VEGF水平较正常孕妇明显升高,在胎盘侵入子宫肌层时,为获取足够的营养,子宫胎盘血管异常增生,VEGF呈现高表达[15]。本研究显示相似结论。
综上所述,血清AFP、CK、HCG、VEGF水平在前置胎盘伴胎盘植入患者血清中浓度的均呈现高表达,对产前评估前置胎盘伴胎盘植入具有一定价值,且联合检测可提高诊断灵敏度。但本研究样本量少,需扩发样本后,进一步研究各项指标与胎盘植入深度是否具有相关性。
