四瓣技术在改良结膜囊泪囊鼻腔吻合术中的应用
2022-07-12石立平周旭霞
石立平,周旭霞,赵 静
0 引言
结膜鼻腔吻合术(conjunctivorhinostomy,CR)是采用结膜瓣与鼻黏膜瓣的相互吻合,建立一个结膜囊与鼻腔之间的排泪隧道的手术。CR术中需要将泪囊摘除,在鼻骨对应位置造骨孔,分别制作前、后鼻黏膜瓣和结膜瓣,将后鼻黏膜瓣与结膜瓣缝合固定在泪阜处皮肤上,前鼻黏膜瓣与组织缝合固定,中央形成环形隧道内置硅胶软管,术后6mo后取出软管。结膜囊泪囊鼻腔吻合术(conjunctivo-dacryocystorhinostomy,CDCR)[1]主要用于治疗上下泪小管阻塞而泪囊正常者。CDCR是造孔后再制作鼻黏膜瓣和泪囊瓣,将鼻黏膜瓣与泪囊瓣缝合,内置软管形成通道并贯穿到结膜囊内,与泪湖衔接。CDCR与CR的手术指征不同,其主要用于治疗外伤性泪道阻塞、炎症性泪道阻塞等相关泪道问题[2-4],尤其是近端泪小管阻塞导致的溢泪[5]。CDCR于20世纪70年代开始用于临床,但因为结膜瓣长度有限而操作困难,结膜瓣硬度不足以支撑通道的形成,术后通道容易塌陷、黏连,术后吻合口常发生瘢痕增生和肉芽组织增生,治疗效果也差强人意,导致其临床应用和推广受限[6-8]。近年来,CDCR受到眼科医生的关注和重视,逐步推出了多种改良术式,并取得了一定的进展。我院采用的改良方法是制作一足够长尽量宽的鼻腔黏膜瓣,将黏膜瓣拉入通道内,和结膜瓣无张力缝合,术中将泪囊在后方切开,向前翻转形成一位于吻合口前方的黏膜瓣,预防吻合口前方上皮化过程中导致的吻合口堵塞,术后取得较好的临床效果。
1 对象和方法
1.1对象回顾性临床研究。选取2017-09/2020-06在我院就诊的泪道疾病患者28例28眼,其中男11例,女17例;年龄25~65(平均43)岁;泪道外伤6例6眼,先天泪道畸形1例1眼,泪小管阻塞黏连21例21眼;溢泪症状持续时间2~60mo。纳入标准:(1)存在不同程度溢泪,无溢脓;(2)泪道冲洗和探针探查泪小管证实泪小管阻塞严重。排除标准:(1)面部外伤导致内眦畸形;(2)合并鼻部疾病(鼻腔肿瘤、鼻息肉等);(3)泪道冲洗时,上、下泪小管有1个泪小管通畅,探针探查时有1个泪小管能触及骨壁;(4)全身情况不能耐受手术。本研究经医院伦理委员会审批通过,所有患者术前均签署知情同意书。
1.2方法
1.2.1术前检查所有患者术前均进行全身基本检查和泪道冲洗、泪道探查、鼻内镜检查、眼眶CT等眼科相关检查,泪道冲洗均未入咽,泪道冲洗均不通畅,鼻内镜检查均未见急性鼻炎、萎缩性鼻炎、鼻窦炎等炎症,均排除血液性疾病。
1.2.2手术方法术前局部浸润麻醉同鼻内镜鼻腔泪囊吻合术,加上泪阜及周围结膜组织作局部浸润麻醉。手术操作步骤:(1)制作两个结膜瓣:显微镜下,在泪阜处做两个宽约6mm的结膜瓣,一个以角巩膜缘为基底部,另一个以内侧睑缘为基底,切除泪阜。(2)制作鼻腔黏膜瓣:鼻内镜下,从鼻丘向上以3.2mm的隧道刀切开鼻黏膜1.0cm,在切口的上下两端向中鼻甲端做两个1.2cm长切口,切开形状“Ⅱ”,形成以沟突为基底的鼻黏膜瓣(图1B)。(3)制作泪囊黏膜瓣:咬骨钳、显微电钻打磨骨孔,大小约1.0cm×1.0cm,切开并切除前组筛窦,以15°穿刺刀切开泪囊黏膜下端,用镰状刀呈倒“U”型扩大泪囊切口,彻底止血并清理术腔。(4)吻合结膜瓣和鼻腔黏膜瓣:显微镜下,从泪阜处向上颌窦穿刺做一隧道到鼻腔泪囊切口处,扩大隧道至6mm×6mm(图1C),将上方结膜瓣和鼻腔黏膜瓣拉入隧道并以8-0可吸收缝线对位缝合3针,将下方的结膜瓣拉入隧道缝合固定在鼻前庭黏膜上,泪囊瓣在鼻腔吻合口向前展开,从隧道内置入一次性泪道引流管(RT型,专利号:ZL201320044230.9)(图1A、D、E)。(5)固定泪道引流管:用6-0非吸收线将引流管与内眦部下睑皮肤缝合2针,缝线穿过皮肤同时也穿过引流管,从而固定引流管防止松脱。

图1 手术步骤 A:RT型泪道引流管外观;B:制作鼻腔黏膜瓣;C:制作隧道;D:引流管的上方为泪囊瓣,下方为鼻腔黏膜瓣;E:RT型泪道引流管置入隧道中。
1.2.3术后处理术后3d清理鼻腔血痂及分泌物,全身静脉滴注抗生素3d预防感染,鼻部使用丙酸倍氯米松鼻气雾剂2mo以收缩血管及抗炎,眼部使用抗生素3mo以减轻球结膜反应。术后1wk,1、2、3、6mo定期复查行泪道冲洗和清理鼻腔,根据结膜瓣、泪囊瓣、鼻黏膜瓣上皮化生和泪道冲洗情况及时拔管(图2、3)。
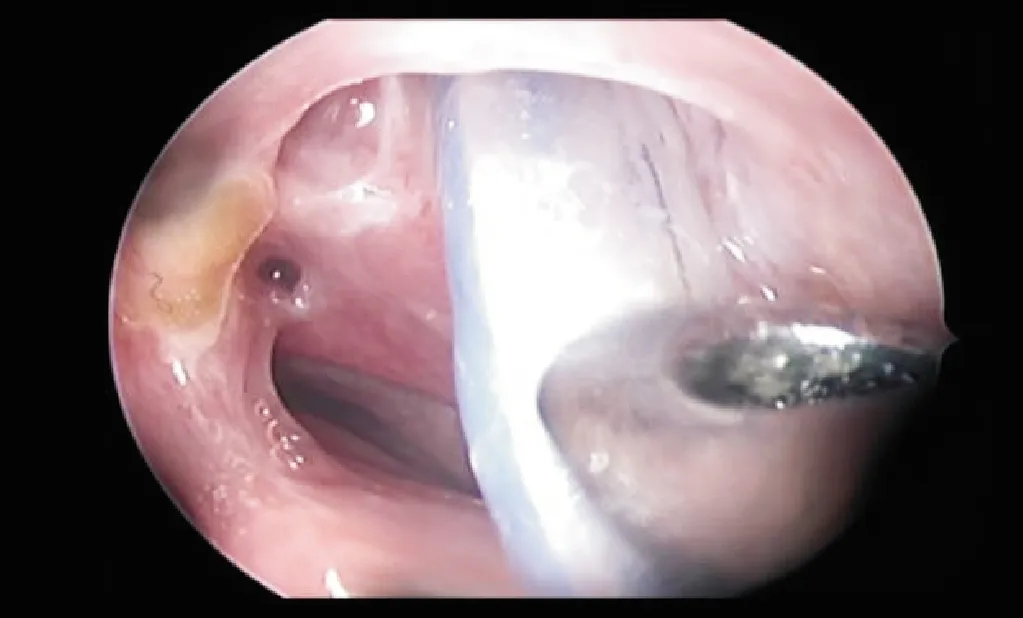
图2 术后3mo复查引流管下口位置合适。

图3 术后3mo拔管后切口愈合良好且泪道冲洗通畅。
1.2.4随访观察术后6~12mo嘱患者定期门诊随访检查,观察并发症情况,并进行荧光素钠染料排泄试验,该检查是检验鼻腔通畅情况的一个简单、可靠及高度特异性的评定指标[9],嘱患者仰卧位,于术眼结膜囊内滴入荧光素钠染料,鼻内镜下观察染料是否流入鼻腔,记录鼻腔通畅情况,同时结合泪道冲洗情况等评估手术疗效。随访过程中,询问患者的主观感受(满意/不满意),记录患者满意度。
手术疗效评定标准:(1)治愈:泪道冲洗通畅全部入咽,主观上完全无溢泪或溢泪不明显,荧光素钠染料排泄试验阳性;(2)好转:泪道冲洗通畅全部入咽或部分入咽,主观上溢泪较前改善,荧光素钠染料排泄试验阳性;(3)无效:泪道冲洗不通畅无入咽,溢泪程度无改善,荧光素钠染料排泄试验阴性。手术成功包括治愈和好转。
2 结果
2.1手术疗效及满意度随访至术后6~12mo,本组患者荧光素钠染料排泄试验阳性率为96%(27/28),手术成功27例27眼(96%),其中治愈19例19眼(68%),好转8例8眼(28%);手术无效1例1眼(4%)。本组患者总体满意度为93%(26/28)。不满意的原因包括:强烈异物感(1/28,4%)、溢泪无明显改善(1/28,4%)。
2.2术后并发症眼部异物感:28例28眼患者术后第1d均出现明显的内眦部异物感,经裂隙灯检查所有泪道置管均在位,故未行特殊处理,嘱患者勿揉眼,经术后1~2wk适应期后异物感明显缓解或消失。球结膜充血:11例11眼患者术后第1d内眦部球结膜出现充血,局部予以抗生素眼液,术后1mo复查症状基本消失。鼻腔结膜囊渗血:8例8眼患者术后1wk内出现鼻腔及结膜囊内点滴状新鲜出血,经裂隙灯检查及鼻内镜检查均未见明显异常,予以止血、局部冷敷等对症支持治疗后渗血停止。泪道置管脱出:1例1眼患者术后1wk内出现泪道置管脱出,裂隙灯下检查发现结膜囊内置管固定处缝线松脱,重新固定缝线。
3 讨论
1992年,Murube del Castillo等阐明了CR的手术方式,该手术使用带双蒂的鼻腔黏膜瓣做新泪道隧道的衬里。首先在骨孔下方将内外侧鼻黏膜自骨壁分离,通过骨窗将瓣膜分成上内、下外两个部分,然后用上内侧黏膜瓣重建隧道的后壁,用下外侧鼻黏膜瓣重建隧道的前壁,将黏膜瓣缝合到相对的结膜切口的前后唇,最后在中间位置放置硅胶片,手术几天后再拔出硅胶片[10]。我们在上述手术中发现两个瓣存在着长度不够、不容易固定于隧道上端、鼻腔隧道口容易长肉芽组织等问题。既往研究发现泪道手术中鼻腔填塞某种可降解生物材料不能明显减少黏连阻塞、瘢痕增生发生率[11]。但也有研究发现术中填塞各类不同的可吸收材料在一定程度上能减少吻合口瘢痕增生、黏膜瓣黏连出现的概率,但存在价格昂贵、安全舒适欠佳及并发症等相关问题[12-14]。因此本研究将单一足够长、尽量宽的鼻腔黏膜瓣拉入新隧道,使鼻腔黏膜瓣在隧道内呈“C”字形,“C”字形的鼻腔黏膜瓣可以在通道内形成支撑,能较好地解决鼻腔黏膜瓣难以固定、术后隧道容易塌陷及黏连等问题。在术中将以内侧睑缘为基底的结膜瓣拉入隧道内,无张力对位缝合结膜瓣和鼻腔黏膜瓣,并固定在鼻腔内。这种手术方式可以让大部分新隧道的全程都有上皮细胞覆盖,也可以让新隧道的结膜囊端360°方位上均有上皮细胞覆盖,能有效降低术后新隧道发生黏连阻塞的几率。泪囊瓣无论在组织特点上还是在空间分布上,术后发生黏连的几率都较低,因此制作大而宽的泪囊瓣能更进一步降低术后黏连、肉芽增生的概率[15]。新隧道的鼻腔端后方为带蒂的鼻腔黏膜瓣,前方为泪囊瓣,泪囊瓣的上皮细胞可以减少吻合口前方伤口的愈合时间,加快吻合口周围组织的上皮化进程,可以减少鼻腔肉芽组织的增生,降低吻合口发生膜闭的几率。最后在隧道内放置泪道引流管,将泪道引流管缝合固定于内侧睑缘皮肤面,可以解决泪道引流管的早期脱出问题。可吸收缝线经1mo吸收后,通道愈合缩小可固定泪道引流管。Sendul等[16]在小样本研究中发现CDCR最常见的并发症是硅胶引流管脱出,而Na等[17]发现术中将引流管固定在内眦角能减少管子脱出的几率。本研究将引流管紧紧固定在内眦部,故仅1例患者引流管脱出。
对于进行CDCR手术的患者术后生活质量的研究,Nowak等[18]发现患者在术后3~6mo生活质量会有所下降,但拔管后长期的生活质量明显改善。本研究中术后随访6~12mo,患者总体满意度可达90%以上,说明四瓣技术也可以提高患者的远期生活质量。田彦杰等[19]研究发现在唇黏膜桥结膜囊鼻腔吻合术中,若唇黏膜瓣形成的窦道宽阔,则患者术后的溢泪症状明显缓解,手术效果好。另有研究发现内镜下将前组筛窦和泪囊瓣吻合,可提高复发性泪道阻塞患者手术的成功率[20]。上述研究结果均证明手术效果与隧道黏膜广泛上皮化密切相关。本研究纳入患者均为完全性上下泪小管阻塞及原泪道很难修复再通的患者,术后随访6~12mo,手术最终成功率为96%。 Rose等报道CDCR联合Jones泪道义管置入术后,平均随访17mo,手术最终成功率为91%;Lee等报道CDCR手术最终成功率为96.8%[21]。本研究手术成功率与经典的CDCR手术成功率相近。对于四瓣技术,影响手术成功的关键因素为新隧道的上皮化进程和黏连阻塞的发生率,如果隧道的全程上皮化能发生在黏连阻塞之前,则手术成功,反之则手术失败,因此促使新隧道尽早上皮化是该手术的重点。术中在隧道内移植更多的黏膜瓣能促进上皮化进程,所以本研究采用了在结膜端做两个结膜瓣、在鼻腔端做一个泪囊瓣和一个鼻腔黏膜瓣的四瓣技术,其目的是为了降低新隧道黏连阻塞的发生率,提高手术成功率。本研究解决了泪道义管置入术后长期带管的问题,术后患者舒适度高,并发症少,且患者术后无颜面部瘢痕,但是导致手术失败的相关并发症可能发生在未来某个阶段[22],且本研究的随访时间和样本量均有限,还需要进一步扩大样本量,进行更长时间的临床观察。
综上所述,四瓣技术虽然存在诸多不足,但对于泪小管阻塞黏连、外伤后泪道损伤和先天泪道畸形的治疗,该技术仍然是目前最佳的手术方式,故进一步减少手术创伤、减少手术并发症、提高治愈率、增加患者术后舒适度是下一步研究的目标。
2蒋炜, 韩非, 段烈英. 结膜鼻腔吻合加植管术治疗外伤性溢泪1例. 西南国防医药 2012; 22(3): 235-235
