CRAO患者黄斑区视网膜血管密度及其与视网膜循环时间的关系
2022-07-12刘沛洋王海燕王润生薛晓辉
贾 炜,刘沛洋,王海燕,雷 涛,王润生,张 博,张 磊,李 娟,薛晓辉
0 引言
视网膜中央动脉阻塞(central retinal artery occlusion,CRAO)是常见的急性、无痛性视力丧失且预后不良的眼科急症[1-2]。临床中荧光素眼底血管造影(fundus fluorescein angiography,FFA)是评估动脉循环的“金标准”,动脉灌注与视力损害密切相关,但部分CRAO患者存在全身严重基础疾病,不宜行FFA检查[3]。光学相干断层扫描血管成像(optical coherence tomography angiography,OCTA)是一种无创、快捷的检测技术,可以观察视网膜血流情况,已有文献报道CRAO患者OCTA表现为视网膜血管密度减少,视网膜血管密度减少区与FFA灌注延迟区相对应[4-6],但以往研究样本量较少,且其与视力损害和预后关系并不明确。本研究通过观察CRAO急性期患者OCTA黄斑区视网膜血管密度,并分析其与FFA视网膜循环时间的关系,以期为疾病的评估提供参考依据。
1 对象和方法
1.1对象回顾性病例分析。纳入2019-01/2021-03就诊于陕西省眼科医院且临床诊断为CRAO急性期的患者43例43眼,其中男30例30眼,女13例13眼,年龄34~81(平均57.25±12.31)岁,病程(从发病到就诊时间)3h~7d。纳入标准:(1)病程≤7d,单眼发病;(2)眼底彩照显示视网膜水肿,黄斑“樱桃红”,FFA检查示视网膜中央动脉荧光充盈迟缓。排除标准:(1)近3mo内存在外伤史及眼部手术史等;(2)屈光间质混浊;(3)合并眼前后节炎症、青光眼及玻璃体、视神经疾病、视网膜、黄斑等其他眼部疾病;(4)对侧眼发生眼底病变;(5)患眼检查图像模糊或数据缺失。本研究经陕西省眼科医院伦理委员会批准,并获得患者知情同意。
1.2方法所有患者均行最佳矫正视力(best corrected visual acuity,BCVA)、裂隙灯显微镜、间接检眼镜、眼底彩色照相、光学相干断层扫描成像(optical coherence tomography,OCT)、FFA、OCTA等检查,排除禁忌后行溶栓治疗。
1.2.1视力检查将小数视力检查结果转换为最小分辨角对数(LogMAR)视力进行统计分析,其中指数、手动、光感、无光感分别记录为1.85、2.3、2.7、2.9[7]。
1.2.2FFA检查采用Spectralis HRA+OCT仪进行检查,复方托吡卡胺充分散瞳,过敏试验阴性后肘静脉5s内推注20%荧光素钠(3mL∶0.6g)3mL,观察时间10min,记录治疗前臂-视网膜循环时间(arm-retina circulation time,A-Rct)、视网膜动脉主干-末梢充盈时间(filling time,FT)。
1.2.3OCTA检查采用Cirrus 5000 HD OCT AngioPlex仪器进行检查,应用Angio Retina模式扫描黄斑区6mm×6mm范围,眼动跟踪方式减少眼球运动伪影。由于水肿部分患者视网膜内层各分界线不清,自动分层系统误差大,并且仪器自带定量分析视网膜血管密度软件并未获得相关批准,同时自带软件难以进行病变部位的定位分层,因此本研究使用OCTA软件手动调整自动分割线,视网膜血管层界定为内界膜至外丛状层,统一图像对比度20,亮度210,并应用Image J 1.53a软件处理图像(图1B、D、I、K),选择深色背景选项,使用调整阈值工具,上下限阈值范围设定为90~255,将灰度图分割为显示血管的图像[8]。由眼底影像阅片中心两位受过训练的医师采用单盲法分别对检查结果进行评估,将治疗前OCTA显示患眼视网膜血管血流信号较对侧健眼增强或不变的患者纳入A组(图1A、C),OCTA显示患眼视网膜血管血流信号较对侧健眼降低的患者纳入B组(图1H、J)。
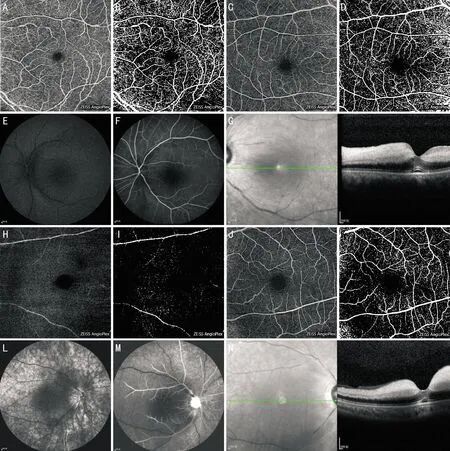
图1 影像学检查结果 A~G:A组同一患者检查结果。A、B:患眼OCTA 6mm×6mm范围视网膜血流图及经Image J软件处理后的视网膜血管密度图;C、D:对侧健眼视网膜血流图及经Image J软件处理后的视网膜血管密度图;E、F:患眼FFA视网膜动脉循环时间图,动脉期15s,22s时动脉已充盈完全;G:患眼OCT检查结果。H~N:B组同一患者检查结果。H、I:患眼OCTA 6mm×6mm范围视网膜血流图及经Image J软件处理后的视网膜血管密度图;J、K:对侧健眼视网膜血流图及经Image J软件处理后的视网膜血管密度图;L、M:患眼FFA视网膜动脉循环时间图,动脉期16s,1min16s时动脉尚未充盈完全;N:患眼OCT检查结果。
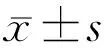
2 结果
2.1患者一般情况纳入患者43例43眼中,存在睫状视网膜动脉者4例4眼,其中2例2眼位于颞侧,2例2眼位于鼻侧,但均未供应黄斑中心区。A组患者21例21眼,其中男14例14眼,女7例7眼;平均年龄52.95±12.04岁;病程1(0.52,2)d;OCTA特征为视网膜血管略扩张,血流信号增强或不变。B组患者22例22眼,其中男16例16眼,女6例6眼;平均年龄61.36±11.36岁;病程2(0.94,4)d;OCTA特征为广泛的视网膜血管血流信号缺失。与B组患者相比,A组患者年龄小,病程短,差异有统计学意义(t=-2.356,P=0.023;Z=-2.041,P=0.040)。
2.2两组患者视网膜血管密度和视网膜循环时间比较A组患者患眼和对侧健眼视网膜血管密度均高于B组,差异有统计学意义(均P<0.001),但A组患者患眼视网膜血管密度与对侧健眼比较,差异无统计学意义(t=-0.239,P>0.05),见表1。A组患者A-Rct 10~50s;FT 0~5s者7例7眼,6~10s者3例3眼,11~30s者9例9眼,>30s者2例2眼。B组患者A-Rct 12~30s;FT 0~5s者2例2眼,6~10s者1例1眼,11~30s者5例5眼,>30s者14例14眼。两组患者A-Rct比较,差异无统计学意义(P>0.05),但B组患者FT较A组延长,差异有统计学意义(P<0.001),见表1。

表1 两组患者视网膜循环时间和视网膜血管密度比较
2.3两组患者溶栓治疗效果比较A组和B组患者初诊BCVA(LogMAR)分别为2.30(1.85,2.30)、2.30(2.30,2.70),溶栓治疗后1wk BCVA(LogMAR)分别为1.85(1.40,1.85)、1.85(1.79,2.30),差值分别为0.45(0.00,0.88)、0.45(0.40,0.86)。两组患者初始BCVA相比,A组患者优于B组,差异有统计学意义(Z=-2.100,P<0.05);两组患者溶栓治疗后1wk BCVA相比,差异无统计学意义(Z=-1.530,P>0.05);两组患者治疗前后BCVA差值比较,差异无统计学意义(Z=-0.389,P>0.05);两组患者溶栓治疗后1wk BCVA均较初诊时改善,差异均有统计学意义(Z=-3.468,P<0.01;Z=-3.860,P<0.01)。相关性分析结果显示,纳入患者FT与溶栓治疗后1wk BCVA呈正相关(rs=0.416,P<0.01),视网膜血管密度与溶栓治疗后1wk BCVA无明显相关性(rs=-0.278,P>0.05)。
2.4视网膜血管密度的相关因素分析相关性分析结果显示,纳入患者FT与视网膜血管密度呈负相关(rs=-0.604,P<0.01)。以纳入患者患眼视网膜血管密度为因变量,将年龄、病程、对侧健眼视网膜血管密度、A-Rct、FT、治疗前后BCVA差值作为自变量,采用逐步选择法筛选自变量进行多因素线性回归分析,结果显示,病程、对侧健眼视网膜血管密度、FT是患眼视网膜血管密度的相关因素(均P<0.05),且影响强度由大到小依次是FT、病程、对侧健眼视网膜血管密度,其中病程、FT与患眼视网膜血管密度具有负相关性,见表2。

表2 纳入患者患眼视网膜血管密度的多因素线性回归分析
3 讨论
由于视网膜中央动脉系统供血特点,往往浅层和深层视网膜血管均易受累,既往研究表明CRAO急性期患者OCTA黄斑区视网膜浅层血管和深层血管密度均较对侧眼降低[4-5]。然而,本研究发现,与患者对侧健眼相比,部分患者OCTA检查时视网膜血管血流信号明显降低,另有部分患者患眼视网膜血管血流信号并未减少甚至增强,该现象在以往的研究中并没有类似报道。这部分患者视网膜血管密度较对侧健眼并无明显降低,且平均年龄偏小。推测可能与年轻患者有较好的代偿功能,视网膜通过小动脉的收缩或扩张自动调节视网膜血流有关,或与动脉阻塞后动脉灌注压突然降低,静脉回流增加毛细血管灌注压有关[9],也可能是由于侧支循环形成及栓子降解、脱落、运动移位使得在阻塞一段时间后视网膜循环不同程度恢复,出现再通现象[1,10]。本研究也发现OCTA显示视网膜血管血流信号增强或不变的患者FFA检查FT较血流信号降低的患者明显缩短,且病程较短。然而,由于动脉血流情况变化较快,本研究中视网膜血管血流信号增强或不变的患者与既往研究及本研究中视网膜血管血流信号降低患者的血流特征不同是否与CRAO病程的不同时段有关,且这类患者经过积极治疗后视功能是否恢复更佳,仍有待后续研究进一步分析。
FFA检查一直是监测视网膜循环最直观的方法,但有其自身的局限性,如有创、可重复性低、耗时长、有过敏风险等。CRAO患者多数年龄偏大,基础疾病较复杂,FFA检查不易配合且风险相对较大,这些缺陷限制了FFA在临床中的广泛应用。已有文献报道CRAO患者OCTA视网膜血管密度减少区与FFA延迟灌注区相对应,但均是基于个案病例影像特征的观察[6,11]。本研究发现,OCTA视网膜血管血流信号增强或不变的患者FT短,且FT与视网膜血管密度之间具有相关性,进一步证实OCTA和FFA在评估视网膜循环中具有一致性。OCTA检查由于非侵入性、可重复操作、耗时短、无需造影剂等优势可能会代替传统造影评估视网膜循环,期待更深入的研究量化二者之间的关系。
已有研究表明视网膜动脉荧光充盈时间越长,视力损伤越严重[3,12]。本研究显示,OCTA视网膜血管血流信号增强或不变的患者较血流信号降低的患者视网膜循环时间明显缩短,且初始视力较好,而FT与治疗后视力具有相关性,与上述研究结果相符,间接表明OCTA也可能成为预测视力损伤严重程度的重要指标。但本研究结果并未发现OCTA视网膜血管密度与视力预后具有相关性,分析可能与病例数量少、基线视力差、手动或指数视力无法细分等有关,后续研究中将会加大样本量进一步研究。CRAO中任何视力改善的先决条件是视网膜循环的恢复或显著改善。研究表明CRAO自然病程中视力会自发改善,主要发生在病程前7d[13]。也有研究显示超出治疗时间窗口溶栓治疗有较好效果[14-15]。本研究显示治疗前OCTA视网膜血管血流信号增强或不变的患者视力较好,溶栓治疗后患者视力均有所改善,但治疗后视力无差异,可能与病例数量少、视力过差有关。对于视力的改善是自然病程的进展还是治疗的效果,有待多中心、大样本随机对照研究进一步证实。
Shahlaee等[16]研究发现健康人群OCTA视网膜血管密度和年龄之间存在负相关,本研究显示OCTA视网膜血管血流信号增强或不变的患者对侧健眼视网膜血管密度显著高于血流信号降低组,且年龄偏小。值得注意的是,有研究发现CRAO对侧健眼视网膜浅层血管密度明显低于正常对照眼,提示CRAO患者本身存在微血管异常,并且具有发生急性心血管事件的高风险[4,17]。本研究中OCTA视网膜血管血流信号降低患者对侧健眼视网膜血管密度较血流信号增强或不变的患者对侧健眼更低,这是否与更高概率的心血管事件有关有待长期随访,也对于眼部血管病变预测全身疾病提供了新的线索。
本研究结果显示,CRAO患者OCTA视网膜血管密度根据血流信号情况可以分为血流信号增强或不变和血流信号降低,而血流信号增强或不变更容易发生于年轻的CRAO患者,同时对侧健眼视网膜血管密度也存在差异。此外,本研究观察到OCTA视网膜血管密度与FFA视网膜动脉充盈时间相关,这为研究CRAO患者预后提供了影像学基础。本研究的局限性在于样本量较小,同时CRAO患者OCTA图像中视网膜内层各分界线不清且自动分层系统误差大,因此并未对浅层血管和深层血管分别研究,而是采用手动调整分界线观察黄斑区全层视网膜血管血流状况,且缺乏治疗前后FT及视网膜血管密度的对比研究,后续研究中将扩大样本量,纵向观察病程各期视网膜循环时间及OCTA血流特征,进一步揭示CRAO的视网膜血流规律。
