胰岛素强化治疗疗程对初诊2型糖尿病患者胰岛功能、氧化应激及临床缓解的影响
2022-07-10刘雪芳夏碧文邱友燕李素燕熊静妮曾炼坤陈彩青广州医科大学附属第四医院内分泌科广东广州511300
刘雪芳,夏碧文,邱友燕,李素燕,熊静妮,曾炼坤,陈彩青 (广州医科大学附属第四医院内分泌科,广东 广州 511300)
2型糖尿病是常见的一种慢性疾病,随着人们生活水平的提高,饮食结构发生巨大变化,2型糖尿病的发病率呈现出逐年上升的趋势,患者出现糖类、蛋白质类及脂类代谢紊乱,其主要发病机制是胰岛β细胞功能低下,胰岛素敏感性减弱[1-2]。研究表明,胰岛素强化治疗可以有效解除高糖毒性,改善胰岛β细胞功能,对延缓糖尿病发展及稳定病情作用突出,但对于其治疗疗程与影响糖尿病病程进展和病情长期缓解间的关系尚不明确[3]。本研究旨在探讨不同胰岛素强化治疗疗程对初诊2型糖尿病患者胰岛β细胞功能、氧化应激及临床缓解的影响。
1 资料与方法
1.1一般资料:选取我院2018年1月~2020年1月期间收治的初诊2型糖尿病患者84例为研究对象,前瞻性试验随机抽取平均分组,按照胰岛素强化治疗疗程分成短程组(15 d)和长程组(60 d),各42例。短程组男23例,女19例,年龄40~60岁,平均(56.7±1.1)岁,病程1~10个月,平均(4.5±0.5)个月;长程组男24例,女18例,年龄41~60岁,平均(55.9±1.2)岁,病程1~10个月,平均(4.4±0.6)个月。两组患者年龄、性别、病程等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2纳入与排除标准
1.2.1纳入标准:①符合中国2型糖尿病防治指南(2017年版)的2型糖尿病诊断标准[4];②初次诊断为2型糖尿病;③空腹血糖(FPG)≥10 mol/L;④未接受过胰岛素和降糖类药物治疗;⑤对本次试验知情同意,并自愿签署知情同意书。
1.2.2排除标准:①继发性糖尿病;②合并低血糖昏迷、糖尿病急性并发症、频发低血糖;③合并自身免疫性疾病;④合并严重心肝肾功能不全;⑤有手术、外伤等应激反应;⑥合并精神疾病;⑦对本次试验药物禁忌证或不能耐受治疗终止者;⑧妊娠期及哺乳期妇女。
1.3治疗方法:所有患者首先均采取三餐前15 min皮下注射速效胰岛素类似物(优泌乐,礼来苏州制药有限公司,国药准字J20100005),睡前(21∶30)皮下注射长效胰岛素[甘精胰岛素注射液,赛诺菲安万特(北京)制药有限公司,国药准字J20140052],初始胰岛素给药总剂量按照0.5 U×体重(kg)计算,应用强生血糖仪对每日三餐餐前、餐后2 h及睡前血糖进行监测,根据血糖监测结果调整胰岛素用量,直至调节血糖至空腹血糖(FPG)在4.0~6.1 mmol/L,餐后2 h血糖(2 hPG)在6.0~7.8 mmol/L,睡前血糖在4.0~7.8 mmol/L,将降糖方案调整为优泌乐25三餐餐前皮下注射,出院后维持治疗至疗程结束,院外治疗期间每3天测量1次血糖,包括早餐前、三餐后2 h、睡前共5次血糖,与责任医生保持联系,遵医嘱维持治疗。治疗期间,联合盐酸二甲双胍片(中美上海施贵宝制药有限公司,国药准字H200023371)基础用药治疗,0.25~0.5 g次,2次/d。按照胰岛素强化治疗疗程分成短程组(15 d)和长程组(60 d),疗程结束后停用胰岛素与二甲双胍治疗,48 h后复查血糖、胰岛细胞功能、氧化应激等指标。
1.4观察指标:①血糖和胰岛β细胞功能:分别在治疗前和治疗疗程结束后,采集患者清晨空腹静脉血样本5 ml,以1 500 r/min分离出上层血清,应用日立7180型全自动生化分析仪检测FPG、2 hPG水平,以高效液相色谱分析法检测糖化血红蛋白(HbA1c)水平;以放射免疫法测定空腹胰岛素(FINS),计算稳态模型-胰岛素抵抗指数(HOMA-IR)=FPG×FINS/22.5;行馒头餐-C肽-胰岛素释放试验,分别在0 min、30 min、60 min、120 min、180 min测定血糖(PG)、C肽(C-P)、胰岛素(INS),计算C肽曲线下面积(AUCc-p)=0.5×FC-P+C-P30+C-P60+C-P120+0.5×C-P180;计算30 min胰岛素增殖与血糖增殖的比值(ΔI30/ΔG30)=(INS30-FINS)/(PG30-FPG)[5]。②氧化应激:应用长沙市鹏瑞生物科技有限公司的超氧化物歧化酶测定试剂盒,严格按照试剂盒上无菌操作规范执行,以邻苯三酚自氧化法检测血清中还原型谷胱甘肽(RGSH)、超氧化物歧化酶(SOD)、血浆丙二醛(MDA)水平。③临床缓解:两组患者胰岛素治疗疗程结束后,保持随访监测患者用药及病情,停用胰岛素和降糖类药物,半个月内若出现>3次2 hPG≥11.1mmol/L,则立即恢复口服降糖药物治疗,将停用胰岛素治疗后单纯控制饮食、运动治疗能维持血糖达标<1个月,定义为非缓解;1个月~1年内单纯控制饮食、运动治疗能维持血糖达标,定义为短期缓解;≥1年单纯控制饮食、运动治疗能维持血糖达标,定义为长期缓解[5]。
1.5统计学方法:所有数据采用SPSS21.0统计学软件进行分析处理,计量资料采用t检验;计数资料采用χ2检验。以P<0.05为差异具有统计学意义。
2 结果
2.1两组患者血糖和胰岛β细胞功能比较:两组患者治疗前FPG、2 hPG、HbA1c、HOMA-IR、AUCc-p、FINS、ΔI30/ΔG30比较,差异无统计学意义(P>0.05);两组患者治疗后FPG、2 hPG、HbA1c、HOMA-IR与治疗前相比均显著降低,差异有统计学意义(P<0.05),AUCc-p、FINS、ΔI30/ΔG30与治疗前相比均显著升高,组内比较差异具有统计学意义(P<0.05);长程组治疗后FPG、2 hPG、HbA1c%显著低于短程组治疗后,差异有统计学意义(P<0.05),ΔI30/ΔG30显著高于短程组治疗后,差异有统计学意义(P<0.05),两组治疗后HOMA-IR、AUCc-p、FINS比较,差异无统计学意义(P>0.05)。见表1。
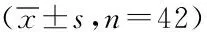
表1 两组患者治疗前后血糖和胰岛β细胞功能指标变化比较
2.2两组氧化应激相关指标比较:两组患者治疗前RGSH、SOD、MDA进行比较差异均无统计学意义(P>0.05);两组患者治疗后RGSH、SOD与治疗前相比均显著升高,差异有统计学意义(P<0.05),MDA与治疗前相比均显著降低,差异有统计学意义(P<0.05),组内比较差异具有统计学意义;长程组治疗后SOD显著高于短程组治疗后,差异有统计学意义(P<0.05),MDA显著低于短程组治疗后,差异有统计学意义(P<0.05),两组治疗后RGSH进行比较差异无统计学意义(P>0.05)。见表2。
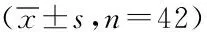
表2 两组患者治疗前后氧化应激指标变化比较
2.3两组临床缓解率比较:两组患者治疗后的短期缓解率比较差异无统计学意义(P>0.05);长程组患者治疗后的长期缓解率和总缓解率显著高于短程组,组间比较差异具有统计学意义(P<0.05)。见表3。
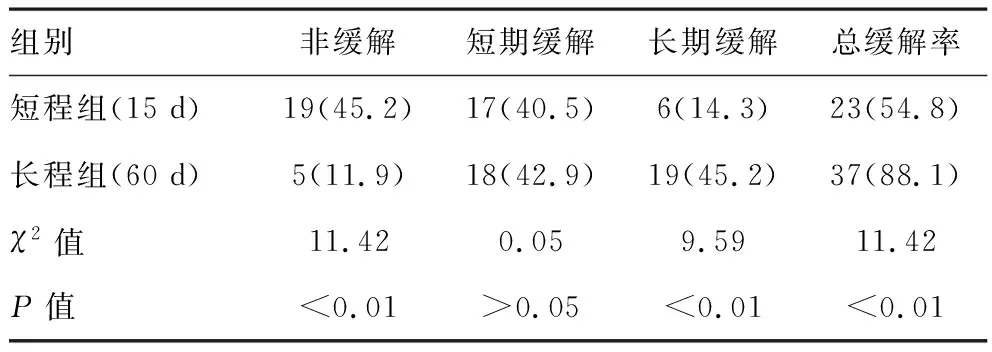
表3 两组患者治疗后的临床缓解率比较[n(%),n=42]
3 讨论
相关研究指出,2型糖尿病患者胰岛β细胞功能异常和胰岛素抵抗是其发病的重要环节,而高血糖是诱发和进一步降低胰岛β细胞功能和胰岛素抵抗的主要影响因素,跟高糖毒性作用抑制胰岛素分泌,使得机体处于氧化应激状态,降低胰岛β细胞的敏感性有关[6]。临床认为在2型糖尿病早期,由于高血糖毒性引起胰岛β细胞处于“葡萄糖失去敏感”阶段所致的功能损害,这一阶段具有可逆性,因此,对于初诊2型糖尿病患者,尽早解除高血糖所致糖毒性状态,降低机体的氧化应激,可促使恢复胰岛β细胞功能,对于控制病情进展和达到长期临床缓解,有十分重要的意义[7-8]。
二甲双胍作为治疗初诊2型糖尿病的常用降糖药物,通过减少肝糖输出,促周围组织利用葡萄糖、抑制肠壁细胞摄取葡萄糖等方式,达到降低血糖水平的作用,但其作用机制并不能有效改善患者的胰岛β细胞功能。近年来,临床实践表明,对初诊2型糖尿病患者早期应用胰岛素强化治疗,可以有效控制患者的血糖水平,且在治疗疗程结束后,部分患者后续可通过控制饮食和运动治疗即可控制血糖在良好水平[9]。有研究发现强化胰岛素治疗后,2型糖尿病早期胰岛β细胞功能障碍所致的胰岛素分泌缺失和减少状态可得到明显恢复,逆转胰岛β细胞早时相分泌功能[10]。胰岛素强化治疗后,由于迅速、高效地控制血糖波动,可明显降低因高糖毒性抑制胰岛素分泌引起的机体胰岛素抵抗状态和内分泌紊乱状态,从而降低因此引起的机体氧化应激反应[11]。临床上以RGSH、SOD、MDA作为常用的评价氧化应激水平的指标,RGSH可通过激活多种酶的作用,以氧化型谷胱甘肽和还原性谷胱甘肽的形式,参与机体整个氧化还原过程和细胞代谢过程;SOD主要调节机体氧化和抗氧化平衡机制,催化超氧阴离子自由基歧化生成氧气和过氧化氢,可以反映机体抗氧化应激的能力;MDA则是自由基作用在脂代谢过程中过氧化反应后的最终产物,对机体活性氧浓度和脂质过氧化程度有高度的敏感性[12-13]。
临床常规使用胰岛素强化治疗疗程为7~15 d,国外研究发现,部分初诊2型糖尿病患者经短程胰岛素强化治疗后,后续单纯依靠饮食控制和运动治疗,不使用任何降糖类药物辅助治疗的条件下,并不能获得较长时间的维稳血糖在达标水平的效果[14];但也有国内研究表示,对初诊2型糖尿病患者采取短程胰岛素强化治疗疗程结束后,部分患者1年后仍能达到良好的血糖控制,但对于停止治疗后炎性反应指标、氧化应激反应等方面是否有所影响,研究报道中尚未有结论[15]。本研究统计结果提示长程胰岛素强化治疗的优势主要在于对血糖控制水平更为理想,对第一时相胰岛素分泌的改善程度更高,因为高血糖状态早已持续存在,通过适当延长疗程,可以维持患者血糖达标较长时间,让胰岛β细胞得到充分休息,有利于胰岛β细胞分泌功能得以最大的恢复,此优势也是决定停止治疗后确保血糖能长时间维持在理想状态的重要环节;也因为延长了患者早期血糖稳定水平的时间,对抑制和缓解患者机体由于高糖毒性引起的氧化应激状态有积极的意义,同时在停止治疗疗程后病情能获得较长时间的临床缓解。
综上所述,强化胰岛素治疗可显著改善初诊2型糖尿病患者的胰岛β细胞功能,降低机体氧化应激反应,适当延长胰岛素强化治疗疗程可增强胰岛β细胞早时相分泌功能,提高患者的长期缓解率。
