全可视内镜技术下手术治疗腰椎间盘突出症
2022-06-24陆龙卫戴国宇顾俊文
陆龙卫,戴国宇,顾俊文
目前,大部分腰椎间盘突出症患者可通过非手术治疗改善生活质量,但仍有20%左右需要手术治疗,以椎间孔镜为主要手段的微创技术已经广泛应用于腰椎退变性疾病的治疗中,其中内镜技术治疗腰椎间盘突出症更为脊柱外科医生所提倡[1]。2018年10月~2019年10月,我科在全可视内镜技术下治疗40例腰椎间盘突出症患者,疗效满意,报道如下。
1 材料与方法
1.1 病例选择纳入标准:① 有不同程度的腰痛并放射痛至单侧下肢或双侧下肢,同时伴有或不伴有下肢皮肤感觉减退和下肢肌力减弱,且直腿抬高试验阳性;② MRI及CT检查明确为腰椎间盘突出症并且与临床症状、体征相符合;③ 经过严格正规非手术治疗3个月无效或加重;④ 患者签署知情同意书。排除标准:① 中央型椎间盘突出伴严重钙化,中央椎管狭窄,脊柱不稳,滑脱,椎弓峡部裂,极外侧椎间盘突出;② 合并腰椎结核、严重的骨质疏松及其他脊柱疾病。
1.2 病例资料本组共纳入40例,男13例,女27例,年龄22~78(45.45±12.34)岁。腰痛伴单侧下肢放射痛28例,其中20例伴有皮肤感觉及肌力不同程度减退;伴双侧下肢放射痛12例,其中9例伴有皮肤感觉及肌力不同程度减退。所有患者直腿抬高试验为阳性。经腰椎X线、CT及MRI检查确诊为腰椎间盘突出症,其中中央型12例,旁中央型28例。发病节段:L3~42例,L4~513例,L5~S125例。病程为1~5(2.79±1.99)年。手术均由同一主刀医师完成。
1.3 手术方法局部麻醉。患者俯卧位。C臂机透视下定位目标椎间隙,同时标记上下位椎弓根、椎间隙和棘突中线。穿刺点在目标椎间盘间隙距离中线2~2.5个椎弓根间距处,以穿刺点为中心做0.8 cm左右的切口,置入1级导杆,以1级导杆在2个椎弓根之间探及骨性结构,依序置入工作通道及内镜系统。内镜直视下解剖出上关节突的尖部至根部,根据椎间盘突出的不同位置,应用可视环锯在上关节突上按需去除骨质,每锯要环取骨质占环锯 70%以上,以便于取出,直到骨块同环锯共同旋转表示骨块已环取成功,显露部分黄韧带,去除黄韧带后显露神经根,清理神经根周围的软组织显露致压物。用不同的髓核钳钳取突出椎间盘的髓核组织,镜下观察神经根松解情况,当观察到硬膜囊和脊神经根出现自主搏动时为神经根松解彻底。彻底解除椎管内的异物压力,减轻周围继发性水肿的压迫。观察手术区域无活动性出血后,关闭工作通道,缝合切口后覆盖敷贴,术毕。见图1。
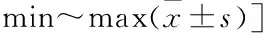
表1 手术前后疼痛VAS评分、ODI评分比较[n=40,分,
1.4 术后处理无特殊情况不使用抗菌药物及其他抗感染药物,术后心电监护、吸氧6 h并给予脱水、营养神经等对症治疗。当日在床上开始行双下肢功能锻炼,术后如无不适则在第2天佩带腰围后适当下床活动,此时要避免负重、弯腰及剧烈运动,术后1个月行腰背肌锻炼。
1.5观察指标及疗效评价① 手术情况,术后并发症发生情况。② 术后24 h、1个月、3个月采用疼痛VAS评分以及ODI评分记录患者疼痛改善程度和功能恢复程度。③ 术后6个月采用改良MacNab评分评价疗效。
2 结果
手术时间40~60 min。术后MRI检查均提示突出物已摘除,神经根无明显压迫。术后均无切口感染、血肿、神经根损伤、脑脊液漏等并发症发生。患者均获得6个月随访。疼痛VAS评分和ODI评分术后24 h、1个月、3个月较术前明显改善,差异均有统计学意义(P<0.05);术后1、3个月较术后24 h明显改善,差异均有统计学意义(P<0.05);术后1个月与术后3个月比较差异均无统计学意义(P>0.05)。末次随访时,采用改良MacNab评分评价疗效:优39例,可1例,优良率为39/40(97.5%);患者下肢放射痛症状均明显好转,39例腰痛及皮肤感觉、肌力恢复正常,1例老年患者感觉及肌力无明显恢复。
典型病例见图2~4。

图1 术中操作 A.术前定位;B.术中C臂机显示定位准确;C.全可视内镜下椎间孔成型,椎间盘压迫物定位,突出间盘组织取出,神经根松解;D.术中去除的骨组织及髓核组织;E.手术切口外观 图2 患者,女, 53岁,腰痛伴左下肢疼痛、麻木1年,L4~5椎间盘突出症,采用全可视内镜技术下髓核摘除治疗 A~C.术前X线片、CT、MRI,显示L4~5椎间盘左侧旁中央型突出,椎间盘向椎管内突出,压迫左侧L5神经根;D.术后24 h CT,显示椎管内突出的髓核消失;E.术后 3个月MRI,显示椎管内无明显突出的髓核组织,左侧神经根压迫解除

图3 患者,女,22岁,腰痛伴右下肢疼痛、麻木1年, L5~S1椎间盘突出症,采用全可视内镜技术下L5~S1髓核摘除治疗 A.术前X线片,显示L5~S1退变,椎间隙变窄,无明显侧弯畸形;B、C.术前CT、MRI,显示L5~S1巨大椎间盘突出压迫神经根、硬膜囊;D.术后第1天CT,显示L5~S1突出髓核已摘除,神经根、硬膜囊充分松解;E、F.依次为术后3、6个月MRI,显示L5~S1突出髓核已摘除,神经根、硬膜囊充分松解
3 讨论
腰椎间盘突出症手术治疗分为传统开放手术和微创手术,两者主要目的都是解除突出物对神经根的压迫。传统开放手术应用于病情相对较重、病程较长的患者中[2],对于腰椎复位的治疗效果确切,但对腰椎原有的解剖结构破坏巨大,腰椎整体受力改变,易导致腰椎稳定性改变[3]。目前虽无法证实开放手术的感染率较微创手术高,但普遍认为微创手术的难度相对较小,手术术野清晰,术后护理较容易[4-5]。目前内镜技术的微创手术普遍适用于单纯腰椎间盘突出症的治疗。
3.1 全可视内镜技术与传统内镜技术的比较传统椎间孔镜技术是基于穿刺思路下进行的介入技术,穿刺针先进入靶点,由内到外进行操作。由于椎间孔的限制,想要精准穿刺,不仅需要操作者掌握丰富的经验,也具有一定的风险和难度。传统的椎间孔镜置管过程属于盲视,只能借助C臂机透视下完成,其镜下也无法达到硬膜囊背侧的减压,这是其弊端。传统椎间孔镜技术和开放手术的博弈就在于是否逐层切开、全程可视。在熟练进行传统开放椎板减压手术的基础上,结合脊柱内镜减压的优势,能够达到减压过程的全程可视,并实现开放手术思路下的逐层切开和逐层入路,并最终达到完全减压的目的。全可视技术下的脊柱内镜操作是一种非穿刺思路,操作上遵循逐层入路、由外到内的开放手术思路,更容易被脊柱外科医师所接受。其减压操作的起点是患侧关节突关节的背侧,所以内镜下第一视野为浅层软组织和椎板或关节突的骨性结构,而非椎间孔,通过去除软组织,充分显露关节突背侧骨质,安全性更高。而且在开放手术思路指导下的内镜操作能够达到术野的有效显露,内镜下的器械取代了传统开放手术器械,内镜镜头相当于术者的双眼,有效避免了盲视穿刺入路的各种风险。
3.2 全可视内镜技术下手术治疗腰椎间盘突出症的效果本组40例单纯腰椎间盘突出症患者均采用全可视内镜技术下椎间孔入路髓核摘除、减压术治疗,疼痛VAS评分和ODI评分术后24 h、1个月、3个月均较术前明显改善 (P<0.05);说明手术解决了以疼痛为主的临床症状,患者恢复了生活自理能力,有效地改善了患者生活质量。末次随访时,改良MacNab评分优良率为 97.5%,说明绝大多数患者对疗效满意。我们认为,全可视内镜经扩大的椎间孔进入椎管,应用髓核钳咬除黄韧带后能够清晰地看到硬脊膜背侧,并可以调整工作套管沿着硬脊膜背侧松解去除增厚的黄韧带,一般可松解2~3 cm,深入内镜可减压至中央椎管后侧的三角区域。然后后退椎间孔镜,从盘黄间隙部位深入,常规取出椎间盘组织,镜下可见神经根及硬脊膜腹侧松解,完成神经根及硬脊膜减压。术后神经根可能出现水肿,但因减压彻底,所以临床表现不明显。在本组的操作中,上关节突部分去除较为关键,直接影响镜下减压范围及程度,应予以重视。
