腹腔镜子宫切除术对子宫肌瘤患者疗效及血清性激素水平分析
2022-05-28戴亚娟
戴亚娟
南京市六合区人民医院妇产科,江苏南京 211500
子宫肌瘤是发生于女性生殖器官内, 主要由子宫平滑肌细胞增生而形成的一种良性肿瘤, 由于其含有少量纤维结缔组织作为支撑, 因此也被称为纤维肌瘤、子宫纤维瘤或子宫平滑肌瘤[1]。 子宫肌瘤是女性中发生率较高的肿瘤类型, 该病多见于30~50岁女性,其中40~50 岁女性发病率较高[2]。 根据相关统计显示,大约有20%的女性存在不同大小、数目的子宫肌瘤[3]。 多数患者其临床无明显表现,部分患者会出现腹部包块、腹痛、白带增多、贫血以及子宫出血、流产、不孕等症状。 目前临床上对于该病的治疗方法主要是药物治疗抑制肿瘤生长以及通过手术切除子宫肌瘤或全部子宫, 其中手术治疗方法相对彻底,尤其是对于年龄较大、无生育需求或者肿瘤可能出现恶变的女性患者来说,通过行全子宫+输卵管切除术治疗能够彻底消除子宫肌瘤且不会复发。 在具体的手术方式上, 临床上常用的有经腹手术和腹腔镜手术两种。 在对预测子宫肌瘤手术预后的相关指标研究中显示,有研究显示患者治疗前后血清HE4、VEGF 与性激素发生明显变化, 联合检测对预后转归有较好预测价值[4]。 该次研究以该院2016 年1月—2019 年12 月收治的子宫肌瘤行子宫切除术患者中的100 例为研究对象, 选择患者治疗前后血清性激素水平为观察指标对子宫肌瘤患者行全子宫+输卵管切除术, 传统经腹手术与腹腔镜手术方式对患者的影响进行了对比与讨论,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析该院收治的100 例子宫肌瘤行子宫切除术患者资料,根据手术方式不同分为对照组(n=48)、研究组(n=52)。 对照组中,年龄42~52 岁,平均(46.58±2.16)岁;平均病程(12.35±0.51)个月;平均孕次(2.84±0.81)次;平均产次(1.62±0.64)次;平均月经周期(30.15±4.58)d;其中单发肌瘤37 例、多发肌瘤11 例。 研究组中,年龄43~52 岁,平均(46.62±2.21)岁;平均病程(12.87±0.73)个月;平均孕次(2.82±0.83)次;平均产次(1.65±0.62)次;平均月经周期(30.18±4.53)d; 其中单发肌瘤39 例、 多发肌瘤13例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。 纳入标准:年龄≥42 岁;符合子宫肌瘤诊断标准;病理检查结果良性;已婚已育且无生育需求;接受全子宫+输卵管切除术。排除标准:肝肾功能不全或麻醉、手术禁忌证;恶性肿瘤;有严重精神疾病。研究经该院伦理委员会批准,患者或其家属均知情同意。
1.2 方法
对照组行常规经腹全子宫+输卵管切除术。采取腰硬联合麻醉,平卧位。常规消毒、铺巾。耻骨联合上下腹正中行纵切口,长8~10 cm。 逐层切开皮肤和皮下组织,探查盆腔。使用血管钳夹持两侧宫角提拉子宫,切断双侧子宫圆韧带并贯穿缝扎,电刀沿输卵管系膜切除双侧输卵管,缝合止血。 钳夹切断双侧卵巢固有韧带,缝扎止血,打开阔韧带前后叶,处理宫旁疏松组织,打开膀胱返折腹膜和宫颈间隙并将其推至宫颈外口下,切断双侧子宫血管后缝合,切断双侧子宫主韧带及骶韧带,缝合止血,提拉子宫在阴道穹窿水平切断阴道壁,随之切除子宫,消毒阴道残端后予连续缝合。
研究组行腹腔镜下全子宫+输卵管切除术:患者取改良膀胱截石位,予全麻并气管插管。 常规消毒,铺巾,取脐孔切口,置入1.0 cm Trocar 建立气腹,置入腹腔镜。 在左右脐与髂前上棘连线中外1/3 处行0.5 cm 切口, 脐与左下腹切口中点稍上方取0.5 cm切口,分别置入0.5 cm Trocar,镜下探查子宫大小,行筋膜外子宫全切术+输卵管切除术。提起双侧输卵管伞端, 紧贴输卵管依次电凝并剪断系膜至输卵管峡部。 钳夹双侧圆韧带、卵巢固有韧带,双极电凝后切断。 剪开膀胱前反折,吸引器冲洗管下推膀胱,分离宫旁疏松结缔组织,充分暴露宫颈及子宫下段,游离子宫血管,双极分别电凝、切断两侧子宫动脉及主韧带骶韧带,单极电钩环形切开阴道穹窿,宫颈断端随举宫杯送至阴道内, 助手用巾钳夹持宫颈取出子宫。 纱布团塞入阴道防止漏气,重建气腹,腹腔镜下连续缝合阴道残端,生理盐水冲洗腹腔后,无活动性出血,拔出Trocar 及腹腔镜,腹部小切口缝合[5]。
1.3 观察指标
①手术指标:观察并记录患者手术相关指标,包括手术时间、术中出血量、排气时间、下床时间。②术后并发症。观察统计患者术后并发症发生情况。③血清性激素水平。对比观察两组患者手术前(T1)、术后6 个月(T2)的血清性激素水平,包括血清孕酮(P)、雌二醇(E2)、睾酮(T)、垂体泌乳素(PRL)、卵泡刺激素(FSH)以及促黄体生成素(LH)6 项。
1.4 统计方法
采用SPSS 23.0 统计学软件进行数据分析,符合正态分布的计量资料以(±s)表示,组间差异比较采用t检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术指标及术后恢复情况对比
研究组手术时间长于对照组,术中出血量、排气时间、下床时间、住院时间短于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者手术指标及术后恢复情况对比(±s)
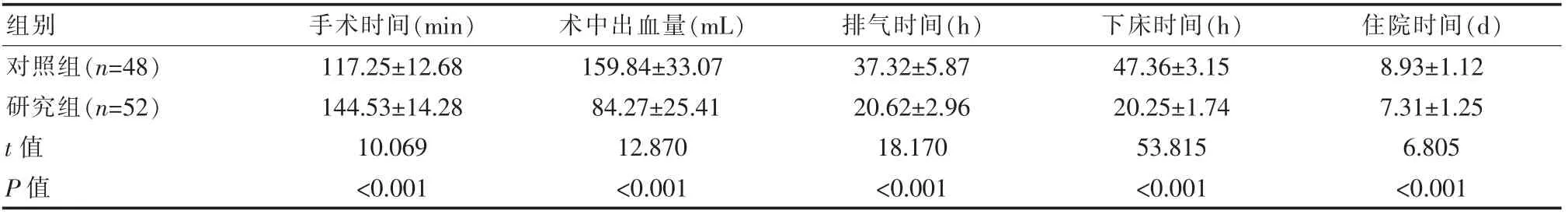
表1 两组患者手术指标及术后恢复情况对比(±s)
组别手术时间(min)术中出血量(mL)排气时间(h)下床时间(h) 住院时间(d)对照组(n=48)研究组(n=52)t 值P 值117.25±12.68 144.53±14.28 10.069<0.001 159.84±33.07 84.27±25.41 12.870<0.001 37.32±5.87 20.62±2.96 18.170<0.001 47.36±3.15 20.25±1.74 53.815<0.001 8.93±1.12 7.31±1.25 6.805<0.001
2.2 两组术后并发症发生情况对比
研究组术后并发症发生率8.33%低于对照组的11.52%,但差异无统计学意义(P>0.05),见表2。

表2 两组患者术后并发症发生情况对比
2.3 两组血清性激素水平对比
两组患者T1 时间各项性激素水平对比差异无统计学意义(P>0.05);T2 时间对比,研究组的血清性激素P、E2、FSH、LH 等指标优于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者血清性激素水平对比(±s)

表3 两组患者血清性激素水平对比(±s)
组别对照组(n=48)研究组(n=52)t 值P 值P(mmol/mL)T1 T2 T(nmol/mL)T1 T2 E2(pg/mL)T1 T2 2.13±0.82 2.15±0.85 0.120 0.453 2.17±1.03 1.01±0.35 7.659<0.001 1.18±0.44 1.16±0.52 0.207 0.418 1.27±0.34 1.23±0.25 0.674 0.251 103.92±8.05 101.38±7.93 1.589 0.058 85.17±8.31 96.31±6.79 7.365<0.001
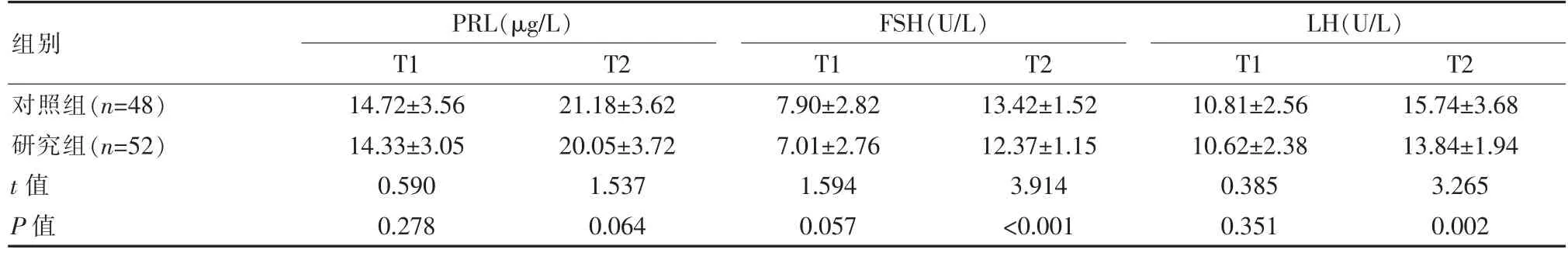
续表3
3 讨论
对于子宫肌瘤行全子宫+输卵管切除术的患者来说, 传统的经腹子宫肌瘤手术为开放手术, 创伤大,出血多,术后腹部瘢痕明显,盆腔广泛粘连的可能性较高, 手术过程中对机体以及卵巢周围组织造成的损伤, 切除输卵管影响卵巢血供等因素会对患者卵巢功能造成一定影响[6-7],如果术中处理不当则可能会导致患者术后卵巢内分泌功能受损或失调,进而对患者的生理状态、 生活质量等方面产生不利影响[8]。腹腔镜手术对患者造成的伤口小、并发症少、术后恢复快、住院时间短,有较好的临床优势,腹腔镜手术是目前妇科临床中应用较为广泛的一种技术[9-12]。在腹腔镜引导下对子宫肌瘤患者实施微创全子宫+输卵管切除手术能够较好地解决常规经腹手术所造成的不良影响, 该手术方式以腹壁穿孔替代传统腹壁切口,可避免切口脂肪液化及血管和神经损伤,可明显降低对腹腔脏器及周围组织的影响,患者盆腹腔感染率也可以得到有效控制[13-16]。
该次研究中,研究组手术时间(144.53±14.28)min长于对照组(P<0.05),术中出血量(84.27±25.41)mL、排气时间(20.62±2.96)h、下床时间(20.25±1.74)h、住院时间(7.31±1.25)d,均优于对照组(P<0.05);研究组并发症发生率8.33%低于对照组的11.52%,但差异无统计学意义(P>0.05)。 研究组T2 时刻P(1.01±0.35)mmol/mL、E2(96.31±6.79)pg/mL、FSH (12.37±1.15)U/L、LH(13.84±1.94)U/L 优于对照组(P<0.05)。朱京津[17]研究发现,采用腹腔镜治疗的B 组患者手术时间 (151.7±17.36)min 长于A 组, 术中出血量(88.23±21.45)mL、排气时间(22.32±2.56)h、下床时间(20.11±1.28)h、住院时间(7.79±1.42)d,优于B 组(P<0.05);A 组并发症发生率3.77%低 于B 组 的16.98%,B 组术后P(1.15±0.29)mmol/mL、E2(265.23±16.15)pom/L、FSH(20.15±1.21)U/L、LH(20.51±1.88)U/L 优于A 组(P<0.05)。 与该研究结果相近。
该研究结果显示: 采取腹腔镜手术的研究组患者虽然手术时间较常规经腹手术长, 但在术中出血量以及排气时间、下床、住院时间、术后并发症发生率等各项指标上均较对照组有所改善。 提示腹腔镜手术给患者造成的损伤相对较小, 患者术后恢复较快。各组患者组内对比,术前血清性激素水平与术后6 个月对比差异有统计学意义(P<0.05), 提示全子宫+输卵管切除术会对患者的血清性激素水平,即卵巢内分泌功能造成一定影响。 组间对比显示两组术前各项性激素水平差异无统计学意义 (P>0.05),术后6 个月血清性激素P、E2、FSH、LH 对比,研究组指标水平优于对照组(P<0.05),提示不同手术方法的选择对于患者血清性激素水平影响也有一定差异,其中腹腔镜手术造成的影响较小, 有利于患者术后恢复以及正常生活[18-20]。腹腔镜下患者血清性激素变化情况与朱京津[17]对腹腔镜全子宫切除术对患者术后性激素水平的影响的研究结果相符。
综上所述,腹腔镜全子宫+输卵管切除术相较于常规开腹手术对患者造成的手术损伤更少, 对血清性激素水平的影响更小, 有利于患者术后恢复和疾病预后。
