基于关键点控制原理的神经外科危重症病人预防漏尿方案优化实践
2022-05-27李艳,陈璐
李 艳,陈 璐
神经外科重症监护室意识障碍、肌力减退、尿失禁、建立人工气道、机械通气、癫痫发作、谵妄、镇痛镇静等病人多,病情危重且变化快,往往需要留置导尿管解决排尿问题[1-2]。研究显示,留置导尿管病人中漏尿的发生率为21%~30%[3-4]。一方面,漏尿导致导尿管无法有效承接尿液、记录尿量,影响病情的观察。另一方面,尿液长期浸泡刺激局部皮肤,诱发皮损皮炎和感染的发生[5-6],而且临床护理人员需要反复清理漏尿,更换床单和尿垫,增加了护理工作量。因此,如何解决神经外科危重症病人的漏尿问题迫在眉睫。尽管医护人员已认识漏尿的不利影响,但目前国内外针对漏尿的研究主要聚焦于漏尿影响因素的探索,相关的预防干预措施尚不多见,缺乏系统化的处理措施。关键点控制原理核心是对整个过程中的关键环节与质量标准的重点着重进行把控,从而达到控制全局的目的[7-9],目前主要应用于健康教育、经济管理、院校教学等领域,有效改善了病人的健康结局,提高了管理效率,提升了教学的质量,取得了良好效果[10-12]。本研究从留置导尿的关键点出发,优化设计预防漏尿方案,旨在减少漏尿的发生,为病人的舒适护理提供更多的依据。
1 对象与方法
1.1 研究对象 采用方便抽样法,选取某三级甲等综合性医院神经外科重症监护室的病人作为研究对象。纳入标准:①入住神经外科重症监护室、年龄≥18岁的病人;②因病情原因遵医嘱需要留置导尿管的病人;③病人或家属同意参加本研究。排除标准:①现已存在泌尿系统感染的病人;②因神经源性膀胱、脊髓系统疾病导致尿道括约肌松弛的病人;③既往进行过泌尿系统手术的病人;④有肾脏基础疾病病人。选取2021年1月—2021年6月收治的63例病人作为试验组;选取2020年7月—2020年12月收治的65例病人作为对照组。两组病人一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组病人一般资料比较
1.2 干预方法
1.2.1 对照组 按常规流程行留置导尿管操作。①消毒外阴后插管前将内层导尿包置于病人两腿间打开,戴上无菌手套,铺洞巾;注入20 mL生理盐水试充气囊,确保气囊无渗漏再抽出生理盐水;润滑导尿管前端至气囊后4~6 cm(男性病人至气囊后20~22 cm),置于一次性弯盘内;②消毒尿道口;③插尿管:一手暴露尿道口,一手持血管钳持尿管轻轻插入尿道4~6 cm(男性病人提起阴茎,与腹壁成60°插入20~22 cm),见尿后再插入2~3 cm,根据导尿管上注明的气囊容积向气囊内注入等量的无菌生理盐水,向外轻拉导尿管至遇阻力,连接尿袋;④定期更换尿管,如遇到阻塞等情况遵医嘱及时更换。
1.2.2 试验组
1.2.2.1 关键点一(留置导尿管前的全面评估与个性化准备) ①识别漏尿高危人群:在文献研究和专家咨询的基础上总结神经外科监护室病人漏尿的高危因素,包括年龄≥65岁、女性、谵妄、深度镇静、预计留置导尿管的时间≥8 d、呼吸机正压通气、使用甘露醇、呋塞米等脱水剂治疗[13-17]。当病人合并上述高危因素≥2个时将其纳入为漏尿的高危病人。②选择合适的导尿管进行留置导尿:非高危病人选择14~16Fr导尿管,高危病人选择18~20Fr导尿管。③留置导尿管前均匀扩张气囊:用15 mL的生理盐水预充导尿管水囊2次,使其均匀扩张,必要佩戴无菌手套进行调整气囊塑形。
1.2.2.2 关键点二(留置导尿管中精准测量置入深度、改良固定方法、预防气囊萎缩) ①测量标记导尿管的长度:一名护士协助,测量并标记导尿管刻度(女性6 cm处,男性22 cm处);②导尿管置入后向气囊内注入气囊容积等量的无菌生理盐水;③向外轻拉导尿管至遇阻力,停顿10~15 s连接尿袋;④固定尿管方法的改良:病人尿管固定处皮肤先贴敷一张3M透明贴膜,然后在贴膜上方进行再次固定,即将3M弹力胶布剪成“目”字形,用粗的棉线穿过“目”字的中央两横线的地方,将导尿管与集尿袋连接处的接头固定在“目”字的中央两横线的地方,打一个活结;女性病人将导尿管固定在大腿上段约1/3的内侧,导尿管沿腿下方固定于床下;男性病人将导尿管绕过耻骨联合,固定在左下或者右下腹部,将尿袋挂于床下;⑤预防气囊萎缩方法:每周回抽、测量气囊液体量,使气囊内液体保持在15 mL,防止因气囊内液体不足无法封闭尿道口导致漏尿的发生。
1.2.2.3 关键点三(留置导尿管后动态评估和处置) ①观察:每班观察尿色、量和性状,观察尿液引流是否通畅,是否存在混浊、是否有沉淀、絮状物,警惕因尿管堵塞或尿路感染导致漏尿的发生;②更换导尿管:无特殊情况,乳胶导尿管每隔14 d更换1次,硅胶导尿管每1个月更换1次;当病人出现漏尿时在排除引流不畅、膀胱痉挛、腹内压骤然增高、固定不牢固、气囊液体不足等因素的前提下,确定为导尿管过细导致的漏尿时更换大2号的导尿管。
1.3 评价指标
1.3.1 漏尿 病人安静状态时有尿液从病人的导尿管旁渗出或者流出,浸渍会阴部皮肤、床单或者床垫等情况[18],即评价为出现漏尿。收集入住神经外科重症监护室期间发生漏尿的病人例数。
1.3.2 会阴及骶尾部皮肤异常情况 会阴及骶尾部皮肤异常情况包括:局部皮肤潮湿完整,颜色发红或呈粉色或亮红色,边界不清;皮肤破损,有水疱、脱皮、渗血或渗液;触诊发现皮肤温度高,病人主诉有烧灼感、疼痛感[19]。收集入住神经外科重症监护室期间会阴及骶尾部皮肤异常的病人例数。
1.3.3 护士满意度 采用0~10数字评分法,由科室16名护士对优化方案实施前后漏尿处理的满意度进行打分。0分表示非常不满意,10分表示非常满意。总分0~10分,分数越高表示护士越满意。
1.4 资料收集方法 对2名神经外科普通病房的护士进行资料收集的培训,考核合格后由其负责数据资料的收集;收集的数据由2人分别单独进行录入校对,并由专门的人员进行数据分析。
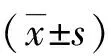
2 结果

表2 两组病人漏尿、会阴及骶尾部皮肤情况比较 单位:例
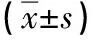
表3 优化方案实施前后护士满意度评分比较 单位:分
3 讨论
3.1 降低神经外科危重症病人留置导尿管漏尿发生的重要性和必要性 一方面,神经外科危重症病人留置导尿管漏尿影响尿量的观察,增加临床护理人员皮肤护理的工作量[20],因此建立预防留置导尿管漏尿的管理方案十分关键。另一方面,神经外科危重症病人漏尿原因错综复杂,主要与下列因素有关[21-22]:尿道松弛、留置导尿管过细、水囊塑形欠佳或注液量不足、导尿管固定不善,导致留置导尿管无法完全贴合尿道口;留置导尿管受压、扭曲、尿盐沉积、膀胱压力或者腹内压力增高,导致留置导尿管引流尿液不畅,尿液从留置导尿管周边溢出。综上所述,如何基于漏尿的原因,制订科学、合理、可行的导尿管留置关键环节管理方案是值得探讨的方向。
3.2 改良导尿管留置方案有利于减少神经外科危重症病人漏尿和皮肤完整性受损的发生,提高护士的满意度 本研究结果显示,改良导尿管留置方案有利于减少漏尿的发生,与杨建英等[3,23-24]研究结果一致,考虑主要与以下因素有关:①重视神经外科危重症病人漏尿高危因素,早期识别漏尿高风险病人,从而选择不同型号大小的留置导尿管,减少因导尿管过细诱发漏尿的发生;②留置导尿管前多次充盈、塑形留置导尿管的水囊,每周回抽、测量气囊液体量,避免因气囊漏气、液体不足、形状不规则无法紧密贴合导尿管和尿道口之间的缝隙导致漏尿的发生;③准确测量标记置入导尿管的刻度,置入后牵拉导尿管10~15 s,采用3M透明贴膜、弹力胶布、棉线三者联合的固定方法,防止因导尿管置入深度不够、气囊未准确、有力地卡顿在尿道口导致的漏尿;④重点关注留置导尿管期间尿量、尿色及性状,并定期更换导尿管,及时处理因沉淀、絮状物堵塞尿管、导尿管性能降低导致的漏尿。
皮肤长期或反复暴露于尿液中可导致皮肤红斑、水肿、浸渍、剥脱、破损、丘疹和水疱的形成[25]。本研究中试验组病人会阴及骶尾部皮肤异常情况发生率低于对照组(P<0.05)。主要因为改良导尿管留置方案减少了病人漏尿的发生,降低了尿液浸渍会阴及骶尾部皮肤机会,从而减少局部皮肤损害情况的发生。
随着病人漏尿和皮肤完整性受损的发生率降低,护士更换床单、清洗会阴部、花费于皮肤护理的时间减少,有助于减少护士工作量,在一定程度上有助于提高护士的满意度。
4 小结
加强神经外科危重症病人漏尿的管理,对病人的病情观察、减少临床工作量具有重要意义。改良导尿管留置方案在减少漏尿的发生、降低皮肤完整性受损方面优于常规护理。但本研究存在一定的不足:受研究时间和收治病人等因素的影响,本研究样本量较小、观察时间较短,后期可开展大样本量、长时间的随访来探讨改良导尿管留置方案的效果。
