窄带成像内镜在无典型临床症状血清爱泼斯坦-巴尔病毒阳性者鼻咽部活组织检查中的应用研究〔1〕
2022-05-16高天生李岳桓黎骋
高天生,李岳桓,黎骋
(梧州市红十字会医院,广西 梧州 543002)
血清爱泼斯坦-巴尔病毒(EBV)抗体滴度是一种辅助诊断鼻咽癌的常用指标。临床上常常可以看到不少无典型症状但EBV血清学检查阳性的患者就诊[1]。鼻咽部由于位置隐蔽,解剖结构比较特殊,因此鼻咽癌的发生缺乏特异性的临床表现,大多数的鼻咽癌患者就诊时已经是中晚期,严重影响患者的生存质量和预后[2]。目前临床上对于鼻咽癌诊断的金标准是病理组织学检查。窄带成像内镜(NBI)是一种新型的内镜显像技术,其检查机制是采用特殊的光学显色效应观察黏膜表面及其上面的微血管形态学改变,从而及时发现异常病变[3],及时检出浅表的或者微小恶性病变。本研究旨在探讨窄带成像内镜在无典型临床症状EBV阳性者鼻咽部活组织检查中的临床价值,报告如下。
1 资料与方法
1.1 一般资料
选取2017年6月—2020年6月进行检查的无典型临床症状血清EBV阳性患者150 例为研究对象。其中男112 例,女38 例,年龄(54.2±10.4) 岁。
1.2 纳入及排除标准
纳入标准:无典型临床症状者,即来诊者首诊时的主诉无颈部肿块被触及,无面部麻木、头痛、鼻塞流涕、复视、耳鸣、耳堵塞感等典型症状;首诊检查EBV血清学滴度为阳性,且EBV血清学检查中壳抗原免疫球蛋白A(VCA-IgA)≥1∶40,早期抗原免疫球蛋白A(EA-IgA)≥1∶10。排除标准:患者为易过敏体质或对利多卡因不耐受;认识功能障碍,无法理解相关诊断意义,无法给予积极配合,或非自愿参与研究者;无法忍受内镜检查过程,中断检查者;合并严重心血管系统疾病、出血性疾病或呼吸系统疾病;患者出现鼻咽癌典型临床症状。
1.3 检查方法
对患者进行鼻咽部检查前,采用利多卡因棉片置入鼻腔中,浓度为2%,置入时间为2~3 min,起到促进鼻腔黏膜收缩及麻醉的作用。检查过程中,让患者保持仰卧位,先在电子鼻咽喉镜上涂抹2%的利多卡因凝胶使其表面润滑,再将其置入到鼻腔内,先在普通白光下观察双侧的鼻咽及其侧壁、咽鼓管、咽隐窝、鼻咽顶和后壁等情况,再转换到窄带成像内镜下观察(见图1-图4)。
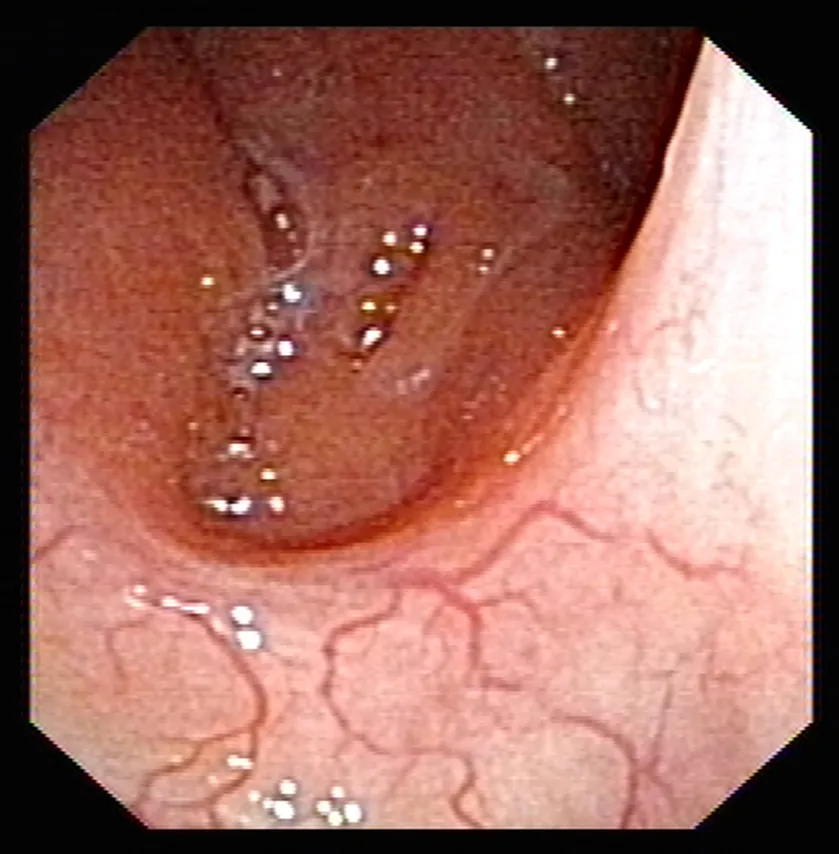
图1 后鼻孔缘白光模式电子鼻咽镜检查
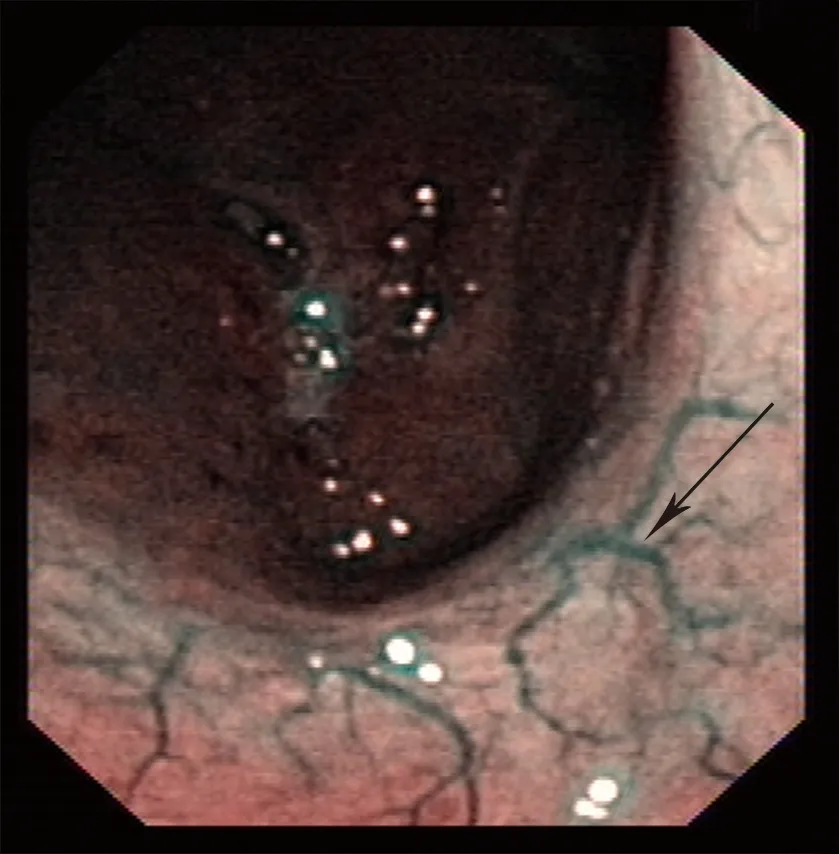
图2 后鼻孔缘窄带成像内镜检查
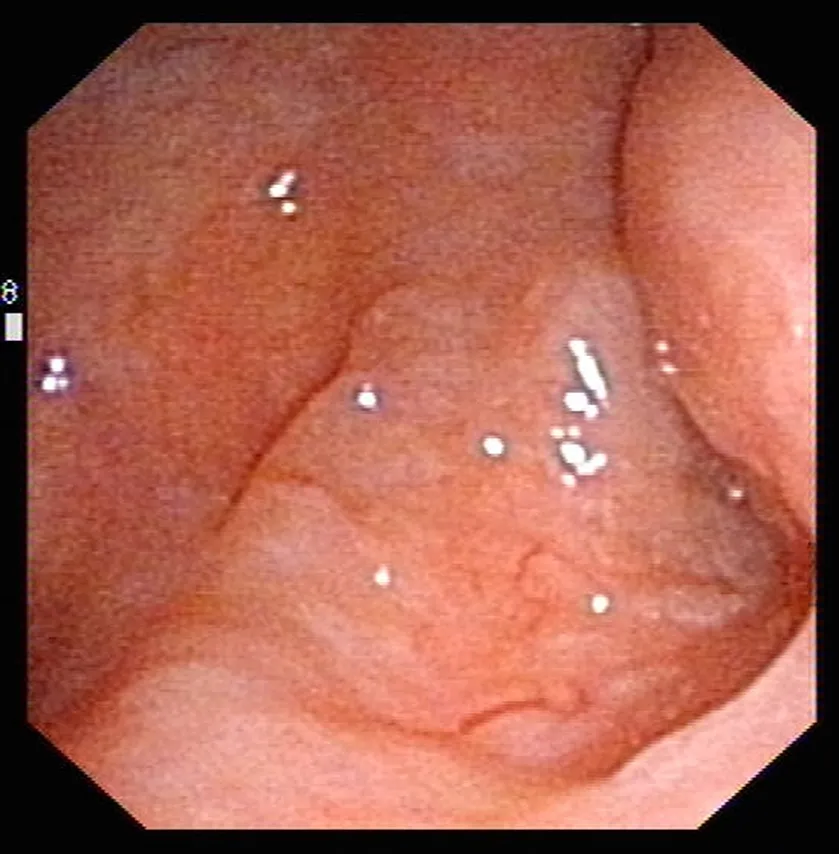
图3 鼻咽右顶后壁白光模式电子鼻咽镜检查
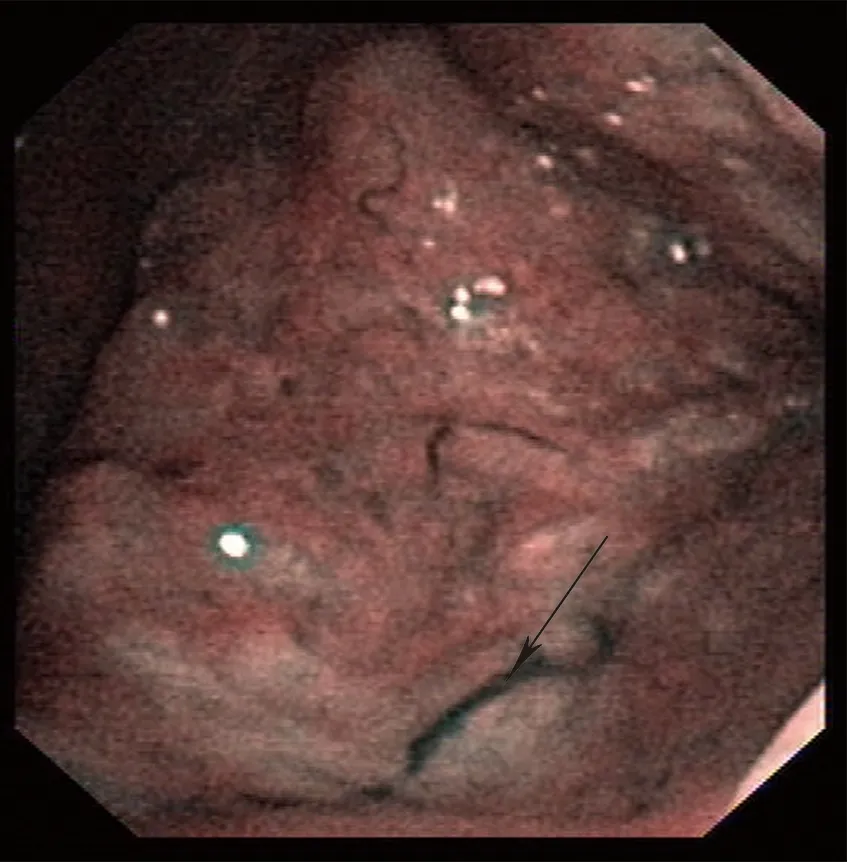
图4 鼻咽右顶后壁窄带成像内镜检查
分别对上述两种条件下观察到的病变进行图片采集、病理结果预测和活组织检查,将标本在甲醛溶液中固定后送病理科检查。静脉取血,分离血清,4~8 ℃保存,采取华美生物工程公司经销的试剂盒检测血清EBV。
1.4 观察指标
病理检查结果为金标准。比较NBI活组织检查和普通白光检查的阳/阴性预测值、诊断符合率、灵敏度以及特异度。
1.5 统计学方法
采用SPSS26.0软件包对数据进行统计学分析。通过χ2检验完成样本率对比,P<0.05为差异有统计学意义。
2 结 果
2.1 不同内镜检查结果和病理诊断检查结果比较
150 例入选患者中,病理组织学检查诊断为恶性病变31 例,非恶性病变119 例。普通白光内镜诊断恶性病变33 例,非恶性病变117 例,假阳性8 例,假阴性6 例。NBI内镜诊断恶性病变32 例,非恶性病变118 例,假阳性2 例,假阴性1 例(见表1)。
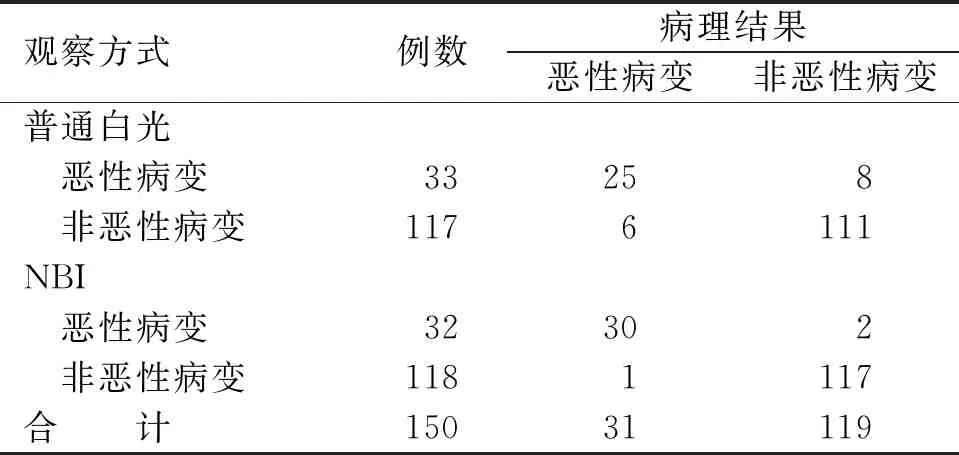
表1 不同内镜检查结果与病理诊断结果的比较 单位:例
2.2 不同内镜检查结果比较
NBI内镜对无典型临床症状血清EBV阳性者的诊断符合率为98.00%(147/150),高于普通白光的90.67%(136/150),差异有统计学意义(P<0.05)。NBI内镜对无典型临床症状血清EBV阳性者的诊断灵敏度为96.77%(30/31),高于普通白光的80.64%(25/31),差异有统计学意义(P<0.05)。NBI内镜对无典型临床症状血清EBV阳性者的阳性预测值为93.75%(30/32),高于普通白光的75.76%(25/33),差异有统计学意义(P<0.05)(见表2)。
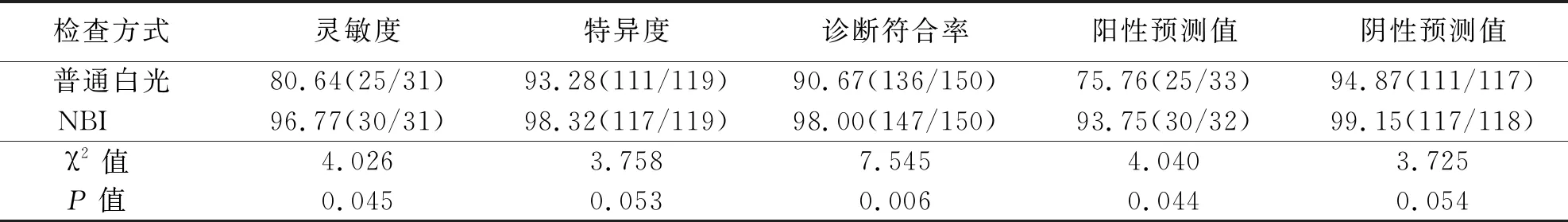
表2 普通白光内镜和NBI内镜诊断结果比较 单位:%
3 讨 论
影像学以及内镜检查的联合应用是目前临床确定鼻咽部位病变位置的主要方式,前者包含高分辨率的CT和MRI等方法,能够反映出淋巴转移、肿瘤侵犯的部位以及浸润的深度等情况,而对于黏膜表面出现的形态学改变则需要靠鼻咽喉镜等内镜检查,检查重点是早期发现有无癌变存在,进而给予早期的治疗干预,从而提高患者的生存质量和生存率,所以提高早期诊断疾病的检出率和诊断准确性是非常关键的[4-5]。
随着近年来内镜成像诊断技术的逐渐完善,窄带成像技术开始逐渐地应用于临床,其具有无创、操作简便等优点[6]。NBI以蓝、绿光的窄带光谱为主,容易被黏膜血管中血红蛋白吸收,使黏膜表层的微细血管结构和形态显示出来。通过强调不同层次的血管形态,增强黏膜的对比度,对病灶与周围正常组织黏膜和黏膜表面的血管形态进行比较,能够非常敏锐地发现黏膜表层血管的细微变化,将常规白光内镜检查无法观察到的病灶找出[7]。NBI还利用了图像的清晰度和反射光有关的成像原理,可以更清晰地观察黏膜上下的血管,从而能够非常敏锐地发现黏膜表面血管的细微变化,发现常规白光内镜检查无法观察到的病灶。研究发现,常规的白光内镜检查主要是采用了与肉眼可见光相似的波长,凭借肉眼观察到的病灶情况判断有无肿瘤的生长,NBI则弥补了常规诊断的不足,能够及时发现早期癌变[8]。
在本研究中,NBI内镜对于无典型临床症状血清EBV阳性者的诊断符合率和灵敏度高于普通白光检查,差异均有统计学意义(P<0.05),这是因为采用普通白光检查方法检查鼻咽部主要是结合检查医师的既往工作经验,根据有无明显隆起的肿物、黏膜表面的粗糙情况以及颜色变化、周围淋巴组织的形态等病变来观察并摄取图像。如果采用NBI内镜进行观察,可以结合观察到的黏膜表面血管形态发现病灶组织,如血管呈扭曲线条状或者细树枝状等,可以明确病灶组织的具体位置和性质,使活组织检查的结果更为准确。本研究中有2个病灶被NBI误判为恶性,后经病理组织学检查诊断为炎性反应,还有1 例恶性病例被NBI漏诊,经病理组织学检查诊断为鼻咽癌,该病例未能检出是因为坏死组织覆盖了浅表病灶黏膜表面的微血管,从而对NBI内镜下观察黏膜表面的毛细血管造成影响。
综上所述,与普通白光检查相比,NBI内镜在无典型临床症状血清EBV阳性者鼻咽部活组织检查中,具有更高的诊断符合率和灵敏度,有望成为一种无典型临床症状血清EBV阳性者鼻咽部活组织检查的重要手段。
