心力衰竭合并2型糖尿病患者因心力衰竭再住院的影响因素研究
2022-05-11罗奇王丽
罗奇,王丽
心力衰竭(heart failure,HF)是一组复杂的预后不良的临床综合征,主要表现为呼吸困难、疲乏和液体潴留等症状。2型糖尿病(type 2 diabetes mellitus,T2DM)是HF的常见并发症,24.0%~45.3%的HF患者合并T2DM[1]。中国HF研究中心注册的数据显示,我国住院HF患者中约29.2%合并T2DM[2]。与未合并T2DM的HF患者相比,HF合并T2DM患者发生全因死亡、心血管疾病死亡及临床症状恶化再住院的风险明显增高[3]。在临床实践中,部分HF合并T2DM患者治疗后会因病情反复再次入院,其预后差于未合并T2DM的HF患者,且频繁再住院为社会及患者家庭带来了巨大的经济负担。因此,早期识别HF合并T2DM患者再住院的影响因素,对临床诊疗具有重要意义。本研究旨在分析HF合并T2DM患者因HF再住院的影响因素,以期为临床诊疗提供参考。
1 对象与方法
1.1 研究对象 选取2019年4月至2020年12月石河子大学医学院第一附属医院心内科收治的341例HF合并T2DM患者。纳入标准:(1)符合《中国心力衰竭诊断和治疗指南2018》[4]中HF的诊断标准;(2)符合《中国2型糖尿病防治指南(2017年版)》[5]中T2DM的诊断标准;(3)对本研究知情同意。排除标准:(1)合并恶性肿瘤者;(2)合并重症感染、严重肝肾疾病、严重血液系统疾病及自身免疫性疾病者;(3)合并急性脑血管疾病者;(4)合并糖尿病酮症酸中毒、糖尿病高渗性昏迷者。对于多次住院的患者选第一次住院记录。患者出院后第3、6、12个月对其进行电话随访。随访终点为因HF再住院,随访过程中因HF死亡视为再住院。按照12个月内是否因HF再住院将入组患者分为再住院组(n=105)和对照组(n=236)。本研究经过石河子大学医学院第一附属医院医学伦理委员会审核批准(审批号:KJ2019-150-01)。
1.2 研究方法 收集患者的临床资料,包括一般资料、合并基础疾病情况、实验室检查指标、药物使用情况及心功能指标。(1)一般资料:性别、年龄、BMI、入院时收缩压(systolic blood pressure,SBP)、吸烟史、饮酒史。(2)合并基础疾病情况:冠心病、心房颤动、高血压、瓣膜病、肾功能不全、脑血管病。(3)实验室检查指标:白蛋白、空腹血糖(fasting blood glucose,FBG)、糖化血红蛋白(glycosylated hemoglobin,HbA1c)、血钠、血尿素氮(blood urea nitrogen,BUN)、肌酐(creatinine,Cr)、估算肾小球滤过率(estimated glomerular filtration rate,eGFR)。(4)药物使用情况:血管紧张素受体脑啡肽酶抑制剂(angiotensin receptorneprilysin inhibitor,ARNI)/血管紧张素转换酶抑制剂(angiotensin converting enzyme inhibitors,ACEI)/血管紧张素受体抑制剂(angiotensin receptor blockers,ARB)、钙通道阻滞剂(calcium channel blocker,CCB)、利尿剂、β-受体阻滞剂、抗血小板药物、他汀类药物、胰岛素、双胍类药物、α糖苷酶抑制剂、钠-葡萄糖协同转运蛋白2(sodium-glucose transporter 2,SGLT2)抑制剂、胰高血糖素样肽受体1(glucagon-like peptide-1,GLP1)激动剂、二肽基肽酶4(dipeptidyl peptidase-4,DPP-4)抑制剂。(5)心功能指标:N末端脑钠肽前体(N-terminal pro-brain natriuretic peptide,NT-proBNP)、左心室射血分数(left ventricular ejection fraction,LVEF)、左心室舒张末期内径(left ventricular end-diastolic dimension,LVEDD)及左心室后壁厚度(left ventricular posterior wall,LVPW)。
1.3 统计学方法 采用SPSS 25.0统计学软件进行数据分析。服从正态分布的计量资料以(±s)表示,组间比较采用两独立样本t检验;不服从正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验;计数资料以相对数表示,组间比较采用χ2检验;采用单因素及多因素Logistic回归分析探讨HF合并T2DM患者因HF再住院的影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1 再住院组与对照组一般资料、合并基础疾病情况、实验室检查指标比较 341例HF合并T2DM患者随访12个月内再住院105例,再住院率为30.8%。两组性别、年龄、BMI、入院时SBP和有吸烟史、有饮酒史、合并冠心病、合并心房颤动、合并高血压、合并瓣膜病、合并肾功能不全、合并脑血管病者占比及FBG、HbA1c、BUN、Cr、eGFR比较,差异无统计学意义(P>0.05);再住院组白蛋白、血钠低于对照组,差异有统计学意义(P<0.05),见表1。
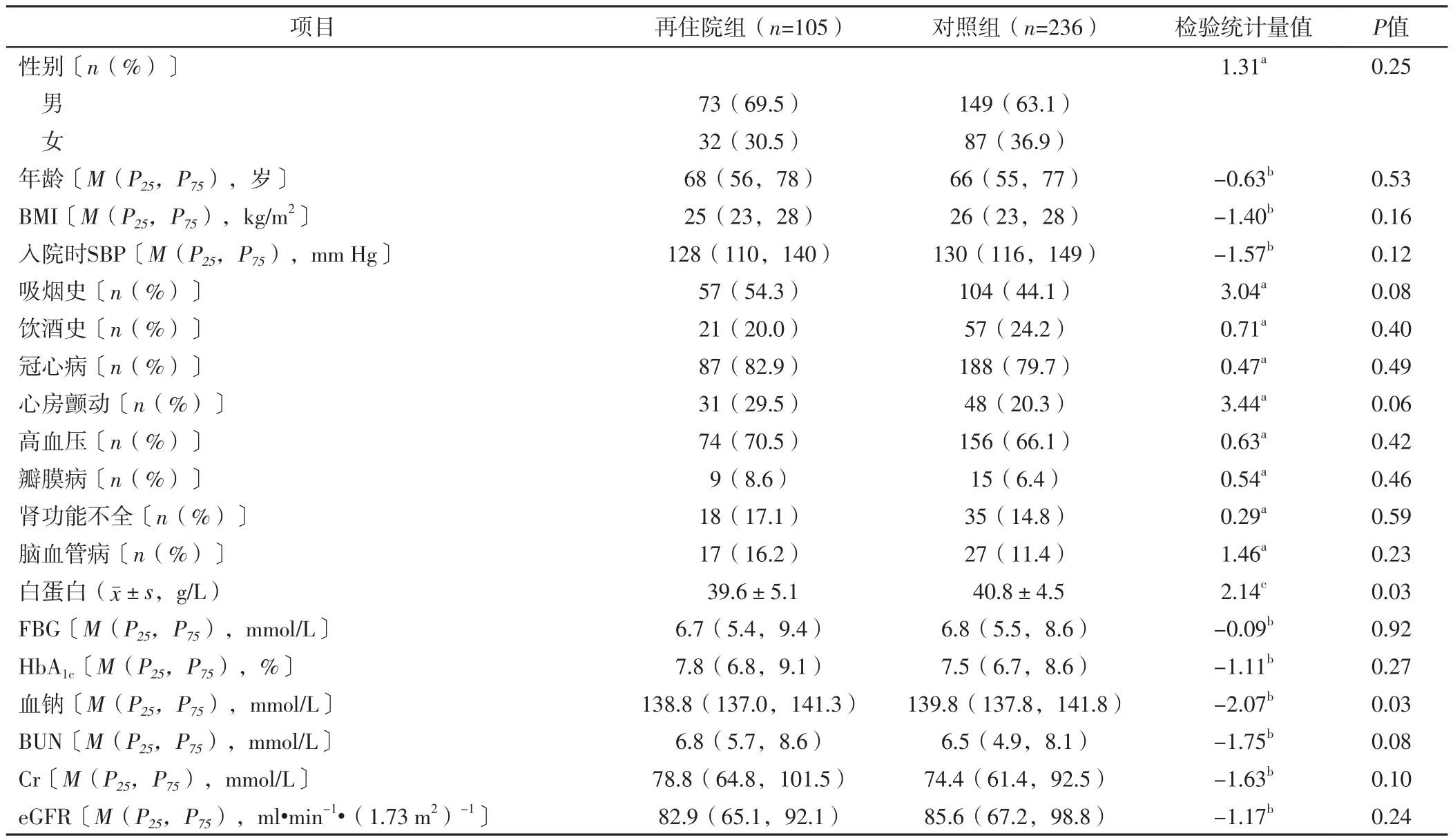
表1 再住院组与对照组一般资料、合并基础疾病情况、实验室检查指标比较Table 1 Comparison of general data, combined underlying diseases and laboratory test indexes between rehospitalization group and control group
2.2 再住院组与对照组药物使用情况比较 两组ARNI/ACEI/ARB、CCB、β-受体阻滞剂、抗血小板药物、他汀类药物、胰岛素、双胍类药物、α糖苷酶抑制剂、GLP1激动剂、DPP-4抑制剂使用率比较,差异无统计学意义(P>0.05);再住院组利尿剂使用率高于对照组,SGLT2抑制剂使用率低于对照组,差异有统计学意义(P<0.05),见表2。
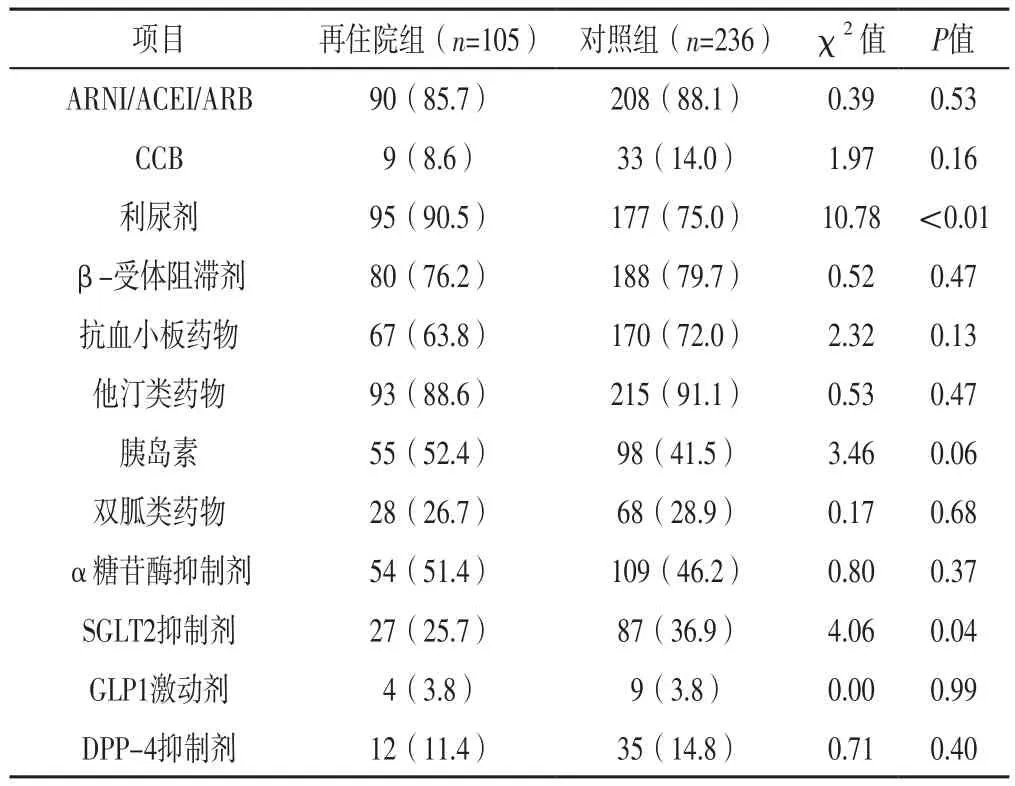
表2 再住院组与对照组药物使用情况比较〔n(%)〕Table 2 Comparison of medication use between rehospitalization group and control group
2.3 再住院组与对照组心功能指标比较 两组LVEF、LVPW比较,差异无统计学意义(P>0.05);再住院组NT-proBNP高于对照组,LVEDD大于对照组,差异有统计学意义(P<0.05),见表3。
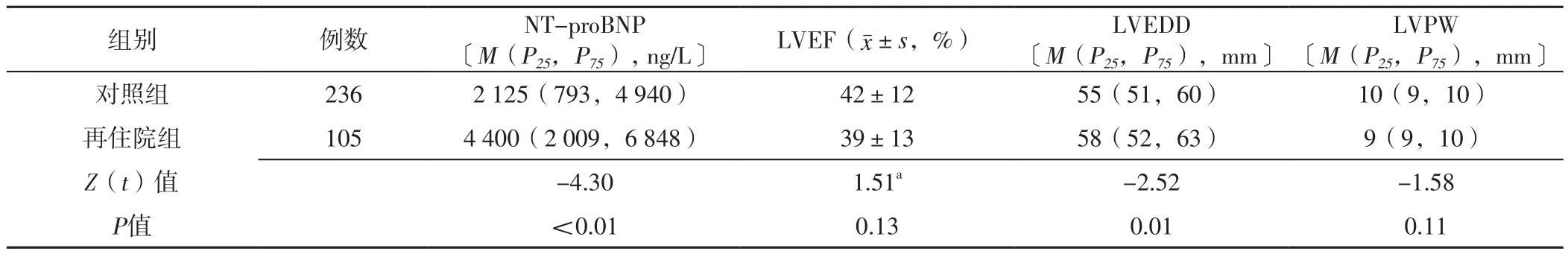
表3 再住院组与对照组心功能指标比较Table 3 Comparison of cardiac function indexes between rehospitalization group and control group
2.4 HF合并T2DM患者因HF再住院影响因素的多因素Logistic回归分析 将上述结果中P<0.1的指标作为自变量(因吸烟史与心房颤动及LVEDD具有相关性,故将其排除),将患者是否因HF再住院作为因变量(赋值:再住院=1,未再住院=0),进行单因素Logistic回归分析,结果显示,白蛋白、利尿剂、SGLT2抑制剂、LVEDD可能是HF合并T2DM患者因HF再住院的独立影响因素(P<0.05),见表4;因BUN的P>0.1、NT-proBNP的OR值为1.00,将其排除,故最终将心房颤动、白蛋白、血钠、利尿剂、胰岛素、SGLT2抑制剂、LVEDD及可能对因HF再住院有影响的FBG作为自变量,进行多因素Logistic回归分析,结果显示,合并心房颤动、LVEDD增大是HF合并T2DM患者因HF再住院的危险因素,使用SGLT2抑制剂是HF合并T2DM患者因HF再住院的保护因素(P<0.05),见表5。
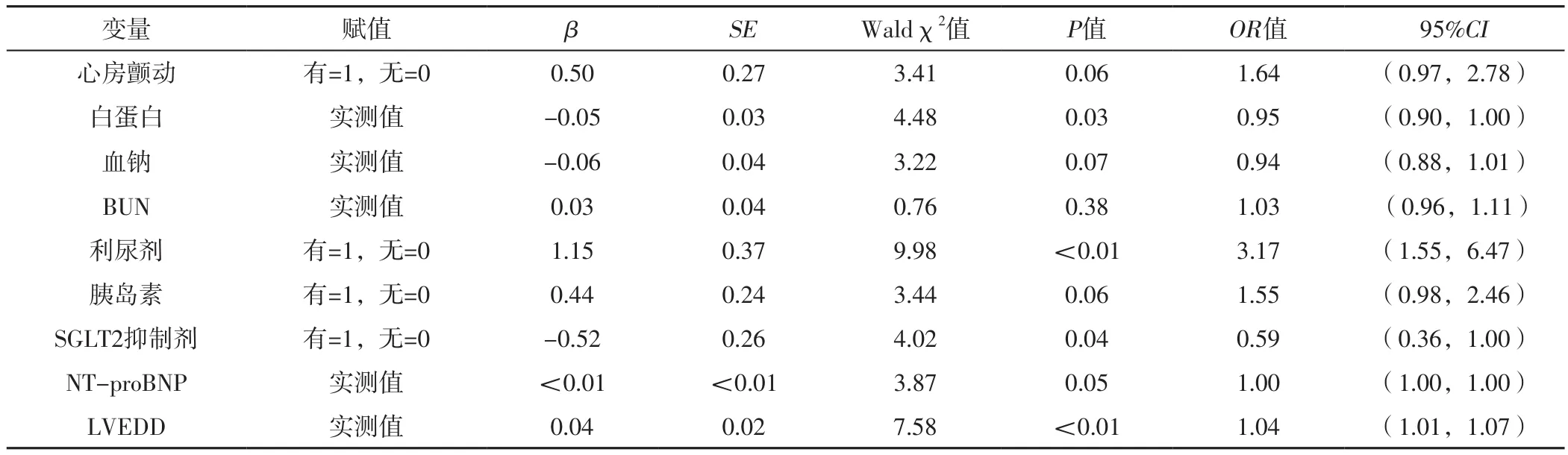
表4 HF合并T2DM患者因HF再住院影响因素的单因素Logistic回归分析Table 4 Univariate Logistic regression analysis of influencing factors of rehospitalization due to HF in patients with HF and T2DM
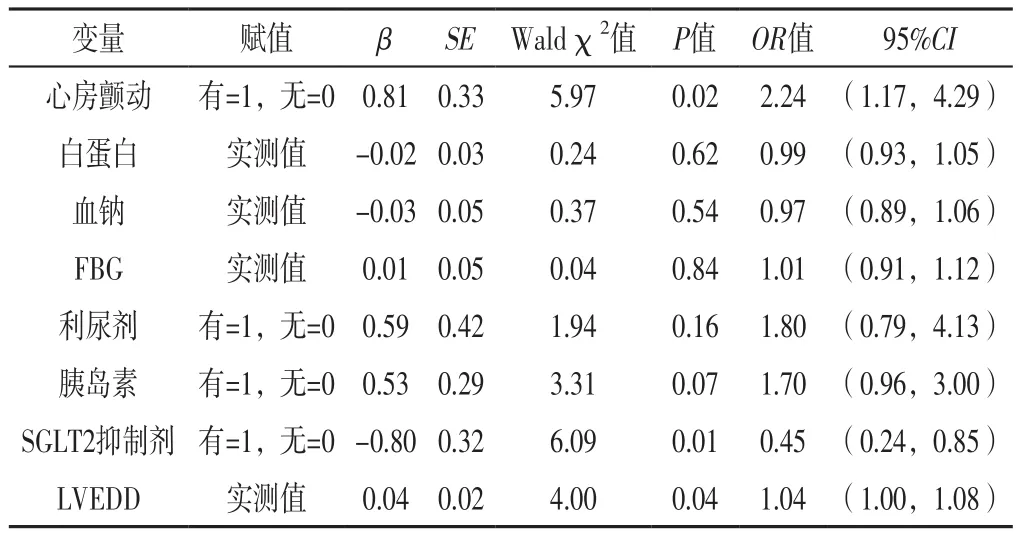
表5 HF合并T2DM患者因HF再住院影响因素的多因素Logistic回归分析Table 5 Multivariate Logistic regression analysis of influencing factors of rehospitalization due to HF in patients with HF and T2DM
3 讨论
T2DM患者最常见的心血管并发症是HF、外周动脉疾病和冠心病,T2DM患者死于心血管疾病的风险是正常人群的2~6倍[6]。近年来,我国糖尿病及HF患者数量逐年增加[7]。HF合并T2DM患者重复住院率及死亡率高[8],因此早期预测HF合并T2DM患者因HF再住院的影响因素对减少其再住院率具有重要意义。
本研究结果显示,合并心房颤动是HF合并T2DM患者因HF再住院的危险因素。心房颤动与HF关系密切,互相影响。HF常与心房颤动并存,HF可增加心房颤动的患病率和发病率,而心房颤动可恶化HF患者的预后[9-10]。心房颤动与糖尿病之间亦互有影响,一项系统综述表明,糖尿病是心房颤动的主要危险因素之一,与非糖尿病患者相比,糖尿病患者发生心房颤动的风险升高34%[11]。另一项研究表明,T2DM增加了心房颤动患者发生HF的风险以及心血管死亡风险,尤其是接受胰岛素治疗时[12]。本研究结果与以上研究结果相似,提示对于HF合并T2DM患者应积极筛查是否合并房颤,对于合并心房颤动患者,可予以药物或介入手术治疗以降低再住院率。
本研究结果显示,使用SGLT2抑制剂是HF合并T2DM患者因HF再住院的保护因素。研究显示,SGLT2抑制剂能够降低T2DM患者心血管事件发生率和HF住院频率[13]。MCMURRAY等[14]、PACKER等[15]研究证明了SGLT2抑制剂能够改善射血分数降低的HF患者的长期预后、临床症状及心功能。EMPERORPreserved研究表明,SGLT2抑制剂中的恩格列净降低了射血分数保留的HF患者因HF再住院及心血管死亡的发生率[16]。《2021年ESC急慢性心力衰竭诊治指南》[17]推荐射血分数降低的HF患者无论是否合并糖尿病,若无明确禁忌证均应使用SGLT2抑制剂以降低其心血管死亡风险及HF恶化风险。多项临床试验为SGLT2抑制剂在HF中的使用提供了强有力的证据支持[18],但SGLT2抑制剂降低HF风险的具体机制尚未完全明确。SGLT2是肾脏中的主要葡萄糖转运蛋白,其在近端小管上段大量表达[19-20],从肾小管管腔中将葡萄糖转运到肾小管上皮细胞,约90%的葡萄糖被其从原尿中重吸收[21]。有研究提出SGLT2抑制剂独立于降糖之外的心脏保护作用可能是通过抑制血管炎症、减少氧化应激、减轻内皮细胞功能障碍、减少泡沫细胞形成及抗血小板等抗动脉粥样硬化机制实现的[22-23]。恩格列净是研究最深入的SGLT2抑制剂。有研究证明,恩格列净可通过增强心肌能量代谢改善左心室重构,进而影响心功能[24-25]。本研究结果显示,HF合并T2DM患者SGLT2抑制剂的使用率仅为33.4%(114/341)。在临床实践中,对于符合SGLT2抑制剂适应证的患者应积极使用SGLT2抑制剂以降低HF合并T2DM患者因HF再住院率。
本研究结果显示,LVEDD增大是HF合并T2DM患者因HF再住院的危险因素。LVEDD是反映左心室重构状况的指标。HF与心室重构密切相关,糖尿病亦是导致心室重构的关键因素。研究发现,糖尿病所致心肌结构改变可以分为4个阶段,从Ⅰ期(心肌舒张功能受损但LVEF正常)进展到Ⅳ期(明显缺血和梗死引起HF),期间患者心肌收缩功能逐渐下降,并向心肌纤维化进展[26]。提示对于HF合并T2DM患者应积极予以规范化的抗心力衰竭药物治疗以改善或逆转患者心室重构情况,进而降低患者再住院率。
综上所述,合并心房颤动、LVEDD增大是HF合并T2DM患者因HF再住院的危险因素,而使用SGLT2抑制剂是其保护因素。在临床实践中,对于HF合并T2DM患者,经评估后可使用SGLT2抑制剂者应积极使用SGLT2抑制剂,对于合并心房颤动患者积极治疗心房颤动,并给予逆转心室重构药物以改善患者长期预后、减少患者再住院情况。本研究采用真实世界数据探讨了HF合并T2DM患者因HF再住院的影响因素,并进一步证明了SGLT2抑制剂对HF合并T2DM患者短期预后的保护作用。但本研究为单中心、小样本量的前瞻性研究,结论可能存在选择偏倚,今后可通过联合多中心、扩大样本量的研究进一步验证本研究结论。
作者贡献:罗奇、王丽进行文章的构思与设计;王丽进行研究的实施与可行性分析,负责文章的质量控制及审校,对文章整体负责、监督管理;罗奇进行资料收集与整理、论文撰写、统计学处理、论文修订。
本文无利益冲突。
