甲泼尼龙对大鼠急性肺损伤的保护作用和分子机制研究
2022-05-07黄方舟黄佩琦长沙市第四医院急诊急救中心湖南长沙410006
黄方舟,黄 艳,冯 习,黄佩琦 (长沙市第四医院急诊急救中心,湖南 长沙 410006)
急性肺损伤(acute lung injury,ALI)是由各种直接或间接损伤因素导致的临床综合征,特征为肺水肿、炎症反应和表面活性物质功能障碍,严重时还会出现急性呼吸窘迫综合征和低氧血症等[1-2]。因此,探索新的ALI治疗方法和治疗靶点非常有必要。
造成肺损伤的主要原因是机体炎症反应和氧化应激失衡。炎症反应涉及炎症细胞的活化和炎症细胞因子的释放,会引起肺损伤和进一步的急性低氧性呼吸功能不全或呼吸衰竭[3]。当机体受到不利刺激时,氧化和抗氧化过程会变得不平衡,导致过氧化产物,包括活性氧(reactive oxygen species,ROS)和丙二醛(malondialdehyde,MDA)积累,从而导致细胞死亡[4]。此外,过氧化产物的积累也与炎症反应的激活有关。ROS可通过核因子-κB(nuclear factor-κB,NF-κB)途径和染色质重塑调节促炎因子的表达。据报道,抑制炎症反应和氧化应激可有效减轻脂多糖(lipopolysaccharide,LPS)诱导的ALI[5]。这种抑制作用是通过阻断Toll样受体4(Toll-like receptor 4,TLR4)/NF-κB途径和核因子E2相关因子2(nuclear factor E2-related factor 2,Nrf2)/血红素加氧酶1(heme oxygenase 1,HO-1)途径实现的[6]。因此,炎症反应和氧化应激可能是ALI的治疗靶标。甲泼尼龙是一种人工合成的糖皮质激素,具有较强的抗炎活性,对多种疾病(如内分泌失调、风湿性疾病、胶原性病、皮肤疾病、过敏反应等)具有治疗作用。糖皮质激素治疗呼吸道疾病的应用价值已得到临床证实,甲泼尼龙也被广泛应用于呼吸道疾病的治疗[7-9]。甲泼尼龙作为一种免疫抑制剂在减少COVID-19患者的呼吸道炎症方面效果理想[10];静脉注射甲泼尼龙可迅速改善非感染性葡萄膜炎;甲泼尼龙可减轻围产期中风缺氧缺血模型大鼠持续的缺血后炎症反应,对L-精氨酸诱导的急性胰腺炎具有抗炎和抗氧化作用[11];甲泼尼龙琥珀酸钠可减少颅内出血模型小鼠的血脑屏障破坏和炎症;甲泼尼龙在肺组织中具有很强的渗透性,可用于治疗慢性阻塞性肺病,起效迅速且抗炎作用显著。另外,静脉滴注甲泼尼龙还可以促进药物对全身的作用,减少机体的炎症反应,对缓解患者症状效果较好。但目前甲泼尼龙治疗呼吸道疾病的作用机制尚不明确,因此,本研究通过探讨甲泼尼龙对ALI的作用和相关分子机制,旨在为其临床应用提供一定的理论基础。
1 材料与方法
1.1 试剂
LPS(阿拉丁,上海),甲泼尼龙(批号:100828-201603,常州四药制药有限公司),地塞米松(批号:101116-202002,成都天台山制药有限公司),肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、白介素-1β(interleukin-1β,IL-1β)和白介素-6(interleukin-6,IL-6)试剂盒(博士德生物工程有限公司,武汉),MDA、过氧化物酶(myeloperoxidase,MPO)和超氧化物歧化酶(superoxide dismutase,SOD)试剂盒(碧云天,上海),高迁移率族蛋白β1(chigh mobility group protein 1,HMGB1)、TLR4和TLR5抗体(Proteintech中国分公司,武汉),Myd88、p65、p-P65、IκBα、p-IκBα一抗(Cincinnati,USA),anti-GAPDH(Santa Cruz,USA)。
1.2 动物
48只SPF级雄性SD大鼠(湖南省实验动物中心,SCXK湘2016-0001),体质量250~300 g,动物自由摄食饮水,饲养于温度22~25 ℃和黑暗12 h/白天12 h的环境下,本研究通过我院伦理委员会批准。
1.3 ALI造模与分组
48只SD大鼠随机分为对照组、模型组(ALI)、低剂量(甲泼尼龙0.4 mg/kg)组、中剂量(甲泼尼龙4 mg/kg)组、高剂量(甲泼尼龙40 mg/kg)组和阳性药(地塞米松2 mg/kg)组,每组8只。参考文献[12-13],给予LPS(2 mg/kg)前1 h,对照组和模型组腹腔注射生理盐水,甲泼尼龙组和阳性药组腹腔注射相应剂量的甲泼尼龙或地塞米松,然后LPS刺激12 h,处死大鼠。
1.4 苏木精—伊红(HE)染色
收集肺组织样本,用10%甲醛固定24 h,然后石蜡包埋,并切片(5 μm)。根据说明书用苏木精和伊红染色,显微镜下观察肺组织病理变化。参考文献[14]进行肺损伤评分,肺泡充血、肺泡壁增厚和水肿、肺泡细胞浸润等3个指标按照无、轻度、中度、严重4个等级分为0、1、2、3分,最高分别为3分,总分为9分。
1.5 肺湿干重比值(wet/dry weight ratio,W/D)
解剖分离新鲜的大鼠肺组织,测量肺组织的湿重;然后将肺组织置于70 ℃的烤箱中24 h,去除所有水分,测量干重,计算肺组织的W/D。
1.6 酶联免疫吸附法(enzyme linked immunosorbent assay,ELISA)
使用ELISA试剂盒根据说明书检测肺灌洗液中TNF-α、IL-1β和IL-6的含量。
1.7 肺组织中MDA、MPO和SOD含量
将肺组织匀浆并离心,使用放射免疫沉淀裂解缓冲液裂解细胞,然后将裂解物离心以获得上清液。采用BCA蛋白定量试剂盒检测蛋白浓度,然后用生理盐水稀释至1 mg/mL。随后,根据说明书使用MDA、MPO和SOD试剂盒测定含量。
1.8 Western blot
提取肺组织总蛋白,使用BCA蛋白定量试剂盒检测蛋白浓度。通过10% SDS-PAGE分离等量(20 μg)的蛋白质,转移到聚偏二氟乙烯膜上,将蛋白与一抗(HMGB1、TLR4、TLR5、Myd88、p65、p-p65、IκBα、p-IκBα、GAPDH,按1∶1 000稀释)在4 ℃下孵育过夜。随后,将膜与HRP标记的羊抗兔抗体或羊抗鼠二抗(1∶5 000)在室温下孵育2 h。用化学发光试剂显色,并通过Gel-Pro-Analyzer软件分析光密度值。将GAPDH作为内参,以标准化目标蛋白表达水平。
1.9 统计学分析
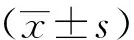
2 结果
2.1 甲泼尼龙对ALI大鼠肺损伤和W/D的影响
组织病理学结果显示,与对照组比较,模型组出现肺泡出血和肺泡隔水肿,中性粒细胞大量浸润到肺泡内间隔和肺泡间隙;低剂量组也出现了上述变化;但与模型组比较,中剂量组、高剂量组及阳性药组上述炎症变化显著减弱(图1a)。肺损伤评分和W/D结果显示,与对照组比较,模型组大鼠肺损伤评分和W/D增加(P<0.001),但中剂量组、高剂量组及阳性药组肺损伤评分和W/D较模型组均减少(P<0.01),见图1b、c。

a:HE染色结果;b:肺损伤评分;c:肺组织W/D ###:与对照组比较,P<0.001;***:与模型组比较,P<0.001
2.2 甲泼尼龙对ALI大鼠肺灌洗液中炎症因子的影响
与对照组比较,模型组大鼠肺灌洗液中炎症因子TNF-α、IL-6和IL-1β的含量显著增加(P<0.001);与模型组比较,低剂量组、中剂量组和高剂量组及阳性药组大鼠肺灌洗液中炎症因子TNF-α、IL-6和IL-1β含量显著降低(P<0.01),但阳性药组与高剂量组比较差异无统计学意义(P>0.05),见图2。
a:TNF-α含量;b:IL-6含量;c:IL-1β含量 ###:与对照组比较,P<0.001;**:与模型组比较,P<0.01;***:与模型组比较,P<0.001
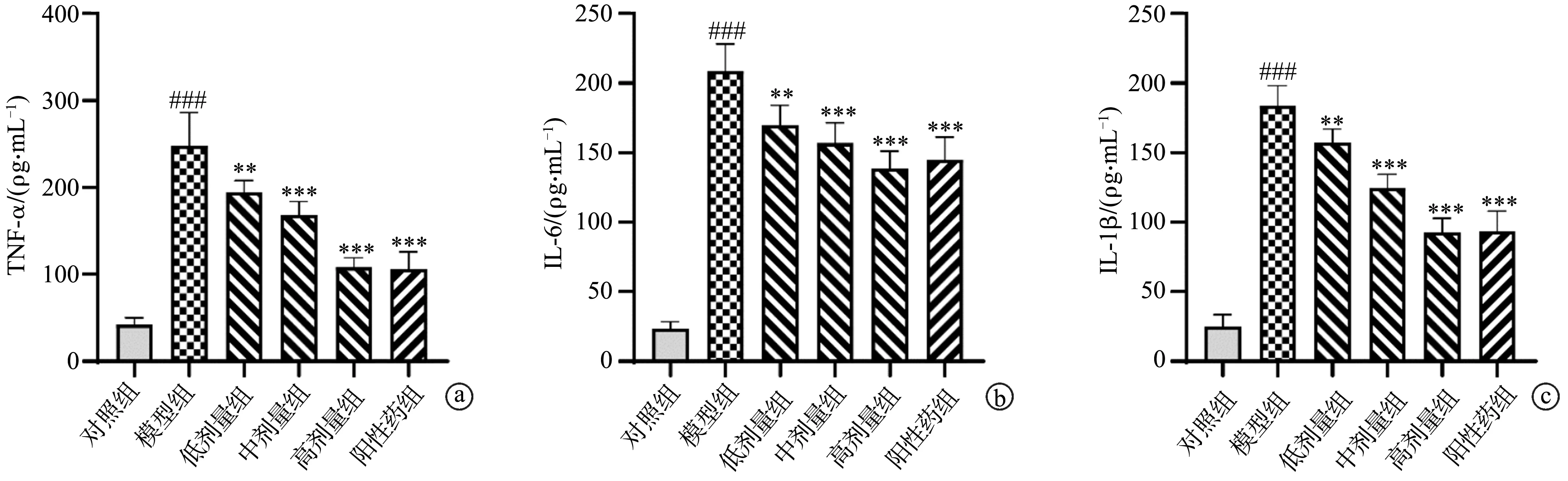
2.3 甲泼尼龙对ALI大鼠肺组织氧化应激因子的影响
与对照组比较,模型组大鼠肺组织中MPO活性和MDA含量显著增加(P<0.001),SOD活性显著降低(P<0.001);与模型组比较,中剂量组、高剂量组及阳性药组大鼠肺组织中MPO活性和MDA含量显著降低(P<0.05),SOD活性增加(P<0.05),见图3。
a:MPO活性;b:MDA含量;c:SOD活性 ###:与对照组比较,P<0.001;*:与模型组比较,P<0.05;**:与模型组比较,P<0.01;***:与模型组比较,P<0.001
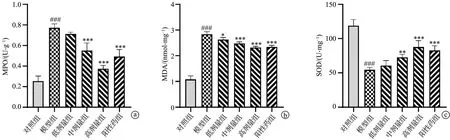
2.4 甲泼尼龙对ALI大鼠肺组织NF-κB信号分子表达的影响
与对照组比较,模型组大鼠肺组织中p-p65和p-IκBα蛋白表达水平上调(P<0.05);低剂量组、中剂量组、高剂量组和阳性药组大鼠肺组织中p-p65和p-IκBα蛋白表达水平较模型组下调(P<0.05),但各组大鼠肺组织中p65蛋白表达差异无统计学意义,见图4。
#:与对照组比较,P<0.05;*:与模型组比较,P<0.05
2.5 甲泼尼龙对HMGB1/TLRs信号分子表达的影响
与对照组比较,模型组大鼠肺组织中HMGB1、TLR4和TLR5蛋白表达水平上调(P<0.05);中剂量组、高剂量组和阳性药组大鼠肺组织中HMGB1、TLR4和TLR5蛋白表达水平较模型组下调(P<0.05);高剂量组与阳性药组HMGB1、TLR4和TLR5蛋白表达水平比较差异无统计学意义(P>0.05),见图5。
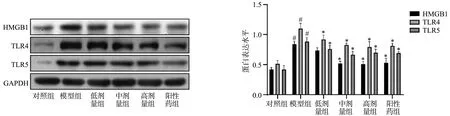
#:与对照组比较,P<0.05;*:与模型组比较,P<0.05
3 讨论
ALI作为一种严重的炎症性疾病,是急性呼吸衰竭综合征,由与肺炎、严重脓毒症、胃食管反流、肺泡出血等相关的肺泡—毛细血管屏障障碍引起,其发病率和病死率均较高。但目前临床尚无有效的ALI药物,故预防具有重要意义。糖皮质激素是一类有效的抗炎药,其主要通过与细胞质糖皮质激素受体结合发挥作用。糖皮质激素受体复合物可与特定的DNA序列(糖皮质激素反应元件)结合,从而激活基因转录,或与DNA结合转录因子(如NF-κB和激活蛋白-1)结合,调节促炎细胞因子(如IL-6、IL-17a和TNF-α等)的转录。此外,糖皮质激素与天然抗炎细胞因子(如IL-1、IL-4、IL-10和IL-13受体拮抗剂)具有协同作用。但目前临床关于人工合成型糖皮质激素甲泼尼龙抗ALI的研究较少,故本研究就甲泼尼龙的抗ALI活性和相关机制展开探讨。
炎症反应是肺损伤的重要原因,在炎症过程中,炎症因子TNF-α、IL-6和IL-1β调节细胞内级联炎症信号。TNF-α具有很强的炎症破坏能力,是人体内最强的炎症介质之一;IL-6是表征炎症性疾病严重程度的重要指标;IL-1β是炎症的主要介质,可破坏血管内皮和肺上皮细胞。有研究发现,在肺损伤动物模型和急性呼吸窘迫综合征患者中均观察到严重的炎症反应和大量的炎症因子(IL-1β、TNF-α和IL-6)[15-16]。此外,有研究表明包括IL-6在内的炎症因子的高表达还与急性呼吸窘迫综合征患者的预后不良有关[17]。本研究结果显示,LPS处理的大鼠炎症因子TNF-α、IL-1β和IL-6含量增加,与先前的结果一致[5];而甲泼尼龙可以显著降低ALI大鼠肺灌洗液中的炎症因子含量,并且能够抑制中性粒细胞大量浸润到肺泡内间隔和肺泡间隙,对ALI大鼠表现出抗炎活性。
氧化应激是造成肺损伤的另一个重要原因,其不仅可以直接损伤肺组织,还可以通过调节炎症反应间接损伤肺组织[18]。氧化应激指标包括MPO、MDA和SOD等。MPO活性是肺组织中性粒细胞浸润的标志,随着ALI发展,大量的中性粒细胞浸润到肺泡间隙,MPO活性增加。SOD是体内的一种抗氧化酶,当肺组织受损时,清除的氧自由基被大量消耗,SOD活性降低。MDA是一种脂质过氧化产物,当肺组织受损时,会与氧自由基含量成比例增加。本研究结果显示,甲泼尼龙可以显著抑制ALI大鼠肺组织MPO活性,并降低MDA含量,同时提高SOD活性,说明甲泼尼龙具有良好的抗氧化活性。以LPS诱导动物模型可引起肺组织中MPO和MDA的积累,与肺损伤患者临床变化一致,表明氧化应激在诱导肺损伤中起关键作用[6]。有研究发现,抑制炎症反应和氧化应激的药物可有效减轻肺损伤,包括虾青素、虫草素和蒙花苷等[19-20]。上述研究结果说明甲泼尼龙可能通过调控机体氧化应激发挥抗肺损伤活性。
HMGB1是高度保守的非组蛋白染色体结合蛋白,与多种肺部疾病有关,包括肺炎、肺结核、慢性阻塞性肺部疾病、肺纤维化等[21-22]。正常情况下,HMGB1主要集中于细胞核,但当细胞受损或坏死时,HMGB1的赖氨酸残基被乙酰化并迁移到细胞质,然后在溶血磷脂酰胆碱作用下被分泌到细胞外[23]。细胞外HMGB1作用于Toll受体,通过激活NF-κB参与炎症反应和氧化应激的调节[24]。HMGB1是TLR4的上游调节剂,在LPS诱导的肺损伤中,HMGB1介导了TLR4/NF-κB信号通路的激活,而HMGB1的下调阻断了TLR4/NF-κB信号通路[25]。在LPS刺激下,IκBα磷酸化,且与NF-κB二聚体(p65和p50)分离,随后被蛋白酶体降解。活化的NF-κB从细胞质转移到细胞核,与靶基因启动子或增强子中的κB位点结合,然后p65被蛋白激酶磷酸化,引发炎症因子和氧化应激相关因子的转录[26]。因此,NF-κB通路对于诱导炎症反应和氧化应激至关重要。此外,研究发现TLR4/NF-κB途径的阻断可有效抑制肺部的氧化应激和炎症反应[27]。因此,HMGB1/TLR4/NF-κB途径是诱导炎症反应和氧化应激的重要通路。据报道,TLR5在炎症性疾病和组织中高表达,TLR5的敲低显著降低了炎症因子的释放,TLR5也可以激活NF-κB通路[28-29]。本研究结果显示,LPS处理上调了肺组织中HMGB1、TLR4、TLR5、p-p65和p-IκBα的表达水平,但甲泼尼龙抑制了其表达。这说明甲泼尼龙可能通过HMGB1/TLRs/NF-κB途径抑制LPS诱导的炎症反应和氧化应激。
综上所述,LPS可引发ALI,并伴有肺水肿、炎症反应和氧化应激的增加,而甲泼尼龙可以通过抑制炎症反应和氧化应激缓解ALI。此外,甲泼尼龙还可通过阻断HMGB1/TLRs/NF-κB途径减轻LPS诱导的ALI。
