新生儿多重耐药性肺炎发生的相关影响因素探讨
2022-05-03郭辉
郭 辉
[北京市丰台区妇幼保健计划生育服务中心(北京市丰台区妇幼保健院)儿科 北京 100067]
新生儿肺炎是指新生儿肺部炎症性病理改变,是新生儿时期常见的疾病,也是引起新生儿死亡的重要原因。新生儿肺炎早期常无特殊症状,随着病情的发展,患儿可出现精神萎靡、烦躁不安、气促、鼻翼煽动、发绀、吐沫、发抖等全身症状,病情严者可出现皮肤黄疸加重、皮下出血点、皮肤大理石纹等[1]。多重耐药菌是指某种病原微生物对三类或三类以上的抗生素同时出现耐药,由于新生儿机体功能发育不完善,免疫力较低,易发生感染性肺炎,而出现多重耐药的患儿其病情一般更为严重,临床治疗难度更高[2-3]。因此,应将如何有效改善新生儿肺炎感染多重耐药菌的情况作为研究的重点。基于此,本研究旨在探讨影响新生儿多重耐药性肺炎发生的相关危险因素,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析北京市丰台区妇幼保健计划生育服务中心(北京市丰台区妇幼保健院)2020年1月至2021年8月收治的100例肺炎新生儿的临床资料。诊断标准:参照《实用新生儿学(第4版)》[4]中关于肺炎的相关诊断标准。纳入标准:符合上述诊断标准者;患儿出生均 < 28 d者;临床资料完整者等。排除标准:耐药菌株定植未感染者;合并其他感染性疾病者;患有严重的自身免疫系统疾病者;肝、肾功能严重不全者等。本研究经院内医学伦理委员会批准。
1.2 研究方法
1.2.1 检验方法 收集两组患儿呼吸道深处痰液,在无菌环境下对两组患儿进行吸痰操作,通过使用无菌的吸痰管,放置于患儿的下呼吸道深部对患儿的痰液进行吸取,并将吸取出的痰液放置于已经过灭菌的容器中,待检。将等待检验的样本接种于5%的血平板中,并对其进行24 h的培养,培养于10% CO2培养箱中,然后采用全自动细菌鉴定药敏系统对以上标本进行细菌鉴定与药敏实验。
1.2.2 分组方法 根据药敏实验结果,对患儿进行分组,将未检出多重耐药菌的60例患儿分为非多重耐药组,将检出多重耐药菌的40例患儿分为多重耐药组。
1.3 观察指标 ①多重耐药菌检出情况。根据细菌鉴定结果,统计两组患儿检出的多重耐药菌菌种和株数。②影响新生儿多重耐药性肺炎发生的单因素分析,主要包括:是否早产儿、性别(男、女)、发病日龄(< 7 d、≥ 7 d)、出生体质量(< 2 500 g、≥ 2 500 g)、是否羊水污染、是否母乳喂养、是否剖宫产、是否胎内窘迫、是否双胎、是否院内感染、住院时间(>14 d、≤ 14 d)、是否机械通气、连续应用抗菌药物(> 7 d、≤ 7 d)、联合使用抗菌药物种数(≥ 3种、< 3种)、是否胎膜早破等因素。③将单因素分析中差异有统计学意义的因素采用多因素Logistic回归分析,筛选出独立危险因素。
1.4 统计学方法 应用SPSS 22.0统计软件进行数据分析,计数资料以[例(%)]表示,采用χ2检验,危险因素分析采用多因素Logistic回归模型进行分析。以P<0.05为差异有统计学意义。
2 结果
2.1 多重耐药菌检出情况 多重耐药组患儿的痰液样本中,共检出40株多重耐药菌,其中产超广谱β-内酰胺酶(ESBLs)肠杆菌科细菌20株、耐甲氧西林表皮葡萄球菌(MRSE)6株、耐甲氧西林金黄色葡萄球菌(MRSA)7株、多重耐药/泛耐药铜绿假单胞菌7株,见表1。

表1 多重耐药菌检出情况
2.2 单因素分析 单因素分析结果显示,多重耐药组中早产儿、发病日龄 < 7 d、出生体质量 < 2 500 g、羊水污染、院内感染、住院时间>14 d、机械通气、连续应用抗菌药物> 7 d、联合使用抗菌药物种数≥ 3种、胎膜早破的患儿占比均显著高于非多重耐药组,差异均有统计学意义(均P<0.05),见表 2。
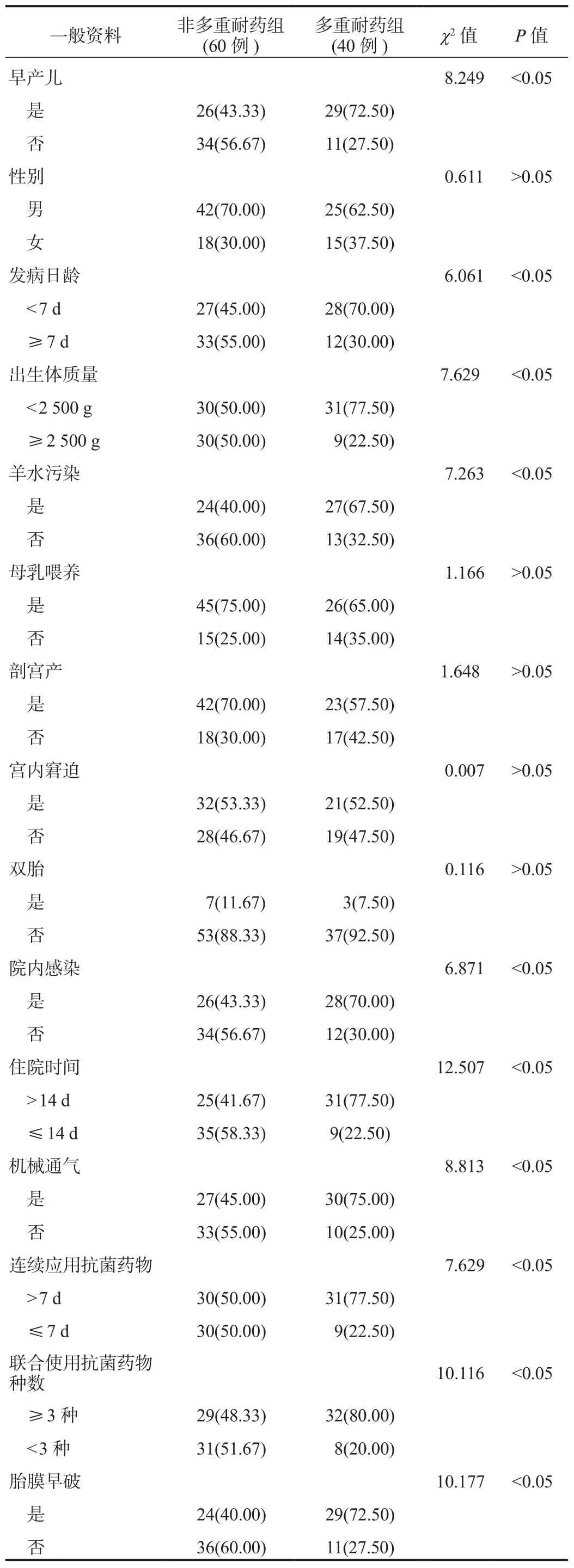
表2 影响新生儿多重耐药性肺炎发生的单因素分析[例(%)]
2.3 多因素Logistic分析 以新生儿肺炎是否感染多重耐药菌为因变量,将单因素分析中差异有统计学意义的指标作为自变量,纳入多因素Logistic回归模型进行分析,结果显示,早产儿、出生体质量 < 2 500 g、羊水污染、院内感染、住院时间 > 14 d、机械通气、连续应用抗菌药物 > 7 d均为影响新生儿多重耐药性肺炎发生的独立危险因素,差异均有统计学意义(OR= 1.675、1.818、1.644、1.489、1.992、1.446、1.598,均P<0.05),见表 3。

表3 影响新生儿多重耐药性肺炎发生的多因素Logistic回归分析
3 讨论
新生儿感染性肺炎是指新生儿在出生前,娩出过程中或出生后感染了细菌、病毒等病原体而引起的肺部炎症性病理改变[5]。研究表明,多重耐药菌是引发院内感染的重要病原菌,而多重耐药菌感染所致的新生儿肺炎,更是临床面临的棘手难题,不仅需使用更高级别的抗菌药物,也增加了产生对应高级别耐药菌的风险,延长了患儿住院时间,而且影响治疗效果与预后[6]。因此及时有效地了解影响新生儿多重耐药性肺炎发生的相关因素,并对此采取相应措施,以便对其进行预防,进而改善患儿的预后情况。
多重耐药组患儿的痰液样本中,共检出40株多重耐药菌,其中以ESBLs肠杆菌科细菌20株占比最多。分析其原因在于,ESBLs细菌是导致院内感染的主要致病菌之一,其可通过转化、传导、易位等方式,使敏感株变为耐药株;另外,临床对于广谱抗菌药物的不合理使用,使正常菌群遭到破坏,病原体过度生长,导致该病菌的耐药性不断增加,从而造成大量的ESBLs菌株产生。
本研究多因素Logistic回归分析结果显示,早产儿、出生体质量< 2 500 g、羊水污染、院内感染、住院时间> 14 d、机械通气、连续应用抗菌药物> 7 d均为影响新生儿多重耐药性肺炎发生的独立危险因素,与张毅等[7]研究结果相符。分析其原因可能在于,早产和体质量相对较低的新生儿,其身体各个机能发育尚不完全,体内免疫系统功能不完善,因此对于外界的病原菌抵抗能力相对较差,与足月生产与体质量较高的新生儿相比,其感染肺炎后更容易出现多重耐药菌感染[8]。羊水污染会致使新生儿出现窒息的情况,从而对新生儿的体质量产生极大的影响,体质量低下的新生儿其免疫功能相对较差,则更容易感染多重耐药菌;胎膜早破会降低胎膜对胎儿的保护作用,增加胎儿窒息和感染的发生概率,最终增加导致新生儿肺炎出现多重耐药菌感染的可能性。住院时间过长会致使感染肺炎的新生儿接触多重耐药菌的机会增加,由于院内的多重耐药菌定植相对较多,因此患儿住院时间越长,其感染肺炎后出现多重耐药菌感染的可能性随之增加,同时院内存在多重耐药菌感染的新生儿相对较多,所以其他患儿也更易于被感染[9]。对肺炎新生儿进行机械通气,会使新生儿的呼吸屏障遭到破坏,从而导致外源性病原菌入侵至患儿体内的概率增加,最终导致肺炎新生儿出现多重耐药菌感染[10]。大量、长期不合理对抗菌药物进行反复、联合使用,更加容易造成肺炎新生儿其体内的病菌对抗菌药物出现耐药反应的可能性,同时还增加了肺炎新生儿体外感染的概率[11]。因此,临床上针对早产、羊水污染及体质量相对较低的新生儿,应尽早对其进行对症治疗,同时应尽量避免抗菌药物的联用、滥用,以及连续使用,对于住院患儿应尽早治疗,以缩短其住院时间,在肺炎新生儿住院期间应做好对其周边环境的杀菌工作,保证其住院环境的安全性,从而降低新生儿多重耐药性肺炎的发生概率。
综上,早产儿、出生体质量< 2 500 g、羊水污染、院内感染、住院时间> 14 d、机械通气、连续应用抗菌药物> 7 d均为影响新生儿肺炎感染多重耐药菌的独立危险因素,应合理应用抗生素,缩短住院时间,减少出现感染的概率,以改善预后。但本研究样本量较少,有待扩大样本量进一步研究。
