血清降钙素原、中性粒细胞与淋巴细胞比值预测慢性阻塞性肺疾病急性加重期患者伴发呼吸衰竭价值研究
2022-05-02孙传忠安徽省宿州市立医院呼吸与危重症医学科安徽宿州234000
董 天, 郭 锋, 孙传忠安徽省宿州市立医院 呼吸与危重症医学科,安徽 宿州 234000
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是好发于老年人群的常见呼吸系统疾病,病情迁延,易反复发作,导致呼吸功能和生活质量明显下降。COPD急性加重期(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)是COPD疾病进展、相关症状持续恶化的病情阶段,此阶段需改变用药治疗策略,应尽快缓解AECOPD症状和预防相关并发症发生[1]。临床中部分AECOPD患者症状缓解不充分,机体慢性低氧状态持续存在,心肺功能下降,严重者可伴发呼吸衰竭。AECOPD伴发呼吸衰竭患者的治疗难度增加,而且预后状况明显较单纯AECOPD患者差,伴发呼吸衰竭是AECOPD患者近期死亡的主要原因[2-3]。因此,早期预测AECOPD患者伴发呼吸衰竭风险并给予及时治疗,对预防呼吸衰竭或改善预后具有重要意义。本研究回顾性分析AECOPD患者临床资料,探讨血清降钙素原(procalcitonin,PCT)、中性粒细胞与淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)水平在预测患者伴发呼吸衰竭中的应用价值。现报道如下。
1 对象与方法
1.1 研究对象 回顾性分析自2020年11月至2021年9月安徽省宿州市立医院呼吸与危重症医学科收治的106例AECOPD患者的临床资料,根据是否伴发呼吸衰竭将患者分为无呼吸衰竭组(n=70)与伴发呼吸衰竭组(n=36)。呼吸衰竭诊断标准[4]:患者室内静息状态下,出现呼吸衰竭临床症状,且动脉血气分析显示,动脉血氧分压<60 mmHg(1 mmHg=0.133 kPa),动脉血二氧化碳分压>50 mmHg。纳入标准:(1)AECOPD患者均符合2017年AECOPD中国专家共识制定的诊断标准[5];(2)入院相关检查及治疗等资料保留完整。排除标准:(1)合并其他严重呼吸系统疾病、恶性肿瘤、血液系统疾病或自身免疫性疾病者;(2)接受放化疗治疗者;(3)存在其他部位的炎症性感染疾病、躯体创伤者;(4)临床资料保留不完整者。本研究获医院伦理委员会批准,患者或家属签署知情同意书。
1.2 研究方法 记录并比较两组患者性别、年龄、体质量指数、吸烟、高血压、糖尿病、高脂血症、PCT及NLR。采用电化学发光法检测血清PCT水平,检测仪器为罗氏Cobas E411全自动生化分析仪(德国罗氏公司)。采用全自动血细胞分析(深圳迈瑞医疗BC-6800型)检测中性粒细胞计数、淋巴细胞计数,并计算NLR。分析AECOPD患者伴发呼吸衰竭的危险因素及血清PCT、NLR预测AECOPD患者伴发呼吸衰竭的价值。
2 结果
2.1 AECOPD患者伴发呼吸衰竭单因素分析 两组患者年龄及血清PCT、NLR水平比较,差异有统计学意义(P<0.05)。见表1。
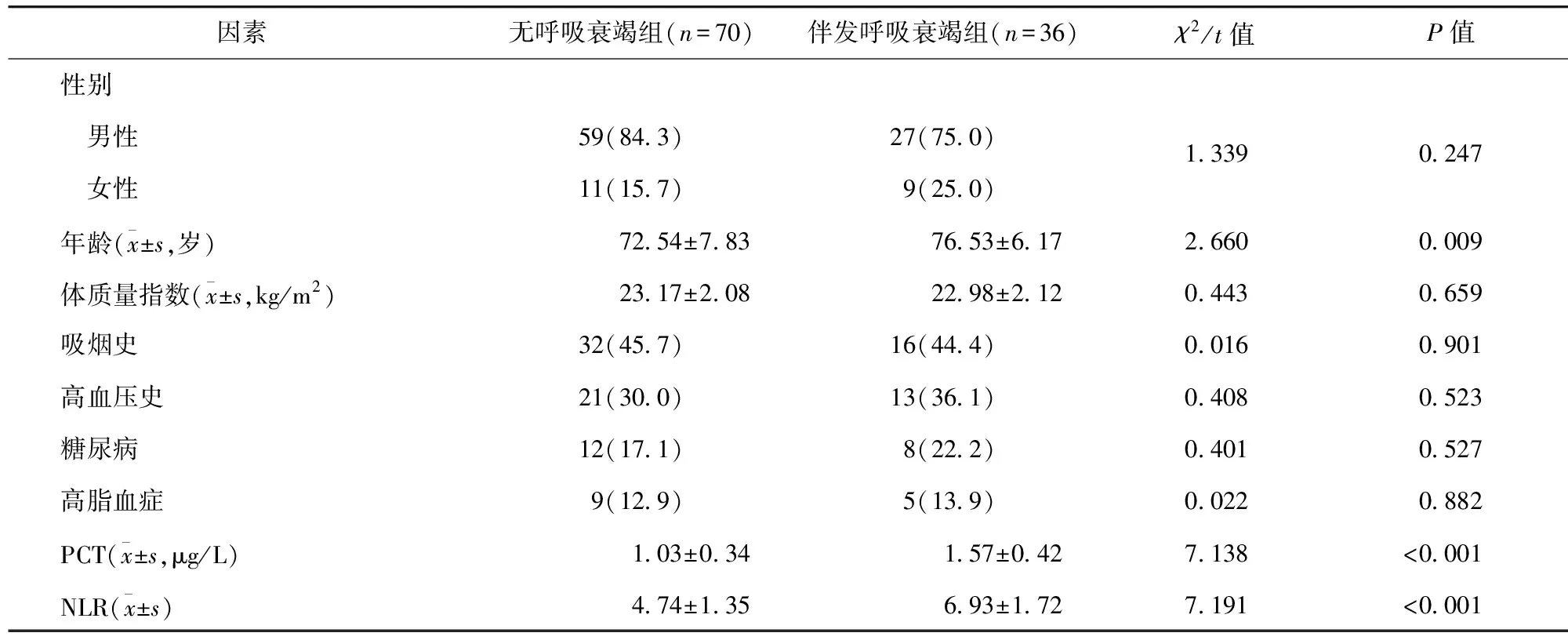
表1 AECOPD患者伴发呼吸衰竭单因素分析/例(百分率/%)
2.2 多因素Logistic回归分析 以年龄及血清PCT、NLR水平为自变量,以AECOPD患者是否伴发呼吸衰竭为状态变量(发生=1,未发生=0)。多因素Logistic回归分析结果显示,年龄及血清PCT、NLR水平是AECOPD患者伴发呼吸衰竭的独立危险因素(P<0.05)。见表2。

表2 多因素Logistic回归分析
2.3 血清PCT、NLR水平预测AECOPD患者伴发呼吸衰竭的价值 绘制预测AECOPD患者伴发呼吸衰竭的ROC曲线,血清PCT、NLR的ROC曲线下面积为0.779、0.824,二者联合的ROC曲线下面积为0.893。见表3、图1。
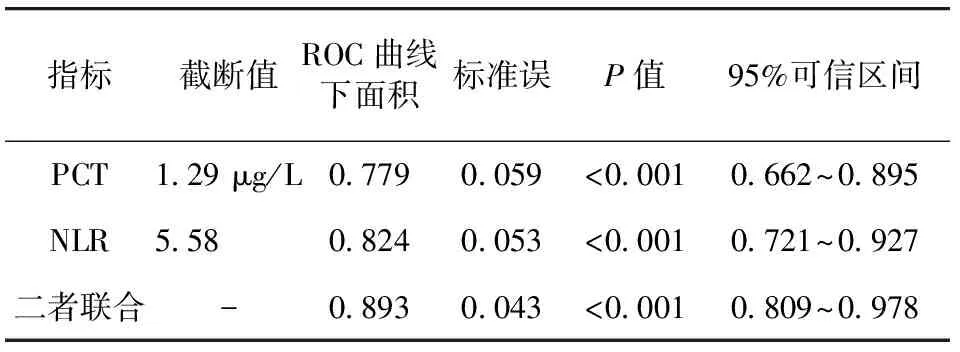
表3 血清PCT、NLR水平预测AECOPD患者伴发呼吸衰竭的价值

图1 血清PCT、NLR水平预测AECOPD患者伴发呼吸衰竭的ROC曲线
3 讨论
AECOPD是COPD疾病管理的关键阶段,此阶段咳嗽、呼吸困难等COPD症状继续加重,且患者年龄往往较大,机体各项生理功能尤其是心肺功能较差,随着COPD症状的加重,易伴发呼吸衰竭,如常见的Ⅱ型呼吸衰竭[6]。伴发呼吸衰竭不仅增加病情的复杂性,死亡风险也明显提高。目前,临床诊断AECOPD伴发呼吸衰竭主要依赖于呼吸衰竭相关症状和血气分析,但仍较缺乏早期客观评估病情和预测呼吸衰竭发生的血清指标,不利于临床尽早调整治疗方案和预防呼吸衰竭发生[7]。
炎症反应是AECOPD发生和病情进展的重要因素,COPD患者持续存在的慢性炎症可引起气道壁和肺实质炎性损伤,表现为中性粒细胞计数、白细胞计数升高及淋巴细胞计数下降,但上述实验室检查指标的敏感性有待提高[8]。
随着COPD病程的迁延,炎症反应可引起气道结构重塑和肺通气功能下降,增加AECOPD发作频率和伴发呼吸衰竭风险。PCT是由甲状腺C细胞分泌的降钙素前体,正常生理情况下,血清PCT处于偏低且稳定的水平,但当机体出现严重创伤或感染时,PCT水平快速升高;PCT不仅可作为细菌感染的敏感标志物,对于评估疾病炎症反应的敏感性也较好,其表达水平与机体炎症或感染程度呈正相关[9-10]。NLR是一种新兴的炎症检测指标,可作为评估全身炎症反应程度的标志物,且具有检测方便、高效等优点,临床应用广泛。有研究报道,NLR对急性呼吸窘迫征患者入院28 d预后结局具有较好预测价值,ROC曲线下面积为0.786,敏感度为0.780,特异度为0.789[11]。另有研究报道,NLR与狼疮性肾炎患者系统性红斑狼疮疾病活动指数呈正相关,预测狼疮性肾炎疾病活动度的ROC曲线下面积为0.755[12]。 目前,血清PCT、NLR水平用于预测AECOPD患者伴发呼吸衰竭的报道较少,其临床应用价值有待深入探讨。本研究结果显示,年龄及血清PCT、NLR水平是AECOPD患者伴发呼吸衰竭的独立危险因素(P<0.05)。年龄是AECOPD伴发呼吸衰竭的公认危险因素,年龄越高,体质越差,病情更易进展恶化,增加呼吸衰竭发生风险[13]。此外,血清PCT和NLR水平与呼吸衰竭发生存在关联。本研究进一步行ROC曲线分析显示,血清PCT、NLR的ROC曲线下面积为0.779、0.824,二者联合的ROC曲线下面积为0.893,说明血清PCT、NLR水平可用于AECOPD患者伴发呼吸衰竭的早期预测,与既往研究报道结果存在一定吻合[14-15]。
综上所述,血清PCT、NLR水平在临床中检测方便、可重复测量,且费用低廉,便于临床尤其是基层医疗单位开展使用。二者联合检测对AECOPD患者伴发呼吸衰竭具有较好的预测价值,对指导临床医师掌握病情特点、开展针对性治疗和控制病情提供帮助。但本研究存在样本量偏少和样本来源单一等不足,回顾性分析的局限性难以避免,今后仍需进行深入探讨。
