Catalyst HD光学体表引导发泡胶固定乳腺癌调强放疗摆位精度的研究
2022-04-26方键蓝方涌文刘镖水肖亮杰王宇留郭旋何振宇林承光姚文燕
方键蓝 方涌文 刘镖水 肖亮杰 王宇留 郭旋 何振宇 林承光 姚文燕
华南国家肿瘤实验室,中山大学肿瘤防治中心(广州510060)
乳腺癌是女性最常见的恶性肿瘤之一,据2020年12月国际癌症研究机构(International Agency for Research on Cancer,IARC)调查数据显示,全球女性癌症中女性乳腺癌占新发病例的11.7%,而乳腺癌的病死率为6.9%[1]。放射治疗作为乳腺癌治疗的治疗方式之一,其每一个步骤都至关重要,放射治疗期间的乳腺癌患者体表的标记线对于治疗的成功与否尤为重要。乳腺癌患者体表标记线不仅能影响肿瘤靶区(planning target volume,PTV)的剂量分布,而且在保护危及器官(organs at risk,OARs)如心脏、肺脏、脊髓等也起到了重要的作用。光学体表辅助摆位是近些年兴起的新型摆位方式,其中Catalyst HD 系统在治疗床周围天花板上距离加速器等中心1.8 m 处安装3 个专业级摄像头的三探头系统,利用光学体表成像技术,实时重建所勾画的感兴趣区ROI 附近的三维体表轮廓,获取实时患者体位误差信息进行辅助摆位、治疗实时监控和呼吸门控监视,实现患者放射治疗全流程精确监控。本文研究表面光学体表监测系统的辅助摆位与传统的体表标记线摆位之间的精度差异,并比较不同光学体表监测兴趣区域的差别,为光学体表实施提供临床参考依据。
1 资料与方法
1.1 一般资料 选取2020年5月至2021年7月在中山大学肿瘤防治中心Varian Vital_Beam 进行调强放射治疗的乳腺癌患者34 例。入选标准:年龄20 ~60 岁;KPS >80 分;术后分期为Tis-2N0-2M0分期的乳腺癌保留乳房手术后患者;保乳术后拟行瘤床同步加量调强放射治疗或序贯后程加量的调强放射治疗患者;患侧上臂上举外展自如的患者;患者无通气功能障碍,无慢性心肺疾病。排除标准:同时双侧乳腺癌;腋窝前哨淋巴结活检,未做腋窝清扫;做过内乳淋巴引流区清扫;全身治疗前未做内乳淋巴引流区的影像评估;患侧胸壁Ⅰ期乳房重建术或扩张器植入术后;严重心功能不全;既往胸壁或锁骨上放疗史;既往或同时第二原发恶性肿瘤。本研究经医院医学伦理委员会批准(批准号:2020-379-01),所有患者均签署知情同意书。
1.2 固定方法 所选均为浸润性癌并为保乳术后患者,行乳腺、锁骨上淋巴引流区照射。体位固定方法为发泡胶个体化仰卧固定,采用广州福瑞人体定位垫发泡胶固定,将异氰酸聚亚甲基聚亚苯基酯(A 料)与复合聚醚类多元醇(B 料)混合摇匀10 s 后平铺倒在防水布袋内,患者双手上举外展,采用发泡胶发泡固定的方式使手臂与手指充分塑形,充分展开胸壁及腋窝淋巴结,发泡胶技术自动塑形的特性使得发泡胶固定垫更为贴合人体体表轮廓。见图1。

图1 发泡胶仰卧固定装置Fig.1 Styrofoam supine fixture
1.3 方法和数据采集 Catalyst HD 光学体表监测系统通过绿色光源和红色光源来显示癌症患者体表实时轮廓与计划参考轮廓的位移偏差且直接投射到患者体表轮廓上,并在显示器上显示出摆位的偏差数据。使用体表标记线摆位的方法见图2,使用Catalyst HD 系统单患侧ROI 方法见图3,使用Catalyst HD 系统双侧ROI 方法见图4。

图2 标记线摆位Fig.2 Marker line placement
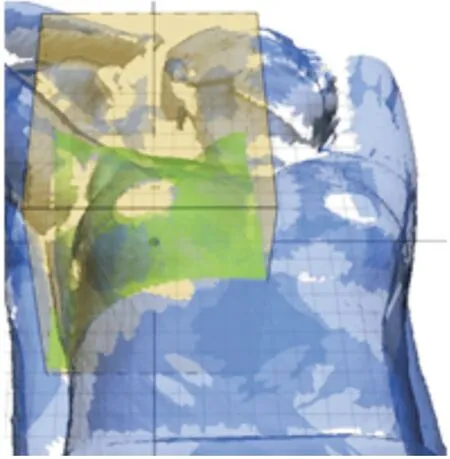
图3 单患侧ROIFig.3 Single ipsilateral ROI

图4 双侧ROIFig.4 Bilateral ROI
放疗前将患者从Eclipse 计划系统生成的体表外轮廓及放疗计划资料(RT Plan 和RT Structure)导入到Catalyst HD 系统中,在第1 次CBCT 验证后捕获新的放疗体位轮廓,作为放射治疗的参考轮廓,在每次治疗前使用光学体表监测系统辅助摆位功能进行体位校正,并在第2、3 次及每隔5 次进行CBCT 进行体位验证,记录并观察患者的标记线摆位治疗床床值、Catalyst HD 摆位治疗床床值及CBCT 校准后的体位误差治疗床床值数据。患者标记线摆位误差数值为CBCT 校准后治疗床床值减去患者的标记线摆位治疗床床值;Catalyst HD摆位误差数值为CBCT 校准后治疗床床值减去Catalyst HD 摆位后治疗床床值。两种摆位方法均采用统一CBCT 影像校准方式,CBCT 影像校准方法为骨和灰度自动配准,CBCT 影像校准标准以3 mm 为限,具体的CBCT 校准方法与步骤见图5。
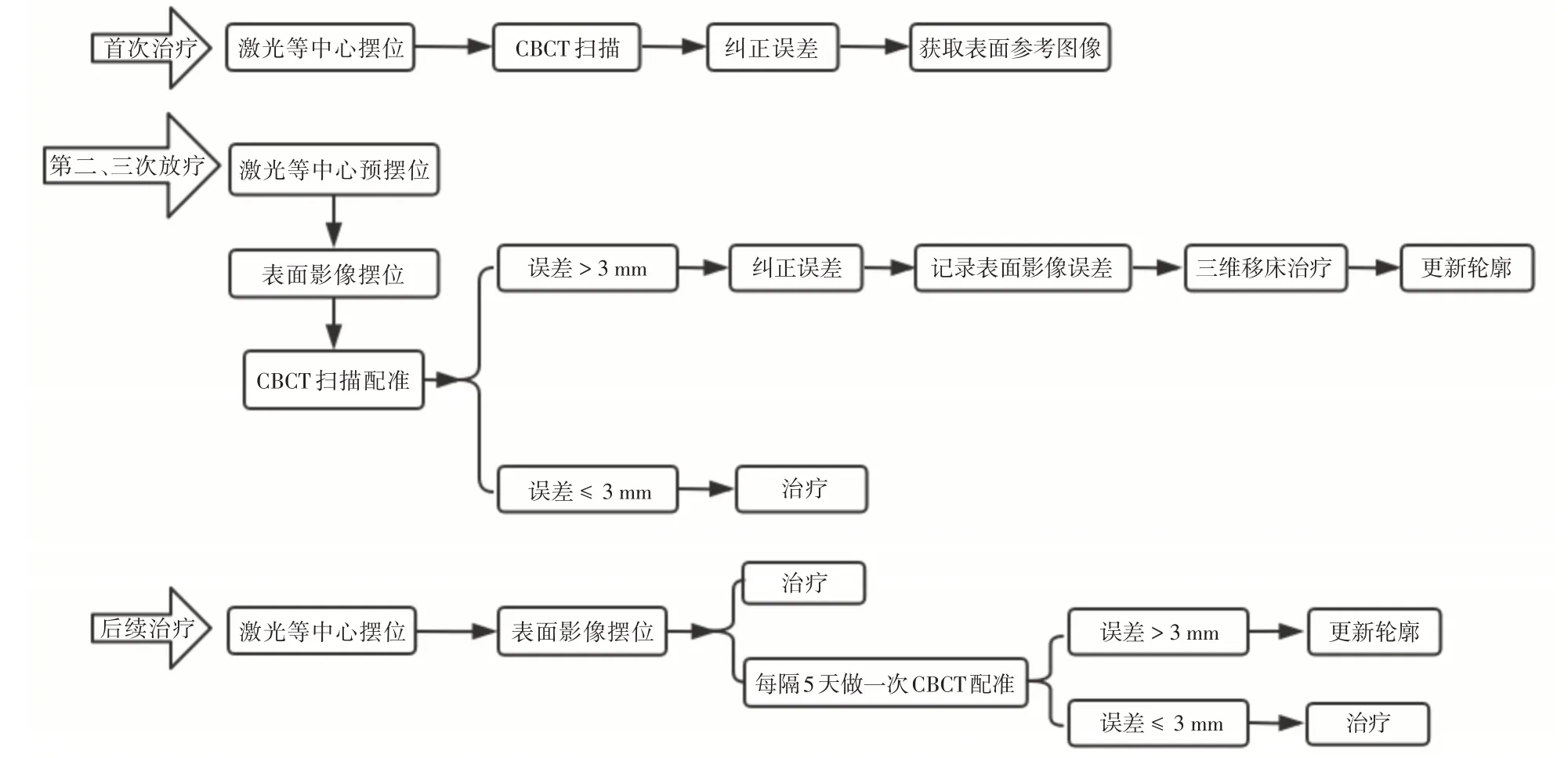
图5 光学体表监测系统流程示意图Fig.5 Schematic diagram of the flow chart of the optical body surface monitoring system
1.4 统计学方法 采用SPSS 21.0 对数据分别进行独立样本t检验和配对样本t检验,计量资料采用()表示,以P<0.05 为差异有统计学意义。
2 结果
2.1 体表标记线与光学体表监测系统辅助摆位的差异 标记线摆位与光学体表辅助摆位在左右LR、头脚SI、腹背AP 方向的摆位误差分别为(2.21 ± 2.14)、(2.46 ± 2.22)、(3.33 ± 2.43)mm 和(1.42±0.99)、(1.31±0.86)、(1.38±1.06)mm,t值为(LR:-3.473;SI:-4.895;AP:-3.438),差异有统计学意义(均P<0.05)。见表1。
表1 体表标记线与光学体表监测系统辅助摆位的差异Tab.1 Differences between body surface markers and assisted placement of optical body surface monitoring systems ±s,mm
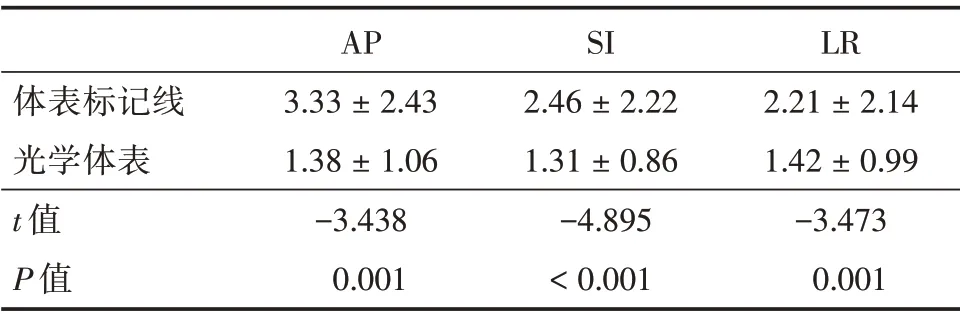
表1 体表标记线与光学体表监测系统辅助摆位的差异Tab.1 Differences between body surface markers and assisted placement of optical body surface monitoring systems ±s,mm
体表标记线光学体表t 值P 值AP 3.33±2.43 1.38±1.06-3.438 0.001 SI 2.46±2.22 1.31±0.86-4.895<0.001 LR 2.21±2.14 1.42±0.99-3.473 0.001
2.2 单患侧ROI 与双侧ROI 的对治疗精度的影响 单患侧ROI 与双侧ROI 的对比中,AP 方向中t= 2.831,P= 0.005,Roll 旋转方向中t= 2.982,P=0.003,两个方向差异有统计学意义(均P<0.05),其余方向误差比较差异无统计学意义。见表2。
表2 单患侧ROI 与双侧ROI 的对治疗精度的影响Tab.2 The effect of unilateral ROI and bilateral ROI on treatment accuracy ±s
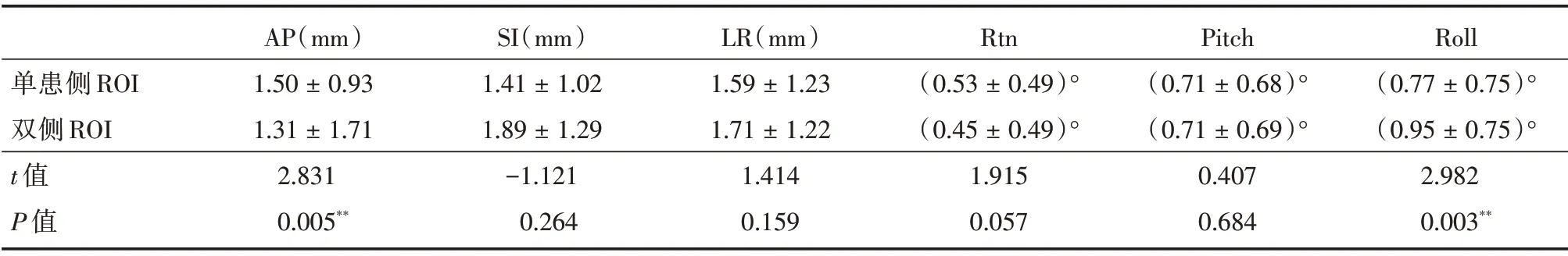
表2 单患侧ROI 与双侧ROI 的对治疗精度的影响Tab.2 The effect of unilateral ROI and bilateral ROI on treatment accuracy ±s
注:**P <0.01
单患侧ROI双侧ROI t 值P 值AP(mm)1.50±0.93 1.31±1.71 2.831 0.005**SI(mm)1.41±1.02 1.89±1.29-1.121 0.264 LR(mm)1.59±1.23 1.71±1.22 1.414 0.159 Rtn(0.53±0.49)°(0.45±0.49)°1.915 0.057 Pitch(0.71±0.68)°(0.71±0.69)°0.407 0.684 Roll(0.77±0.75)°(0.95±0.75)°2.982 0.003**
3 讨论
光学体表引导技术利用2 类激光器和摄像机获取患者实时的三维表面信息,将这些信息与CT模拟定位时的体表轮廓信息进行比较,通过可视化的界面辅助引导放疗摆位[2-3]。目前光学体表监测系统广泛应用到各个病种的放疗实施中,其中应用较多的是乳腺癌[4]。有学者研究发现,使用Varian Vital_Beam 进行胸部CBCT 扫描每次存在剂量加权0.32cGy,多次使用CBCT 扫描将使患者接受到额外的辐射剂量,增加患者的治疗时间,同时也带来一定的经济压力[5-6]。而光学体表辅助摆位是一种无辐射且能辅助验证患者放疗体位的新兴技术,但CBCT 有精确的6 维成像能力和较好的图像分辨率,目前依然是验证放疗体位的“金标准”[7-9]。本研究使用CBCT 对C-RAD Catalyst HD光学体表装置进行传统体表标志摆位与光学体表辅助摆位对乳腺癌摆位精度的对比发现,体表标记线及使用光学体表监测系统在3个平移方向比较均差异有统计学意义:AP 方向:(3.33±2.43)mm与(1.38 ± 1.06)mm;SI 方向:(2.46 ± 2.22)mm 与(1.31 ± 0.86)mm;LR 方 向:(2.21 ± 2.14)mm 与(1.42 ± 0.99)mm,光学体表摆位的应用能够明显减少三维方向的摆位误差,与其他学者研究结果趋势一致[10]。相较于吴佳蔚等[11]基于乳腺托架固定的研究,本研究的体表标志线摆位误差更小,因为本研究采用了发泡剂个体化体位固定技术,发泡胶技术自动塑形的特性使得发泡胶固定垫更为贴合人体体表轮廓,适形度高的同时也不存在漏气变形的风险[12]。固定时使用泡沫楔形垫将患者背部抬高,患者双手外展并上举,在发泡胶垫的上沿塑形双臂及手握的相应形状,以便之后手臂及手掌的固定,增加摆位重复性。因此建议使用发泡胶作为乳腺癌保乳术后调强放疗的体位固定装置。在使用光学体表进行监测时,本研究将光学体表监测系统监测的感兴趣区域分为单患侧乳腺ROI 与双侧乳腺ROI,其中的AP 和Roll 两个方向比较差异有统计学意义。双侧ROI 在AP 方向和Roll 方向上误差数据较单侧ROI 小,这是由于双侧ROI 监测的横向范围较大,对于Roll 方向的旋转误差检测更为准确,同时监测面积较广的情况下也提高了AP 方向的摆位精度,因此建议发泡胶固定乳腺癌保乳术后调强放疗使用双侧ROI 辅助摆位来减少ROLL 以及AP 方向的摆位误差。
本研究实际治疗的患者的中位年龄37 岁,最小年龄27 岁,最大年龄70 岁,由于实际治疗患者年龄与入组标准年龄有所差异,年龄跨度较大,可能存在如患者年龄较大而出现皮肤较为松弛等个体化差异;后续研究将继续扩大入组的患者数量,在C-RAD Catalyst_HD 的应用上为临床治疗提供更精确的支撑。
SGRT 在提高了放疗精准度的同时,也改善了患者的舒适度,目前在乳腺癌放疗中得到广泛应用,已被证明具有亚毫米精度[13-14]。光学体表系统在分次治疗过程中,也能够提供实时监测。患者在治疗过程中可能会由于肌肉疲劳、咳嗽原因等引起肢体的运动,而造成放疗体位的变化,而光学体表监测系统可以及时反馈患者体位产生的变化,当治疗过程中体位发生较大改变时会进行束流控制暂停出束,等待患者体位恢复正常体位后再进行出束治疗。
光学体表监测系统辅助摆位相对于传统体表标记线摆位更加精确;在光学体表监测系统进行乳腺癌放疗辅助摆位时建议选择双ROI,以提高摆位精度,提高治疗疗效。
