Ⅲ型食管闭锁术后气管食管瘘复发的高危因素
2022-04-01叶志华余家康何秋明
叶志华 余家康 王 哲 何秋明 钟 微
广州市妇女儿童医疗中心(广州 510623)
先天性食管闭锁与食管气管瘘(esophageal atresia and tracheoesophageal fistula,EA-TEF)是一种严重的先天性畸形,两者常伴发。大约一半的食管闭锁(esophageal atresia,EA)病例伴有其他异常,通常是VACTERL联合征或CHARGE联合征的一部分,特别是伴有先天性心脏缺陷或泌尿生殖器缺陷时[1- 2]。EA-TEF发病率国内文献报道为1/3 000[3],而国外文献报道为1/3 500[1],手术是治疗EA-TEF的确切有效办法。气管食管瘘复发(recurrent tracheoesophageal fistula,RTEF)的病因尚未明确,不同的学者有不同的推测,Guo W等推测与初次手术时TEF的结扎方式、食管盲端吻合方式有关[4],Brush SW等认为与吻合口瘘的发生有关[5],而Nir V等提出与呼吸道症状和/或病毒性毛细支气管炎有关[6],赵瑞等认为与食管盲端距离有关[7]。朱海涛等则认为RTEF可能与初次手术TEF的处理方式,吻合口局部炎症反应,吻合口狭窄,吻合口瘘有关[8]。
本文拟通过临床资料分析Ⅲ型EA-TEF的病例术后是否RTEF差异表现,总结RTEF的高危因素,并评估高危因素预测RTEF的能力。
1 资料与方法
1.1 临床资料
统计2015年9月—2021年1月我院收治的Ⅲ型EA-TEF的新生儿,将患儿术后是否复发气管食管瘘分为复发组(recurrent组,R组)和无复发组(not recurrent组,NR组)。
1.2 研究方法
单因素统计分析R组及NR组EA-TEA的患儿胎龄,出生体质量,食管盲端的距离,有无先天性心脏病,有无合并除外先心的其他先天畸形,初次手术时年龄,开放手术或胸腔镜手术,手术时间,气管食管瘘结扎方式(结扎夹结扎或非吸收线缝扎),有无吻合口狭窄,有无胃食管反流(gastroesophageal reflux,GER),有无吻合口瘘等,计算并总结RTEF的高危因素,并用Logistic回归分析高危因素预测RTEF的能力。
1.3 统计学方法
2 结 果
本文共纳入Ⅲ型EA-TEA的患儿154例,其中男98例,女56例,NR组143例,R组11例,患儿处理气管食管瘘的方法分别为:开胸手术选取胸膜外入路,切断奇静脉弓暴露气管食管瘘,靠近气管缝扎或结扎夹结扎气管食管瘘后切断;胸腔镜需放置穿刺器进入胸腔,挤压肺脏,显露纵隔,切断奇静脉,寻及并游离气管食管瘘,在贴近气管处予缝扎或结扎夹双重结扎气管食管瘘后切断。当患儿食管盲端距离过大,近、远端盲端距离大于2~3 cm或大于2~3个锥体,充分游离近远端食管后仍张力过大无法一期吻合时,采用自然生长或外力牵引(如外延长术或Foker’s术),待食管自身延长后二期行食管端端吻合术的策略。
2组患儿的一般资料如胎龄、食管盲端距离、手术时间、初次手术年龄不符合正态分布所以应用秩和检验;体质量符合正态分布所以应用独立t检验,见表1,而患儿是否合并先天性心脏病,是否合并除外先心的其他先天畸形,气管食管瘘的结扎方式,开放或胸腔镜手术,术后是否出现胃食管反流,是否吻合口狭窄,是否吻合口瘘等用卡方检验总结,见表2。表1提示2组患儿的胎龄,出生体质量,食管盲端的距离,手术时间,初次手术年龄等R组与NR组无统计学差异。
表2可见患儿是否胃肠管反流、是否合并先天性心脏病,是否合并其他先天畸形,气管食管瘘的结扎方式(结扎夹或缝扎),开放或胸腔镜手术,术后是否吻合口狭窄无统计学差异,而R组吻合口瘘比例为42.86%,NR组吻合口瘘为24.63%,P<0.001,有差异。

表1 胎龄等高危因素统计分析
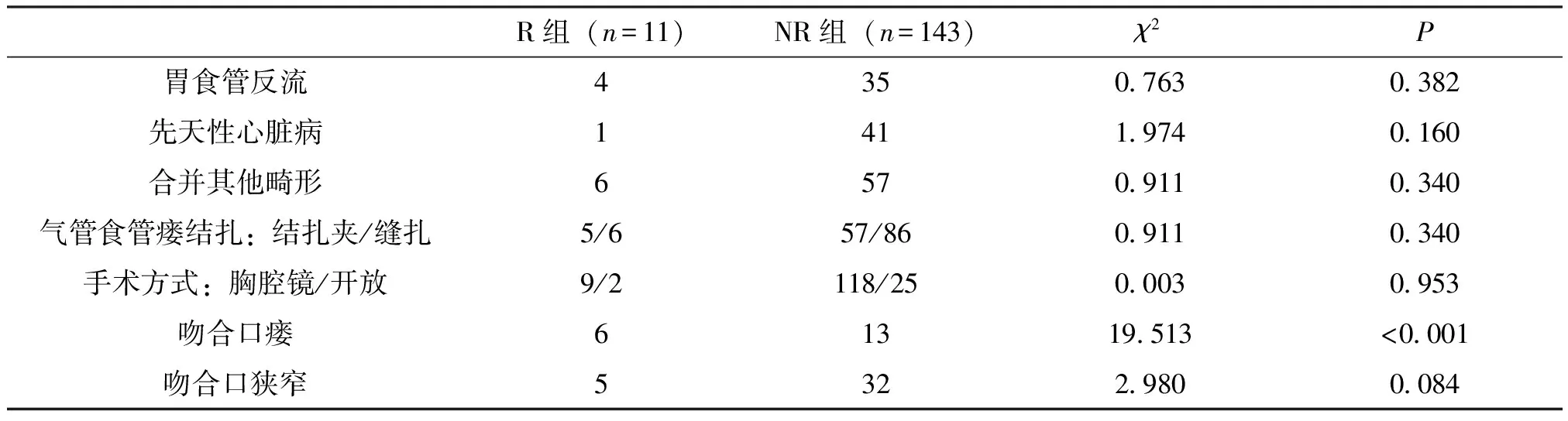
表2 胃食管反流等高危因素统计分析
患儿随访时间从1月到65.07月,平均34.33月,中位数是34.47月,食管狭窄由患儿有吞咽困难症状,需胃镜下球囊扩张为诊断标准;胃食管反流由术后8天上消化道造影观察有胃食管反流,或者在术后随访时出现有反酸,呛咳等症状,复查上消化道造影或胃镜有胃食管反流为诊断标准。
先天性心脏病方面,R组1例是卵圆孔未闭,NR组先心共41例,其中室间隔缺损10例,动脉导管未闭7例,法洛四联症4例,永存左上腔静脉1例,室间隔缺损合并动脉导管未闭6例,永存左上腔静脉合并动脉导管未闭1例,室间隔缺损合并房间隔缺损2例,房间隔缺损合并动脉导管未闭4例,完全性肺动脉异常引流1例,卵圆孔未闭2例,房间隔缺损1例。
11例RTEF的确诊病例中,最早复发气管食管瘘时间为术后8天,最晚327天,平均87.55天,中位数是47天,临床表现、确诊时间、确诊方法见表3、图1、图2;3例反复血氧饱和度下降,其中1例经鼻腔流出奶液,2例经鼻腔或气管导管吸出中量白色粘痰;2例反复咳嗽,经支气管镜检查确诊;1例反复呼吸急促,行支气管镜检查确诊;1例有肺炎症状,并感染指标升高,行支气管镜检查确诊;1例反复呛咳,行支气管镜检查确诊。

表3 RTEF的确诊时间,症状,确诊方式
将单因素分析中有差异的变量如吻合口瘘代入用Logistic回归模型进一步分析。

表4 分类变量赋值
变量赋值表见表4,Logistic回归模型调整后可见术后出现吻合口瘘相对于无吻合口瘘,发生RTEF的风险增加12.000倍,(OR=12.000;95%CI:3.216~44.771)。

图1 经食管造影,见造影剂经食管进入支气管,确诊RTEF

图2 食管造影+纤维支气管镜确诊注:图A考虑RTEF的患儿行食管造影未见瘘管显示;图B、C示该患儿行纤支镜检查,可观察到从胃管注入,瘘入气管的美兰溶液而确诊RTEF。
3 讨 论
Ⅰ型EA无气管食管瘘,因此本文不将Ⅰ型EA入组;Ⅱ型的发病率约2%,Ⅳ型EA的发病率约1%,病例过少,为确保统计的准确性,本文不将Ⅱ型、Ⅳ型EA入组;Ⅴ型如术中没有完整妥善结扎瘘管,术后表现与RTEF类似,难以与RTEF鉴别,样本纳入后易导致统计错误,造成结论与事实大相径庭的情况,因此本文统计也不纳入Ⅴ型EA。由于Ⅲ型EA在临床上最常见(约占85%),易于控制变量,减少偏移,因此本文仅统计Ⅲ型EA。
EA-TEF是合并有食管与气管的畸形,因此术后的并发症也主要与气道及消化道疾病相关。一项纳入227例患者的病例系列研究中,EA和TEF修复后的并发症包括吻合口瘘(16%)、食管缩窄(35%)、气管食管瘘复发(3%)、气管软化(15%)[9]。蠕动紊乱和胃排空延迟较常见,从而造成胃食管反流和误吸[10]。
RTEF是食管闭锁术后较为严重和复杂的并发症,早期大多由于吻合口漏和吻合局部感染导致,也有少数在术后远期如几个月到几年才确诊。RTEF在不同的文献中报道的发生率有较大区别,Engum SA报道的发生率为3%[9],而Holland AJ等报道的发生率约5%~14%[11],平均复发年龄约为首次手术后20周左右[12-13],部分病例术后数月或数年因严重呼吸道病变发现。RTEF很少自行闭合,通常需手术再次修复。RTEF易导致患儿呼吸功能快速衰竭,病程发展快,且难以诊断,难以修复,虽然RTEF重新手术后死亡率从1970年kafrouni等报导的59%[14],下降到Manning等在1986年左右报导的6.9%[15],近年随着重症监护的进步,多学科的协作,RTEF术后死亡的病例已经很少,Olugbenga Aworanti在综述中回顾了从1955年到2013年的文献,只有3例围手术期死亡[16]。不过RTEF目前仍是术后管理的难题,特别是院外出现RTEF及其导致气道梗阻等系列病变仍是威胁患儿生命安全的危急并发症,对这类病人及时正确的诊治从而减低死亡率仍是小儿外科医生面临的重大挑战。
在本文的统计中,R组患儿出现吻合口瘘的比例是54.5%(6/11)而NR组的比例是9.1%(13/143),有差异(P<0.001),回归分析提示相对于无吻合口瘘的患儿,有吻合口瘘的患儿出现RTEF的风险增加12倍(OR=12.000,95%CI:3.216~44.771)。食管吻合口瘘是食管闭锁术后早期并发症,发生率为16%~39%,多发生在术后的1周左右,[7, 17-18]这时候吻合口及周围组织正处于炎症水肿状态,质地脆,易破损,在此基础上如出现吻合口瘘易导致局限的脓肿,从而在薄弱处(如缝线附近)累及原TEF结扎处进而导致气管食管瘘复发[16]。这均提示吻合口瘘是RTEF的高危因素。吻合口瘘的发生与吻合口张力大,术中广泛分离远端致局部供血不良、感染等有关[19],术后早期出现的吻合口瘘则多由手术吻合不严密,吻合口张力大导致[20],因此去除导致吻合口瘘的因素,预防吻合口瘘,如有吻合口瘘尽早对其治疗等措施可降低RTEF出现的风险。
本院对EA的治疗有程序化流程,对于气管食管瘘的处理均为寻及气管食管瘘后游离,在贴近气管处缝扎或结扎夹双重结扎气管食管瘘的区别,同时,本文统计分析R组和NR组缝扎或结扎夹结扎并无差异;在食管盲端吻合的操作方面,本院采用充分游离近端盲端,而远端盲端稍作游离,使用5-0或6-0多股线间断缝合的办法,并无文献中提出的盲端端侧吻合的办法,因此也无法通过统计学比较两者差异;或需多中心数据的统计分析方可得出结论。
而病毒性支气管炎以及肺炎,我们统计的病例中,也确实发现R组患儿支气管炎/肺炎次数多于NR组的情况,然而当患儿有食管气管瘘时,患儿往往因食管内气体或液体经瘘管进入肺而在术前即有新生儿肺炎,因此是迁延难愈的肺炎导致RTEF或者是RTEF导致肺炎的情况难以甄别,因此本文为求严谨并未将该高危因素纳入文中。
在食管盲端距离方面,赵瑞等[7]报导了吻合口瘘的发生率在食管盲端距离>2 cm的Ⅲa型较高,按本文吻合口瘘是RTEF的高危因素的结论,盲端距离的统计也应该有统计学差异,然而本文却得出食管盲端距离与RTEF无相关的统计学结论,推测与本院程序化治疗食管闭锁有关。本院对于盲端距离大于2~3 cm,或2~3个锥体,且张力过大难以一期吻合的Ⅲ型EA患儿采用Foker’s术或胃造口术,待其患儿体重增长,食管盲端距离缩短至2个锥体时二期手术,避免I期手术吻合口张力过大而导致吻合口瘘等情况,因此统计两组的食管盲端距离并无统计学差异。
本文统计同时提示有无GER无统计学差异,然而Nawaz A[21]等指出患儿RTEF与GER以及使用丝线吻合有关,并作了相关统计支持,且Coran AG[22]提出术后GER会破坏TEF修复或出现新的TEF的观点,与本文统计结论相悖,推测是与本文纳入GER的标准有关。本文通过患儿术后7~8天复查食管造影,观察有无造影剂反流至食管,或者在术后随访时出现有无反酸,呛咳等症状,复查上消化道造影或胃镜是否胃食管反流作为诊断标准。然而新生儿的解剖生理特点容易出现生理性GER,导致该入组标准特异性不足,仅凭一次造影作为诊断依据不够严谨,且GER甚至进一步发展成胃食管反流病属于远期并发症,因此该结果仍待患儿远期甚至直到成年期的随诊,复查上消化道造影或胃镜确定有GER作为入组标准会更严谨。然而术后远期的患儿通常因反酸、呛咳等原因返诊,此时患儿已有胃食管反流病的表现,此时结合患儿食管24小时pH检测[23],再行统计学分析可更真实反映实际情况。
在国际上,出生体质量、食管盲端距离、合并先天性心脏病等通常用作评估患儿的死亡风险,例如将出生体重、肺炎、合并先天畸形作为评估等级划分标准的Waterston风险分类;按食管盲端距离进行分组,以预测术后出现吻合口瘘概率的Upadhyaya VD[24];将出生体质量、是否合并严重的先天性心脏病作为等级划分标准的Spitz分级[25],这些用来评估EA-TEF术后死亡风险的因素也是本文选定评估RTEF的高危因素重要参考。
在本文统计中,胎龄、体质量、食管盲端的距离、有无先天性心脏病、有无合并除外先心的其他先天畸形、初次手术时年龄、开放/胸腔镜手术、手术时间、气管食管瘘结扎方式、术后有无吻合口狭窄均无统计学差异;提示这些因素并不是RTEF的高危因素,而有无吻合口瘘有统计学差异(P<0.001),且回归分析得出有吻合口瘘患儿RTEF的发生率是无吻合口瘘的患儿的12倍的结论,临床工作中应重视吻合口瘘,采取避免吻合口瘘的措施如避免吻合口张力过大,术中避免广泛分离食管远端粘连[19],术中注意确切结扎气管食管瘘,确切吻合食管,出现吻合口瘘加强静脉营养支持,保持胸腔引流管充分引流以及使用有效的抗生素等措施,尽量避免吻合口瘘进而降低RTEF的风险[26]。
RTEF多数在术后2~3月确诊,[5, 27]文中的病例随访平均术后超过34.33月,中位数是34.47月,已涵盖RTEF的确诊高峰期,数据有代表性。然而并无统计少数成年后出现RTEF的病例,可能在统计上有所遗漏,仍需下一步研究分析。
