经口激光治疗下咽癌疗效单组率的Meta分析
2022-03-29丁硕黄俊伟钟琦张洋郭伟黄志刚
丁硕,黄俊伟,钟琦,张洋,郭伟,黄志刚
100730 北京,首都医科大学附属北京同仁医院 耳鼻咽喉头颈外科(丁硕、黄俊伟、钟琦、张洋、郭伟、黄志刚);100730 北京,耳鼻咽喉头颈科学教育部重点实验室(丁硕、黄俊伟、钟琦、张洋、郭伟、黄志刚)
下咽癌是头颈部常见恶性肿瘤之一,其发病率约占头颈恶性肿瘤的2%,其病理类型以鳞状细胞癌为主,约有80%的患者发病部位为梨状窝[1-3]。患者早期多无明显症状,易出现淋巴结转移及远处转移,因此就诊时常为晚期。除此以外下咽癌恶性程度高,临床晚期病例占比高,有文献提示Ⅲ~Ⅳ期患者比例可达80%~90%[4]。下咽与喉解剖位置虽然邻近,但下咽癌预后较喉癌差。近年来下咽癌的手术和放化疗治疗方案方面取得了进展,但总体预后未得到显著改善。既往文献报道早期下咽癌疾病特异生存率(disease-special survival,DSS)约为46%,而晚期DSS低于30%[5-7]。
1979年Steiner[8]报道了经口激光(transoral laser microsurgery,TLM)用于早期喉癌的治疗经验,1991年国内将CO2激光用于喉显微外科手术,并发表了关于CO2激光治疗T1期声门型喉癌的文献[9]。随着微创技术的发展,激光在肿瘤治疗方面表现出优势,其应用范围不断扩展[10],TLM微创治疗也开始用于早期下咽癌的治疗。与传统开放手术相比TLM微创手术治疗主要优点是无明显年龄限制,无需功能重建,气管切开率低,患者吞咽发音等功能恢复早[11-12]。TLM微创手术保喉率高且病发症发生率较低,有相关研究提示TLM微创围手术期出血和吸入性肺炎发生率仅0.6%~3.3%[13-15]。Kutter等[16]既往报道了55例下咽癌TLM微创治疗经验,局部控制率(local control,LC)为90%,总生存率(overall survival,OS)78%,有67%的患者需要留置胃管,但胃留置时间显著减少。
目前我国对下咽癌TLM疗效等相关数据的大综研究较少,本研究旨对下咽癌TLM治疗效果系统评价,为临床医师选择恰当的治疗方案提供更可靠的循证医学证据。
1 资料与方法
1.1 纳入与排除标准
1.1.1 纳入的研究类型 1970年至2019年6月31日已公开发表的随机对照试验、非随机的同期对照试验、病例对照研究、队列研究、系列病例报告。是否设置对照组不限,若设置对照组,其干预措施不限。
1.1.2 纳入研究对象 1)经临床诊断为下咽癌患者,采用AJCC第七版TNM分期,首次手术治疗方法为TLM,配合颈部淋巴清扫;2)在所有的研究中,根据组织学结果,采用国际指南来决定辅助治疗。辅助治疗为放疗或/和化疗,是基于不良预后指标,包括手术阳性边缘、神经或淋巴血管侵犯、累及多个淋巴结和结外淋巴结扩散;3)性别、年龄、种族不限。
1.1.3 主要评价指标 以单组率Meta分析的方式报告总体生存率、DSS、LC、保喉率和无复发生存率(recurrence-free survival,RFS)。
1.1.4 排除标准 1)重复发表的文献;2)原始研究数据无法提取且联系作者后仍无法获取者;3)仅有摘要无全文的文献、综述、经验交流或会议报告;4)样本量少于10的文献;5)第二原发肿瘤和远处转移。
1.2 检索策略
检索PubMed、Embase、Web of Science、Springer、中国知网、万方数据和SinoMed数据库,关于下咽癌TLM治疗的研究,检索时限从1970至2019年6月31日。此外,追溯纳入文献的参考文献,以补充获取相关文献。检索采取主题词和自由词相结合的方式,英文检索词包括:“hypopharyngeal carcinoma”“hypopharyngeal neoplasms”“transoral laser microsurgery”“transoral laser surgery”“laser surgery”“clinical study”,进行OR和AND运算。中文检索词:“喉咽癌”“下咽肿瘤”“经口激光”“经口激光手术”“激光手术”“临床研究”,进行或/和运算。
1.3 文献筛选和资料提取
文献筛选及资料提取由2名研究者独立完成,还要交叉核对,如果不一致,需要讨论、决定是否纳入本研究。首先检索并阅读文题进行初步筛选,剔除重复的文献,再排除明显不符合纳入标准的文献后,阅读入选文章的摘要,进而对符合要求摘要的文献进行全文阅读,最后确定文献是否符合标准,以决定是否纳入。资料提取表采用自制表格,内容有:1)纳入研究的一般信息,包括作者、发表年份、文献来源等;2)研究特征,包括研究类型、研究对象的样本量、样本资料的具体细节等;3)所关注评价指标和测量数据。
1.4 文献质量评价
文献质量评价,分别采用美国卫生保健研究和质量机构(Agency for Healthcare Research and Quality,AHRQ)制定的横断面研究评价标准[17]和纽卡斯尔-渥太华量表(Newcastle-Ottawa Scale,NOS)评价标准[18]。AHRQ共有11个条目,分别用“是”、“否”及“不清楚”作答。NOS包括三大块,共8个条目(用于队列研究和病例对照研究)。三大评分部分(研究人群选择,可比性,暴露评价或结果评价),对文献质量的评价采用了星级系统的半量化原则。
1.5 数据资料转换
应用RevMan 5.3软件无对照二分类资料需要转换数据,当不满足n×P和n(1-P)均大于 5 的条件或者事件发生数0,即发生率P不满足正态分布时,采用比值类型资料的计算方法如下:
P=ln(odds)=ln[X/(n-X)]和SE(P)=SE[ln(odds)]=根下1/5+1/n-x,式中,X为某事件的发生数,n为观察对象总数。该方法是比值类型资料的计算方法,RevMan软件计算所得的结果OR值和95%CI可信区间需进行以下转换计算才能得到率及其95%CI。效应指标的转换:OR后=OR/(1+OR)、95%CI下线转换:LL后=LLOR/(1+LLOR)、95%CI上线转换:UL后=ULOR/(1+ULOR)[19-20]。
1.6 统计学分析
应用Review Manager版本5.3(Cochrane Collaboration,http://ims.cochrane.org /revman)进行Meta分析。合并结局发生率(OR)及其95%CI。首先用χ2检验的P值和异质性指数对纳入研究结果间的异质性进行检验,若P<0.10和(或)I2≥50%,则认为各研究结果间存在异质性,采用随机效应模型进行合并分析,反之,则采用固定效应模型进行合并分析。再用Z统计量来检验总体合并效应,其显著性设置为P<0.05。对大于10篇文献的研究,使用漏斗图评价有无偏倚,根据其对称性和向中线的集中程度来判断是否偏倚和偏倚的大小。
2 结 果
最终纳入系统综述的文献[10,21-34]为前瞻性和回顾性研究,见表1。
2.1 文献质量评估、异质性和发表偏倚分析
2.1.1 文献质量评估 在Meta分析中,纳入了2项前瞻性研究和13项回顾性研究及文献,共15篇文献被纳入,994例下咽癌患者参与于了此研究。对研究文章进行质量评价,其中2篇得8分、3篇7分、10篇为5分(表1)。
2.1.2 异质性分析 LC最终合并分析存在轻度异质性(P=0.23,I2=21%),采用固定效应模型分析;3年、5年OS、5年DSS、5年RFS的分析无异质性。对以上数据采用固定效应模型分析。
2.1.3 发表偏倚分析 针对5年生存率、5年DSS进行漏斗图分析结果提示:漏斗图(5年DSS同5年OS)对称,发表偏倚不明显(图1)。
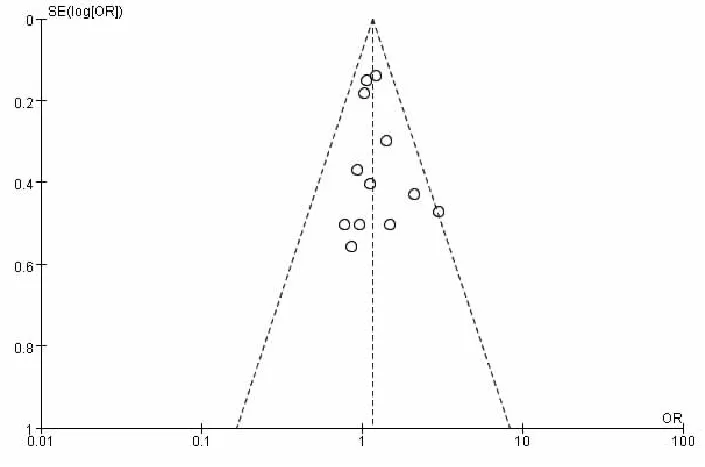
图1 5年总生存率漏斗图
2.2 Meta分析结果
2.2.1 保喉率 共有5项研究提供了保喉率的详细数据,148名患者纳入研究。采用亚洲亚组、欧洲亚组进行了亚组分析,两亚组之间无差异。在纳入的研究中评估无异质性(χ2=2.31,P=0.68,I2=0%),采用固定效应模型计算。合并效应结果显示,OR=10.39,95%CI: 6.34~17.05,如图2所示。
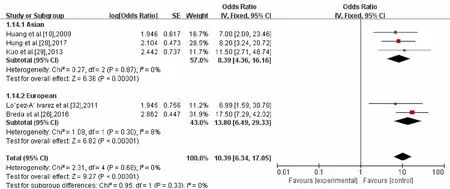
图2 5年保喉率
2.2.2 3年和5年OS 共有6篇文献中包含3年OS,共282名患者纳入研究。异质性检验P=0.55,I2=0%,无异质性,采用固定效应模型。合并后OR=2.44,95%CI:1.88~3.16(图3)。针对5年OS进行分析,符合纳入标准的12篇文献被纳入研究,共836名患者参与了研究,异质性检验P=0.63,I2=0%,故无异质性,使用固定效应模型进行合并。合并后OR=1.17,95%CI:1.01~1.36(图4)。

图3 3年总体生存率
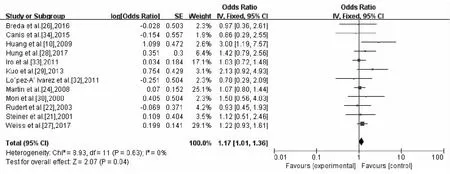
图4 5年总体生存率
2.2.3 5年DSS 针对5年DSS进行分析,共11项研究提供了详细数据,总计784名患者参与研究,评估研究无异质性(χ2=9.50,P=0.49,I2=0%),因此,采用固定效应模型来计算混合效应。合并效应结果显示,OR=2.56, 95%CI:2.19~3.00(图5)。
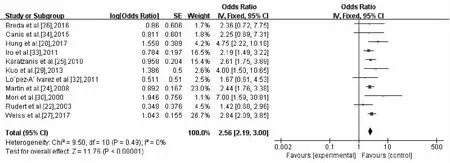
图5 5年疾病特异性生存率
2.2.4 LC 有13项研究提供了LC的详细数据,共有936名患者纳入研究。对纳入的研究中评估异质性(χ2=15.22,P=0.23,I2=21%),有轻度异质性,在可以接受范围内,以上数据采用固定效应模型计算,合并效应结果显示,OR=3.29,95%CI:2.78~3.90(图6)。其中5年T1+T2期LC无异质性(χ2=5.52,P=0.48,I2=0%),并采用固定效应模型计算,合并效应结果显示,OR=5.66,95%CI:4.30~7.46,见图7。5年T3+T4 LC也无异质性(χ2=1.79,P=0.78,I2=0%)采用固定效应模型计算,合并效应结果显示,OR=2.58,95%CI:1.84~3.63(图8),5年T1+T2 LCvs5年T3+T4 LC有差异(P=0.025)。

图6 5年局部控制率

图7 5年T1+T2局部控制率
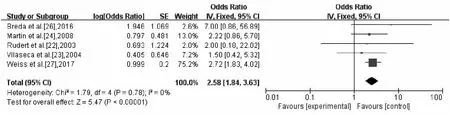
图8 5年T3+T4局部控制率
2.2.5 RFS 共有4项研究提供了关于RFS的详细数据,共有525名患者参与研究。在纳入的研究中评估无异质性(χ2=0.49,P=0.78,I2=0%),采用固定效应模型计算,合并效应结果显示,RFS风险OR=1.23,95%CI:1.00~1.49(图9)。
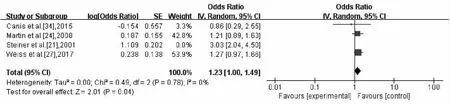
图9 5年无复发生存率
3 讨 论
NCCN诊疗指南中TLM适用于无颈部转移的T1期及选择性T2期患者。国内下咽癌外科手术及综合治疗专家共识中TLM治疗下咽癌要同时考虑术者和患者两方面因素的影响,对术者的技术经验有较高的要求。TLM不仅强调减少手术创伤,同时也强调肿瘤的完整切除和控制率[1],目前除报道用于早期下咽癌治疗,也有专家报道了TLM治疗T3和T4期下咽癌患者[21-24,26-28]。
本文Meta分析5年保喉率为91%,采用了欧洲亚组、亚洲亚组分析,其结果两亚组之间无差异,但不能除外欧洲亚组文献少(仅2篇)的影响因素。本文所分析的保喉率与Kuo等[29]报道基本相似,后者研究TLM显微手术与开放手术治疗进行对比,保喉率有差异(92%vs71%,P= 0.048),提示在部分选择下咽癌患者中TLM优于开放式部分喉切除手术。TLM微创治疗下咽癌需要对患者进行严格评估,术前影像学检查主要包括CT、MRI、PET或PST-CT及超声检查,食道镜等检查[1,21-28]。目前对局部晚期下咽癌患者应用TLM治疗存在争议,但局部晚期下咽癌患者并非绝对禁忌症[34-35]。经过严格筛选的进展期(Ⅲ、Ⅳ期)的患者通过TLM治疗,配合颈部淋巴结清扫,术后放疗/或放化疗也能获得较好的治疗效果。黄志刚[36]报道并非所有患者均适用于TLM的治疗,对基底广泛、周围组织结构受侵而难以完全暴露的病变,不宜选择TLM。TLM也以肿瘤手术原则为基础,强调肿瘤的完整切除和肿瘤控制率,不能追求微创而忽略了疗效。同时对于拒绝接受全下咽全喉切除术和/或不适合接受放射线(化疗)患者可选择TLM。TLM微创手术时间短于开放性手术,对于一般情况较差或患有其它疾病的老年患者更适宜,TLM可能更安全。
本Meta分析5年RFS 55%,5年LC为77%,T1+T2和T3+T4的LC分别是85%和72%(P<0.001),T分期越高,LC越低。本Meta分析的结果显示3、5年OS,5年DSS与2019年De Virgilio等[37]Meta分析结果相类似(3年OS:66.4%);同时与2020年Lane等[38]等人的Meta分析结果基本相似(5年OS:54%;LC:78%)。本研究中RFS与Weiss等[27]报道Ⅰ~Ⅱ、Ⅲ、Ⅳa期RFS分基本一致。但是上述两篇Meta分析中纳入研究较本文少,并且缺少国内研究。
TLM微创手术根据肿瘤部位和范围,保留至少5~10 mm安全切缘并完整切除[1,10,22- 23,27,31],要考虑气化的组织带1~2 mm,另外还有于与激光束接触的4~8个坏死细胞层,故镜下的安全切缘应大于2 mm。术中应对标本多点快速冰冻,以保证切缘的安全范围。Karatzanis等[25]报告手术切缘阳性与阴性相比,阴性患者的DSS和LC明显提高(5年DSS:77.0%vs48.1%,P=0.001和LC(88.4%vs68.7%,P=0.008)。Iro等[33]报道切缘阴性与切缘阳性患者比较有显著差异(5年OS:55.9%vs25%,P=0.001),(5年DSS:73.1%vs48.1%,P=0.001),证实了安全范围切缘对肿瘤预后的影响。
下咽组织淋巴丰富,因此下咽癌淋巴结转移率高,对颈部淋巴结清扫需要关注。下咽癌的淋巴结转移主要位于Ⅱ、Ⅲ、Ⅳ区,而Ⅰ与Ⅴ区转移率低[1]。按照病变范围和颈部检查的情况 ,在激光手术切除局部病变的同期进行颈部淋巴组织的处理,同期行择区性颈清扫术;对于不愿意接受开放手术的患者,可行术后颈部放疗控制颈淋巴转移。如局部病变非常局限,且颈部检查未发现淋巴结肿大,也可选择密切观察随诊[1]。
下咽癌TLM术后最常见的并发症是围手术期出血(3.4%~10.4%)和吸入性肺炎(2.7%~13%)[21-31]。出血和吸入性肺炎研究间存在显著的异质性(I2>75%),经敏感性分析发现结果稳定性差,故放弃并发症Meta分析。接受TLM患者较接受保留部分喉开放性手术患者相比气管插管拔出时间短(7天vs11天,P=0.010),胃管持续时间短(7天vs16天,P=0.043)。
4 结 论
TLM治疗下咽癌是一项有效的选择,在下咽癌的治疗中保证生存率的前提下,提高了保喉率,同时在确保肿瘤预后的情况下一定程度上提高了患者的生活质量。除此以外,TLM治疗结合颈部淋巴结清扫以及放化疗也可获得满意的治疗效果,但对晚期下咽癌患者的治疗要慎重选择。单组率Mate分析能够将大量的回顾性研究结果为临床工作提供一定的指导。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
