增强MRI肿瘤-皮下脂肪信号强度比值鉴别椎管内神经鞘瘤与脊膜瘤
2022-02-15赵兰锋王正阁
赵兰锋,王正阁
(1.南京大学医学院附属鼓楼医院放射科,江苏 南京 210008;2.重庆市梁平区人民医院放射科,重庆 405200)
椎管内神经鞘瘤(intraspinal schwannoma, IS)为发生于椎管内的起源于神经鞘膜细胞的肿瘤,脊膜瘤(spinal meningioma, SM)则是发生在硬脊膜内侧、起源于脑膜内皮细胞(蛛网膜内皮细胞)的肿瘤,二者影像学表现相似,术前准确鉴别诊断IS与SM对制定手术方案具有重要意义[1-2]。既往MRI鉴别IS与SM的相关研究多关注其影像学表现[3-6]。TAKASHIMA等[7]定量分析T2WI所示肿瘤与皮下脂肪的信号比值,以期为鉴别诊断提供客观可行的方法。本研究定量分析增强MRI所示IS及SM的肿瘤-皮下脂肪信号强度比值(signal intensity ratio, SIR),并评估其鉴别诊断价值。
1 资料与方法
1.1 一般资料 回顾性分析2017年1月—2020年7月76例于南京大学医学院附属鼓楼医院就诊的IS(IS组,n=43)及SM(SM组,n=33)患者。纳入标准:①经手术病理证实诊断;②影像学资料完整。排除标准:①肿瘤位于椎旁或跨椎管内外;②图像质量差,或肿瘤实性成分过少而无法勾画ROI,或采用脂肪抑制序列进行增强扫描。检查前患者均签署知情同意书。
1.2 仪器与方法 采用联影uMR770 3.0T或Philips Multiva 1.5T MR仪采集颈椎和腰椎图像,Philips 1.5T MR仪采集胸椎图像,配备脊柱线圈。轴位增强T1WI:采用T1W快速自旋回波序列(联影/Philips),颈椎TR 600/1 786 ms,TE 12.4/10 ms,层厚4/5 mm,FOV 320/200 mm×300/162 mm;腰椎TR 2 221/633 ms,TE 12.1/10 ms,层厚6/4 mm,FOV 320/180 mm×320/180 mm;胸椎TR/TE 1 435/10 ms,层厚6 mm,FOV 200 mm×166 mm;对比剂为钆喷酸葡胺或钆双胺注射液(Gd-DTPA),剂量0.2 ml/kg体质量,流率为2~3 ml/s,延迟时间25~30 s。
扫描结束后将所有轴位增强T1WI导入阅读器RadiAnt DICOM Viewer(https://radiantviewer.cn/),由具有11年以上神经影像学诊断经验的副主任医师(医师1)和主治医师(医师2)进行分析,选择肿瘤实性成分强化最大层面,避开囊变和钙化等不强化区域勾画病灶ROI,测量其信号强度(signal intensity, SI),即肿瘤SI(SI肿瘤);分别于同层面棘突正后方及其侧旁皮下脂肪共勾画3个面积为0.10~0.40 cm2的圆形或椭圆形ROI,测量其SI,取其均值为皮下脂肪SI(SI脂肪)。计算肿瘤-皮下脂肪的SIR,SIR=SI肿瘤/SI脂肪,见图1、2。
1.3 统计学分析 采用SPSS 26.0统计分析软件。以±s表示计量资料。采用双向混合模型组内相关系数(intra-class correlation coefficient, ICC)评估2名医师测量结果的一致性,ICC<0.40一致性较差,0.40~0.75一致性一般,>0.75一致性良好。以Mann-WhitneyU检验比较组间SIR差异。采用Medcalc统计分析软件绘制SIR鉴别IS与SM的受试者工作特征(receiver operating characteristic, ROC)曲线,计算曲线下面积(area under the curve, AUC),评价其诊断效能。P<0.05为差异有统计学意义。
2 结果
IS组男17例,女26例,28~75岁,平均(49.9±11.9)岁;22例病变位于腰椎,13例位于胸椎,8例位于颈椎。SM组男4例,女29例,33~74岁,平均(59.7±9.6)岁,27例病变位于胸椎,4例位于颈椎,2例位于腰椎。
2名医师测量SI肿瘤、SI脂肪及SIR结果的一致性均良好,ICC分别为0.980[95%CI(0.969,0.988)]、0.983[95%CI(0.972,0.989)]和0.946[95%CI(0.916,0.965)]。医师1测得IS组与SM组的SIR分别为0.91±0.12和0.62±0.09,医师2分别为0.88±0.12和0.64±0.10,IS组的SIR均显著高于SM组(Z=-6.825、-6.368,P均<0.001)。
ROC曲线(图3)分析显示,医师1测量SIR鉴别IS与SM的AUC为0.959[95%CI(0.886,0.991)],最佳临界值取0.77时,其诊断敏感度为86.05%,特异度为100%;医师2的AUC为0.928[95%CI(0.845,0.975)],最佳临界值为0.79时,其诊断敏感度为81.40%,特异度为96.97%。

图1 患者女,38岁,IS A、B.医师1(A)、2(B)分别勾画肿瘤(粗箭)及背部皮下脂肪(细箭)ROI的示意图; C.病理图(HE,×400)示Antoni A区(黑箭)和Antoni B区(红箭)交替排列
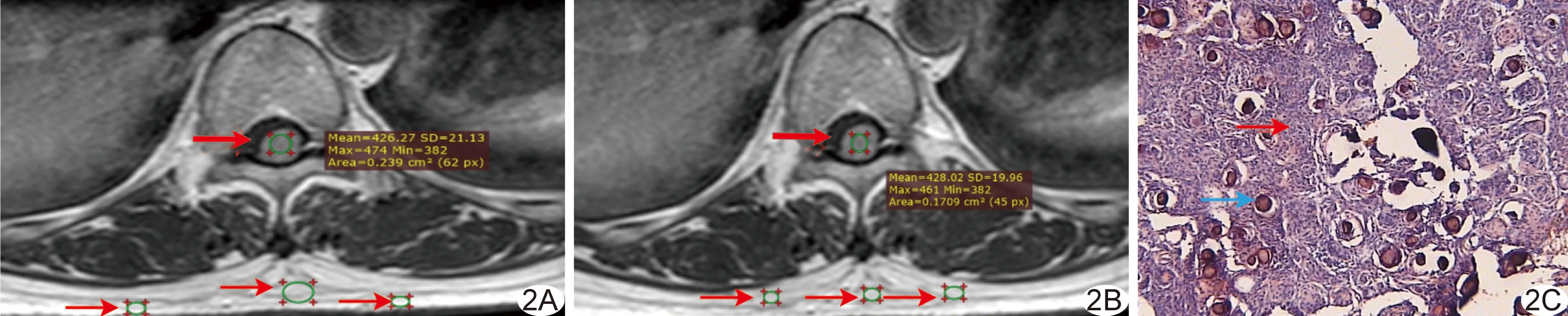
图2 患者女,56岁,SM A、B.医师1(A)、2(B)分别勾画肿瘤(粗箭)及背部皮下脂肪(细箭)ROI的示意图; C.病理图(HE,×200)示瘤细胞紧密排列成漩涡状(红箭),富含大量砂粒体(蓝箭)

图3 根据肿瘤-皮下脂肪SIR鉴别IS与SM的ROC曲线
3 讨论
髓外硬膜下肿瘤约占椎管内肿瘤的80%,以IS和SM最为常见,二者约占60%[8]。IS可发生于任何年龄,最常见于30~50岁,无明显性别差异[9],好发部位为脊柱胸腰段[10]。脑-脊膜瘤好发于中年以上患者,51~70岁为高发年龄,女性发病率偏高,尤其SM更好发于女性,在某些种族女性患者占比甚至接近90%[11],发病部位以脊椎胸段最常见[12]。本组病例一般资料与上述报道基本一致。
既往研究[3-6]结果显示,IS一般呈T1WI稍低信号、T2WI高信号,常见囊变,增强扫描呈明显强化,且易出现环形强化,常见“哑铃征”;而SM多为T1WI、T2WI等信号,少见囊变,可出现钙化,增强后明显强化,可见“脊膜尾征”。笔者在临床工作中发现IS及SM病例部分影像学表现并不典型,仅凭上述征象难以鉴别,但其间MRI强化程度存在差异,定量分析客观数据有助于鉴别诊断。本研究定量分析IS、SM增强后与背部皮下脂肪的SIR,以期为鉴别诊断提供依据。
MRI所示人体各组织结构的信号值随设备、成像序列及参数等不同而有所差异,但各结构信号的相对比值,如病灶信号/皮下脂肪信号则较为固定[7]。背部皮下脂肪较厚,易于勾画ROI,且成熟脂肪组织在增强扫描中的强化程度很轻微[13],信号稳定性较好,故本研究以之为参照物计算SIR,结果显示2名医师测量结果的一致性均非常好,表明其可重复性上佳;ROC曲线分析提示,以SIR鉴别诊断IS与SM的效能较佳,2名医师的AUC均>0.90,表明SIR可作为区分IS与SM的定量指标。
组织病理学上,IS由排列有序、交替分布的富于细胞的束状区(Antoni A区)和疏松黏液样网状区(Antoni B区)组成,网状区内存在多量大而不规则的血管,多因出现玻璃样变性而表现为厚壁透明血管[9,14],使其血管壁通透性增加,MR对比剂更易透过血管而进入组织间隙,同时网状区较大的组织间隙为容纳对比剂提供了空间,导致IS的SIR较高。SM为发生于脊髓的脑膜瘤,世界卫生组织中枢神经系统肿瘤分类将其归为Ⅰ级。脑膜瘤包括内皮细胞型、纤维型、过渡型、砂粒体型、血管瘤型等亚型,光镜下除血管瘤型脑膜瘤含丰富血管外,其余类型脑膜瘤血管含量均较低[11];另外,过渡型和砂粒体型SM内含大量由沉积的钙盐构成的砂粒体结构[11],其低信号特征与肿瘤组织产生的容积效应亦可降低增强MRI中的信号强度,导致其SIR明显低于IS。
本研究的局限性:①椎管内肿瘤病理类型多样,本研究仅分析了最常见的IS和SM,对椎管内其他类型肿瘤或肿瘤样病变需结合与脊髓、硬膜的位置关系及临床病史等进行综合分析而加以鉴别;②所用图像采集设备、参数及对比剂并不完全一致,有待前瞻性研究结果进一步验证。
综上所述,根据增强MRI中IS的肿瘤-皮下脂肪SIR高于SM可有效鉴别二者。
