自体动静脉内瘘扣眼穿刺感染9 例原因分析
2022-01-24王璐要改梅
王璐,要改梅
(晋中市中医院,山西 晋中 030600)
良好的血管通路是血液透析患者赖以生存的基本条件。中国血管通路专家组认为血液透析长期应用的血管通路应首选自体动静脉内瘘(AVF),AVF穿刺方法有绳梯法、区域法或扣眼法[1]。良好的穿刺方法可以保证透析时有充足的血流量,减少因穿刺带来的并发症,延长AVF的使用寿命。但实际工作中因区域法对护士的技术和患者的血管条件要求均比较低,临床应用比例很大;绳梯法因其对护士的技术要求高,血管需要达到一定的长度,限制了临床的使用。随着透析患者生存期延长,血管资源耗竭日益突出,扣眼法对血管的长度要求低,临床优势逐渐显现,但扣眼法穿刺的感染风险却不容忽视。本文探讨了如何减少或避免扣眼穿刺带来的感染,报告如下。
1 资料与方法
1.1 一般资料
选取2015年5月—2019年9月行血液透析AVF穿刺的患者304 例,男170 例,女134 例,年龄(48±16) 岁;糖尿病肾病99 例,高血压肾病90 例,慢性肾小球肾炎89 例,其他肾病26 例。按穿刺方法不同分为扣眼法穿刺组76 例,区域法和绳梯法穿刺组228 例。对AVF发生感染的情况进行回顾性分析。
1.2 入选标准
纳入标准:使用AVF治疗的维持性血液透析患者;规律血液透析患者,每次透析4 h;患者自愿签署知情同意书。排除标准:使用中心静脉导管的患者;个人卫生习惯差,缺乏自理能力的患者;意识、认知功能障碍患者;对钝型穿刺针过敏的患者。本研究经医院伦理委员会批准。
1.3 方法
采用日本尼普洛生产的16号钝型和锐型穿刺针。两组患者穿刺时均须严格执行无菌操作。扣眼穿刺法遵循“三同”原则,即同一进针点、同一进针角度、同一进针深度。
1.4 统计学方法
应用统计学软件SPSS 18.0对本次研究所得数据进行分析。P<0.05表示差异有统计学意义。
2 结 果
2.1 两组感染发生率比较
区域法和绳梯法穿刺组无感染病例发生;扣眼法穿刺组感染9 例,其中6 例动脉端感染,2 例静脉端感染,1 例动静脉端均发生感染,感染率为11.84%。两组比较,差异有统计学意义(P<0.05)。
2.2 临床表现
9 例患者感染症状表现为穿刺局部发红、瘙痒、肿胀、疼痛、皮温升高,针眼处渗液或脓性分泌物,其中1 例继发败血症。具体感染情况见表1。
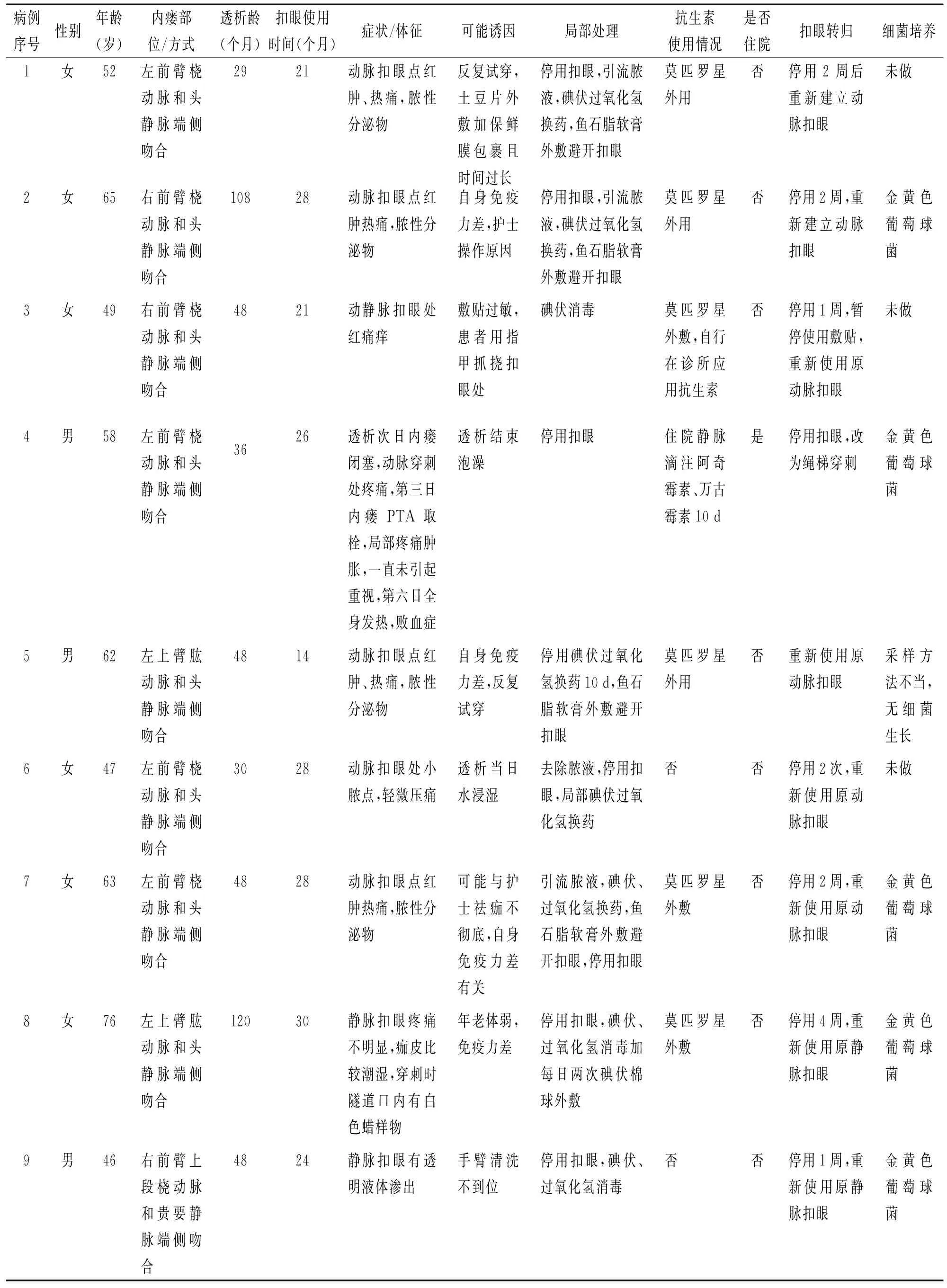
表1 9 例患者感染情况
3 讨 论
3.1 感染原因
金黄色葡萄球菌是血管通路感染率最高的致病菌[2]。本研究9 例感染患者中,细菌培养6 例,1 例因采样方法不当而无细菌生长,其余5 例分泌物均培养出金黄色葡萄球菌。不当的扣眼穿刺技术可导致潜在的威胁生命的感染,如败血症、化脓性关节炎、感染性心内膜炎等[3]。本研究观察到AVF扣眼穿刺1 年后感染逐渐出现,分析原因如下。
3.1.1 护士原因
缺乏统一操作、培训及质量控制标准;护士未掌握扣眼穿刺技术的“三同”原则;反复试穿,造成隧道内壁损伤或假隧道形成,为细菌提供了适合的生长机会。
3.1.2 去痂不彻底
由于血痂未充分湿化造成血痂去除不完全,钝针穿刺将血痂碎片带入血管造成感染;祛痂方法不正确或用锐利针头祛痂损伤扣眼周围组织,破坏了皮肤的完整性,增加了感染机会。
3.1.3 未遵循无菌操作原则
消毒不彻底,如消毒次数、消毒面积不够;个别护士无菌观念差,为确定血管方向,用未消毒的手指去触摸已消毒的血管;消毒后的皮肤未干,甚至用棉签擦拭待干的消毒液。
3.1.4 患者原因
患者扣眼的居家护理方法错误,皮肤表面细菌移行或隧道内细菌定植引起感染。本研究中病例1在居家护理时自行土豆片外敷且时间太长,给致病菌提供生长繁殖条件;病例4和病例6于透析结束后扣眼浸水或长时间泡澡。此外营养不良、年老体弱、患者免疫功能下降等均增加了扣眼感染的机会。
3.1.5 穿刺针及敷贴原因
有的患者对护理包内敷贴过敏,扣眼周围皮疹使局部皮肤的完整性破坏,抵抗力降低,加之患者用指甲抓挠扣眼局部,增加了感染机会。有的患者在锐针穿刺形成扣眼改为钝针穿刺后出现扣眼穿刺部位不愈合的情况,考虑对钝针过敏或生物不相容,更换锐针绳梯穿刺后,创面愈合。生理盐水预冲穿刺针虽可减少穿刺针过敏的发生,但预冲时有可能造成穿刺针污染,增加了扣眼穿刺点及隧道感染机会,甚至发生菌血症或败血症。
3.2 护理对策
3.2.1 充分发挥通路小组的作用
成立血管通路小组,建立血管通路档案,将血管描记资料放于病历夹中,方便护士穿刺前查阅,包括进针角度、方向、是否使用止血带、是否需要绷紧皮肤、穿刺时内瘘侧肢体的摆放位置等,以尽量减少血管壁入口和隧道移位[3]。更换护士时做好交接。
3.2.2 严格遵守操作规范
穿刺护士必须经培训考核合格后方可操作,严格执行操作规程;严格无菌操作;先充分软化血痂,去痂前皮肤消毒两次,然后用眼科无菌无齿钳去痂,避免损伤扣眼周围皮肤,去痂时动静脉扣眼各用一把眼科无齿镊;去痂后再消毒皮肤两次,消毒面积>10 cm2;生理盐水预冲穿刺针时需严格无菌;避免多次试穿,进针手法为旋转进针,使穿刺针轻轻滑入隧道,不可使用蛮力,当发生穿刺困难或失败时及时更换穿刺部位锐针穿刺;透析结束拔针前消毒穿刺部位并更换创可贴。
3.2.3 充分观察及评估
护士在穿刺前应对AVF进行认真评估,及时发现过敏及感染先兆,如局部发红、疼痛时停止穿刺该扣眼,更换穿刺部位锐针穿刺;对穿刺针过敏者先更换生物相容性好的穿刺针,无好转时更换锐针绳梯穿刺;创可贴过敏者用纱布或无菌棉球覆盖穿刺部位,胶布过敏者更换防过敏胶布,防止过敏症状加重、局部皮肤抵抗力下降而发生感染。扣眼局部发生感染时,先留取局部分泌物做细菌培养,轻者局部碘伏及过氧化氢消毒,外涂莫匹罗星软膏,重者局部出现红肿热痛有脓性分泌物时,用鱼石脂软膏外敷(避开针眼)以提脓拔毒;出现发热等全身症状时,及时住院进行全身抗感染治疗。如果扣眼出现局部增生或凹陷时更换部位重新建立扣眼。
3.2.4 加强健康教育
做好患者健康教育,告知患者不抓挠扣眼处、不长时间泡澡、正确涂抹药膏;鼓励患者参与通路管理,让每位患者记住自己的扣眼进针角度、方向及肢体的摆放位置,告知患者正确识别扣眼感染症状,早期发现感染先兆,掌握透析期间内瘘的正确护理方法。
3.2.5 改善患者的微炎症状态
提高透析用水质量,采用超纯水透析,使用生物相容性好的透析器,以减轻患者微炎症状态;提高患者免疫力;及时纠正营养不良和贫血等问题。
4 小 结
AVF是维持性血液透析患者最常用的血管通路,其使用寿命直接影响血液透析患者的生存质量。随着人口老龄化和国家医保制度的完善,透析患者生存期越来越长,血管资源耗竭的问题越来越突出。因此,探索一种最佳的动静脉内瘘穿刺方法,减少因穿刺带来的并发症,延长动静脉内瘘的使用寿命是血液净化护士面临的挑战。而AVF扣眼穿刺技术缺乏统一标准的操作指南。因此,开展扣眼穿刺技术,须制订统一扣眼穿刺操作流程、培训考核及质量控制标准,执行护士准入制度,严格无菌操作,提高护士去痂技术以及减少反复试穿,严格执行操作流程。通过健康教育,鼓励患者参与疾病管理,提高患者AVF自我护理的依从性,改变不良卫生习惯,降低扣眼穿刺感染发生率。
