经脐单孔腹腔镜与多孔腹腔镜对子宫肌瘤患者NRS评分及卵巢功能的影响
2022-01-24吴海燕徐瑶徐蕾邓洁吴玲姣黄超林
吴海燕,徐瑶,徐蕾,邓洁,吴玲姣,黄超林
(1.成都市第二人民医院妇产科,四川 成都 610021;2.成都医学院第一附属医院妇科,四川 成都 610500)
子宫肌瘤是好发于育龄期女性的良性肿瘤,且近年来发病率有上升趋势。子宫肌瘤剔除术是治疗子宫肌瘤的首要方法,特别是针对有生育需求的患者,由于其具有创伤小、对机体应激较小等优势,对维持子宫正常生理功能,确保患者术后生活质量尤为关键[1-2]。伴随微创理念的不断深入,腹腔镜子宫肌瘤剔除术在临床中得以普遍开展,并取得较显著疗效,但诸多年轻患者针对手术需求已不仅满足于保留生育能力,更要追求外观美容需求,故多孔腹腔镜子宫肌瘤剔除术的临床应用逐渐受限[3]。经脐单孔腹腔镜是经自然瘢痕通道进行操作,术后瘢痕可被覆盖,既满足了年轻女性患者的美容需求,又减少了腹壁手术操作引起并发症的风险[4-5]。迄今为止,经脐单孔腹腔镜与多孔腹腔镜子宫肌瘤剔除术在子宫肌瘤患者比较研究鲜少有报道。本研究拟探讨上述两种术式对子宫肌瘤患者卵巢功能变化情况及疼痛程度的影响,旨在为临床相关疾病术式的正确、高效开展提供参考。
1 资料与方法
1.1 一般资料
选取2019年2月至2021年2月成都市第二人民医院收治的170例子宫肌瘤患者作为研究对象,根据患者及其家属意愿选取合适的手术方案,并按照手术方案不同分为单孔组与多孔组,每组各85例。纳入标准:(1)女性;(2)符合《子宫肌瘤的诊治中国专家共识》[6]中的诊断标准;(3)均行手术治疗;(4)美国麻醉协会(American society of anesthesiologists,ASA)[7]分级≤Ⅱ级;(5)美国纽约心功能评级(New York heart association,NYHA)[8]评级≤Ⅱ级;(6)BMI<30 kg/m2;(7)患者及其家属均知情并自愿签订知情同意书。排除标准:(1)合并子宫肌瘤癌前病变、宫颈病变;(2)凝血功能障碍,或入组前3个月内服用可能影响凝血功能的药物,如阿司匹林等;(3)合并慢性盆腔炎、阴道炎等妇科炎症;(4)入组3个月内服用激素类药物;(5)合并可能影响手术开展的精神类疾病。单孔组中,年龄(39.52±2.15)岁;体重指数(BMI)(22.80±2.05)kg/m2;病程(2.25±0.35)年;肌瘤直径(5.52±1.05)cm;肌瘤数量(3.34±1.05)个;组织类型:肌壁间肌瘤58例,浆膜下肌瘤27例;单发21例,多发64例。多孔组中,年龄(39.21±2.07)岁;BMI为(22.42±2.02)kg/m2;病程(2.27±0.37)年;肌瘤直径(5.59±1.07)cm;肌瘤数量(3.38±1.07)个;组织类型:肌壁间肌瘤60例,浆膜下肌瘤25例;单发17例,多发68例。两组患者上述基线资料对比,差异均无统计学意义(P>0.05)。本研究取得医院医学伦理委员会同意。
1.2 方法
所有患者均行常规消毒铺巾,麻醉成功后,单孔组患者进行经脐单孔腹腔镜子宫肌瘤剔除术,多孔组患者则行多孔腹腔镜子宫肌瘤剔除术。单孔组:麻醉成功后,膀胱截石位,脐部约2.5 cm切口,纵形,置入一次性套管穿刺器,建立人工气腹,腹压约12 mmHg,置入腹腔镜探查,切开肌瘤浆膜,利用肌瘤钻提起子宫肌瘤,切开包膜取出瘤体,将剔除的瘤体组织放入取物袋中,由脐部取出,用可吸收缝合线整形缝合脐部切口。多孔组:全麻后截石、头低脚高位,于脐、左右麦氏点行trocar穿刺以建立气腹,并使用普通腹腔镜手术器械操作,单极电凝纵行逐层切开子宫浆膜层与肌层,暴露肌壁间肌瘤,钝性分离假包膜后切除肌瘤,电凝止血,剥除的肌瘤组织放到旋切袋中进行旋切,将切下的肌瘤经扩大的腹壁切口取出,采用普通微乔线缝合肌浆层,冲洗腹腔、排空气体、缝合穿刺点。
1.3 疗效评定
1.3.1 术后恢复情况 对比两组手术时间、术中出血量、术后肛门首次排气时间、住院时间。
1.3.2 疼痛程度 利用数字疼痛分级法(numerical rating scale,NRS)[9]分别于术后1 d、3 d评估疼痛程度:长10 cm的标尺,数字“0”代表无痛,数字“10”代表剧痛,数字越大疼痛越严重。
1.3.3 卵巢功能 分别于术前及术后2周、1个月、2个月抽取患者5 mL空腹血,以2 000 rpm,半径13.5 cm离心15 min(湖南凯达科学仪器有限公司)后取上层血清,利用酶联免疫吸附法(ELISA)及其配套试剂盒(上海酶联生物科技有限公司)检测血清抗苗勒管激素(anti mullerian hormone,AMH);放射免疫法及其配套试剂(美国R&D公司)检测促卵泡激素(FSH)、促黄体生成素(LH)、雌二醇(E2)。
1.3.4 炎症因子及免疫指标 分别与术前及术后3 d抽取5 mL空腹静脉血,3 000 rpm离心10 min后取上层血清,利用ELISA检测C反应蛋白(CRP)、白细胞介素-6(IL-6);采用流式细胞仪(美国贝克曼库尔特Epics XL型)检测患者免疫功能即CD3+、CD4+/CD8+。
1.3.5 并发症 观察并记录两组患者治疗后是否出现切口感染和盆腔粘连。切口感染表现为:切口红肿热痛,严重者有液体流出,体温升高,持续>37.5 ℃;盆腔粘连的评估标准[10]如下:(采用宫腔镜观察盆腔是否存在黏连并记录黏连的程度,轻度:黏连<25%,中度:黏连范围25%~75%,重度:黏连范围>75%。
1.4 统计学分析
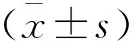
2 结果
2.1 两组术后恢复情况比较
与多孔组相比,单孔组术后肛门首次排气时间及住院时间均较短,差异有统计学意义(P<0.05);两组手术时间、术中出血量对比,差异无统计学意义(P>0.05)。见表1。
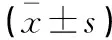
表1 两组术后恢复情况
2.2 两组NRS评分比较
术后1 d、3 d,单孔组NRS评分低于多孔组,差异有统计学意义(P<0.05)。见表2。
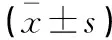
表2 两组不同时点NRS评分比较
2.3 两组卵巢功能比较
术前,两组AMH、FSH、LH、E2水平对比,差异无统计学意义(P>0.05);术后,两组患者AMH、E2逐渐下降,FSH、LH逐渐上升;术后2个月,单孔组AMH、E2低于多孔组(P<0.05),而FSH、LH高于多孔组(P<0.05)。见表3。
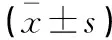
表3 两组不同时点卵巢功能指标对比
2.4 两组炎症因子及免疫指标比较
术前,两组患者IL-6、CRP、CD3+、CD4+/CD8+表达水平对比,差异无统计学意义(P>0.05);术后3 d,单孔组IL-6、CRP、CD3+、CD4+/CD8+表达水平均低于多孔组,差异有统计学意义(P<0.05)。见表4。
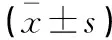
表4 两组炎症因子及免疫指标对比
2.5 两组并发症比较
单孔组患者术后发生切口感染1例,盆腔粘连2例,总发生率3.53%(3/85);多孔组患者术后发生切口感染2例,盆腔粘连4例,总发生率7.06%(6/85)。单孔组的并发症总发生率低于多孔组(3.53%vs.7.06%),差异无统计学意义(χ2=1.056,P=0.304)。
3 讨论
子宫肌瘤属于激素依赖性良性肿瘤,子宫肌瘤的癌变率可高达1.25%,发病机制与体内激素水平密切相关[11]。因此,减少子宫肌瘤患者术后卵巢功能损伤和缓解患者术后疼痛是子宫肌瘤患者治疗重点。腹腔镜属于最大程度保证内环境稳定性的微创手术,术中可通过超声刀、双极电凝止血,不仅减少炎症反应引起的应激状态,还可减少术中对病灶的机械性牵拉,防止子宫韧带、血管损伤,利于术后恢复。
本研究显示,单孔组术后肛门首次排气时间及住院时间均短于多孔组;术后两组血清AMH、E2均呈下降趋势,FSH、LH则均呈上升趋势,且单孔组波动幅度小于多孔组,表明经脐单孔腹腔镜子宫肌瘤剔除术更利于机体恢复正常激素水平,对卵巢功能影响较小。这可能是由于:(1)经脐单孔腹腔镜子宫肌瘤剔除术隶属于腹腔镜微创术,因肚脐解剖结构特殊,是腹部最薄弱的部位,且周围血管神经分布较少,利于减少出血量,避免损伤神经,有效规避了从尿道、肛门等其他自然腔道治疗导致的肠漏、腹腔镜感染等不良并发症;(2)经由肚脐等自然腔道进行手术可有效避免手术切口,缓解术后疼痛并减少切口感染、盆腔粘连等术后常见并发症的发生,实用性与安全性均较高[13];(3)与多孔腹腔镜子宫肌瘤剔除术相比,单孔腹腔镜取出子宫肌瘤时,无需旋切器,将瘤体置入取物袋中取出即可,减少恶性肿瘤的播散、种植风险[14];(4)经脐单孔腹腔镜子宫肌瘤剔除术术前无需建立气腹,减少术中CO2过度蓄积,显著减少术后因CO2气腹对膈神经刺激带来的疼痛等不适感,如疼痛[14]。
炎症因子是机体受损、感染的重要评估指标,当机体IL-6、CRP等水平持续上升时,表明机体炎症反应发生并持续加重,影响患者预后[15]。免疫功能在子宫肌瘤发生、进展过程中具有重要作用,而手术损伤易导致免疫功能因子失衡,尤其是T淋巴细胞介导的免疫机制抑制作用尤为关键[16]。本研究中,术后3 d,单孔组IL-6、CRP、CD3+、CD4+/CD8+表达均低于多孔组,表明经脐单孔腹腔镜对子宫肌瘤患者炎症应激与免疫功能影响小于多孔腹腔镜。分析其原因可能为:经脐单孔腹腔镜未增加机体额外的手术创伤,对机体创伤相对较小,进而引发的炎症应激反应和机体免疫功能波动幅度均较小[17]。此外,本研究还表明,两组患者并发症总发生率对比,差异无统计学意义(P>0.05),经脐单孔腹腔镜和多孔腹腔镜两种术式的安全性相当。由此可见,采取经脐单孔腹腔镜子宫肌瘤剔除术治疗时,子宫肌瘤患者整体获益较理想。
综上所述,与多孔腹腔镜相比,经脐单孔腹腔镜子宫肌瘤剔除术更利于子宫肌瘤患者术后恢复,可缓解疼痛程度,对卵巢功能影响较小,且机体炎症反应及免疫功能波动也均较小,未增加术后并发症的发生率,临床应用前景较广。
