血清微量元素佐助临床特征预测2型糖尿病性视网膜病变发病风险的价值及模型构建
2022-01-24高玮买买提热夏提玉苏甫卡丽比努尔艾尔肯党楠
高玮,买买提热夏提·玉苏甫,卡丽比努尔·艾尔肯,党楠
(喀什地区第二人民医院,1.眼科;2.检验科,新疆 喀什 844000)
糖尿病性视网膜病变(diabetic retinopathy,DR)是糖尿病导致的视网膜微血管渗漏和阻塞引起的微血管病变,常见临床表现包括微动脉瘤形成和视网膜内出血,是导致患者失明的主要原因[1-2]。研究[3]发现,随着糖尿病病程的延长,DR严重程度随之进行性加重,但发病机制尚未有公认的理论。因此,研究DR发生的危险因素,可为采取更加有效的干预措施提供理论依据,对控制DR病情进展有重要价值。目前认为微量元素浓度的变化在DR的发生中起着一定的作用,微量元素作为某些酶、激素、蛋白质的组成成分,直接参与细胞的代谢过程,对维持机体正常的生命活动有重要意义[4]。已有研究[5]表明,微量元素锌缺乏可加重机体对胰岛素抵抗,降低抗氧化物酶、代谢酶等活性,最终导致糖尿病视网膜病变等并发症的发生。此外,还有研究[6]发现,铜在糖尿病慢性并发症患者的血清表现为显著升高,其达到一定水平可引起糖尿病视网膜病变。目前,普遍观点认为,DR与患者年龄、病程、血糖水平等相关,国内外虽已有利用这些风险因素建立DR预测模型的构建,但预测效果各个模型高低不等[7]。本研究旨在探讨血清微量元素佐助临床特征预测DR发病风险的价值及模型构建。
1 资料与方法
1.1 一般资料
选取2019年6月至2020年6月喀什地区第二人民医院收治的120例DR患者为观察组,另选取同期收治的123例单纯糖尿病患者为对照组。纳入标准:(1)所有患者均符合中华医学会糖尿病学分会制定的关于2型糖尿病的诊断标准[8],且符合中华医学会眼科学会眼底病学组制定的DR诊断标准[9];(2)荧光素眼底血管造影检查主要表现为微动脉瘤、毛细血管扩张级通透性改变、出血渗出等;(3)年龄≥18岁;(4)临床资料完整;(5)患者及家属均知情同意参与本研究。排除标准:(1)糖尿病酮症酸中毒、高血糖高渗状态等急性代谢紊乱者;(2)合并心、肝、肾等重要脏器器质性病变者;(3)严重屈光介质混浊者;(4)合并血液系统疾病者;(5)合并慢性肾衰竭、严重贫血和出血倾向者;(6)妊娠及哺乳期妇女。本研究经医院伦理委员会批准。
1.2 方法
1.2.1 一般资料收集 包括患者性别、年龄、身高、体重、病程、吸烟史、饮酒史、体质量指数(BMI)、收缩压(SBP)、舒张压(DBP)等。
1.2.2 血清学指标检测 入院后第2天抽取晨起空腹静脉血,离心分离血清后,采用日立7600生化仪检测糖化血红蛋白(HbAlc)、空腹血糖(FPG)、餐后2 h血糖(2hPG)、肌酐(Scr)、尿素氮(SUN)、总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)水平;罗氏P800化学发光仪器测定血清胰岛素水平;放射免疫分析法检测空腹C肽、2h-C肽;原子吸收光谱法测定微量元素钾、钠、氯、钙、镁、锌含量。
1.3 观察指标
(1)一般指标:包括患者性别、年龄、身高、体重、病程、吸烟史、饮酒史,计算体质量指数(BMI)等;(2)微量元素含量:包括钾、钠、氯、钙、镁、锌含量;(3)影响DR患者发病的危险因素;(4)预测模型及单因素的预测效能。
1.4 统计学分析
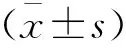
2 结果
2.1 两组患者一般指标比较
观察组患者BMI、病程、SBP、DBP、2hPG、Scr、SUN、TC、LDL高于对照组(P<0.05);血清胰岛素、空腹C肽、2h-C肽水平低于对照组(P<0.05)。见表1。
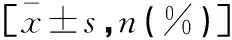
表1 两组患者一般指标比较
2.2 两组患者微量元素含量比较
两组患者钾、钙含量比较,差异无统计学意义(P>0.05);观察组钠、镁、锌含量低于对照组(P<0.05),氯含量高于对照组(P<0.05)。见表2。
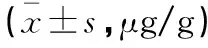
表2 两组患者微量元素含量比较
2.3 影响DR患者发病的危险因素
将表1-表2中具有统计学意义的各项指标作为自变量,是否发生DR为因变量,筛选出BMI、病程、SDP、DBP、2hPG、Scr、SUN、胰岛素、空腹C肽、2h-C肽、TC、LDL、钠、镁、氯、锌等16个指标建立预测模型回归方程:Logit(P)=-20.069+(0.275×病程)+(0.173×SDP)+(0.117×DBP)+(0.256×2hPG)+(0.325×SUN)-(0.116×胰岛素)-(0.041×2 h-C肽)-(0.039×锌)。回归过程为逐步后退法,自变量进行选择与剔除标准:α剔除为0.10,α入选为0.05。回归分析显示,病程、SBP、DBP、2hPG、SUN是DR患者发病的危险因素(OR>1),胰岛素、2h-C肽、锌是DR患者发病的保护因素(OR<1)。见表3。
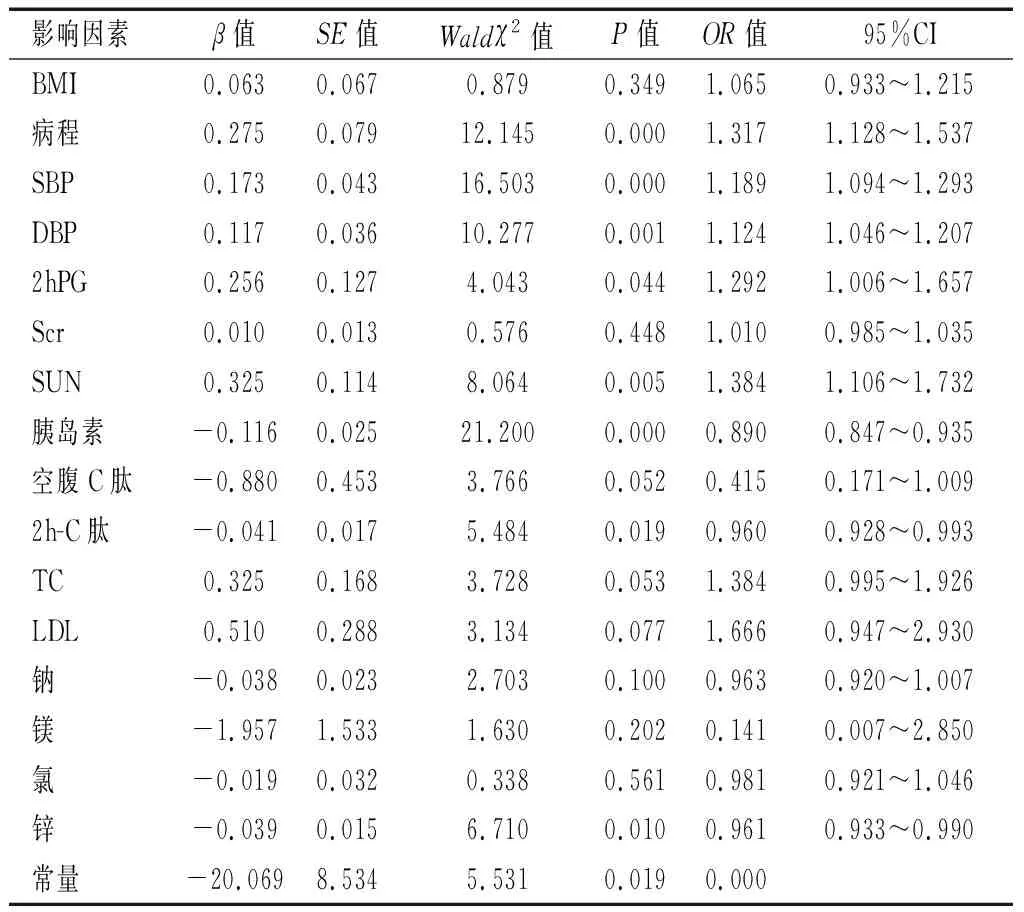
表3 影响DR患者发病的危险因素
2.4 预测模型及单因素的预测效能
利用预测模型及模型中的单因素建立预测DR发生风险的ROC曲线,结果显示,预测模型的曲线下面积(AUC)最大,胰岛素次之。见表4及图1。
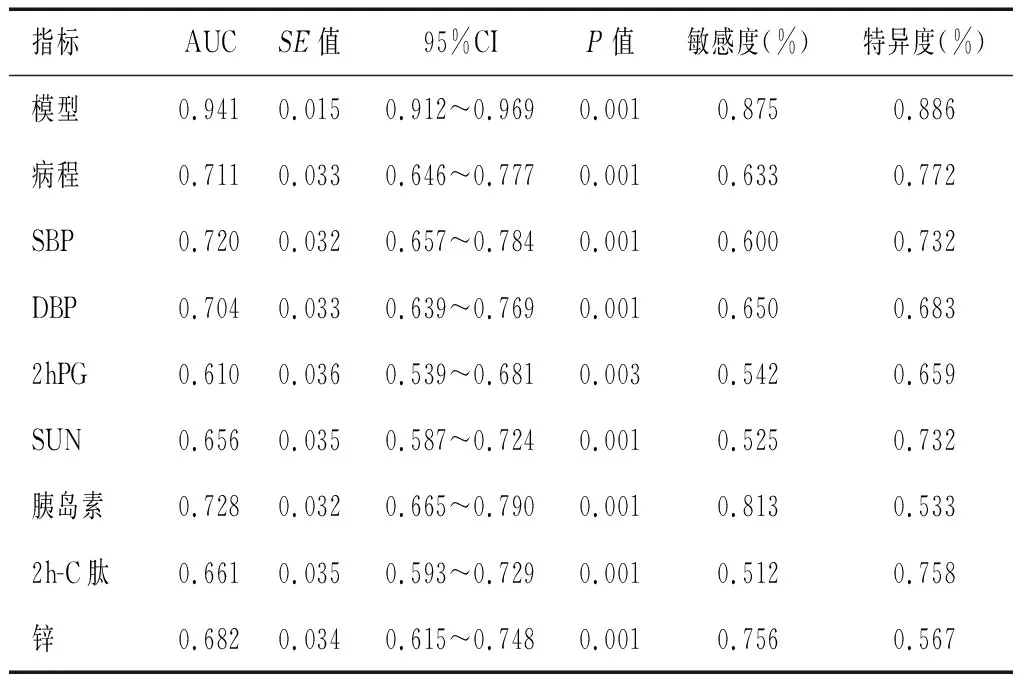
表4 ROC曲线评价模型及各单因素的预测效能
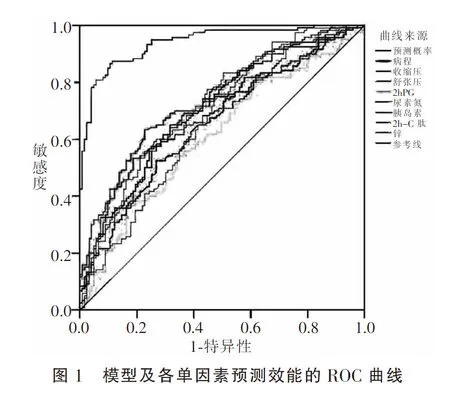
3 讨论
相关资料[10]显示,2型DR的早期干预治疗可将60年后的致盲率从50%控制在5%以下。由此可见,探究分期DR发病危险因素,对早期预防和治疗非常重要。
本研究显示,两组患者BMI、病程、SBP、DBP、2hPG、Scr、SUN、胰岛素、空腹C肽、2h-C肽、TC、LDL、钠、镁、氯、锌比较,差异有统计学意义(P<0.05)。Logistic回归分析结果显示,病程、SBP、DBP、2hPG、SUN是DR患者发病的危险因素(OR>1),胰岛素、2h-C肽、锌是DR患者发病的保护因素(OR<1)。ROC曲线分析显示,由Logistic回归分析结果建立的预测2型DR发生风险的模型具有较高的诊断价值,预测效能均高于各单项因素。目前已有研究[11]证实,糖尿病病程是2型DR病变的重要危险因素。从病理机制分析,随着糖尿病病程的增加,眼部微血管疾病的风险随之增加,眼部血管微循环改变使得血-视网膜屏障的稳定性降低,从而影响进入视网膜的胰岛素量;同时长期高血糖状态对血管的损伤越来越严重,各种代谢产物及细胞因子长时间作用于视网膜组织,进而患2型DR的风险性逐渐越大。目前,糖尿病病程已成为最为肯定的2型DR独立危险因素。本研究中,SBP、DBP每增加1个单位可使2型DR发生风险分别增加1.191倍、1.124倍,提示高血压是2型DR的危险因素,主要是由于高血压会影响视网膜血流,导致视网膜高灌注,进而损害毛细血管内皮细胞,导致视网膜水中和渗出,进而加重DR[12]。2型糖尿病患者长期高血糖水平可增加机体氧化应激反应,引发微血管持续性、进行性改变,同时使视网膜神经营养支持减少,是诱发DR的重要危险因素之一。有研究[13]发现,DR患者空腹血糖及餐后血糖均高于非DR患者,本研究中也显示同样的结果。SUN每增加1个单位可使2型DR发生风险增加1.391倍,是预测2型DR的危险因素。SUN是大血管疾病的重要预测指标,其水平升高说明已有组织缺血性坏死,可能对糖尿病血管并发症具有促进作用。李翠萍等[14]研究显示,2型糖尿病患者血清SUN水平与DR视网膜神经纤维层厚度呈负相关,DR患者视网膜神经纤维层因糖代谢紊乱而导致神经细胞及轴突凋亡,其厚度随之变薄,尿素氮水平升高,而尿素氮与2型DR视网膜神经纤维层之间的作用机制仍有待进一步探究。
近年来研究[15]发现,C肽并不是胰岛素合成过程中的伴随产物,其不仅可加强胰岛素功能,还可改善肾功能、葡萄糖利用率、骨骼肌和皮肤血流量,据此提出C肽可能是糖尿病微血管并发症的保护性因素之一。随着现代检测技术的发展,微量元素与糖尿病关系也日益受到关注。已有研究[16]证实,微量元素可影响胰岛素敏感性和胰岛分泌功能,导致糖尿病及其并发症的发生。锌是人体内重要的微量元素之一,是许多重要代谢通路中酶的基本成分,并在胰岛素代谢过程中起着重要作用,可阻止自由基相关病变,并对糖尿病导致的视网膜病变和视神经细胞凋亡有抑制作用,是DR发展的保护因素。当患者缺锌时,则会引起胰岛素颗粒减少,增加组织对胰岛素作用的抵抗,使体内氧化应激水平的升高,损伤血管内皮细胞,引起糖尿病微血管病变。
综上,2型糖尿病患者病程、收缩压、舒张压、2hPG、尿素氮是DR发生的独立危险因素,综合以上指标所建立的模型可较好的预测DR的发生,其中保护因素胰岛素相较于其他指标具有较高的预测风险价值。
