血清尿酸、胱抑素、氨基末端脑钠肽在小儿先天性心脏病伴肺动脉高压中的检测意义
2022-01-12古碧溪
古碧溪
据估计,每1 000例活产婴儿有3~4例患有先天性心脏病(congenital heart disease,CHD)[1]。CHD的常见并发症是肺动脉高压(pulmonary arterial hypertension,PAH),CHD导致的PAH占儿童PAH病例的40%以上[2]。血液左到右分流是CHD导致PAH的主要原因,这会导致肺血管血流量增加,促进对内皮细胞的损害、炎症因子和血管收缩剂的释放以及血管平滑肌细胞增生,最后PAH可发展到晚期不可逆的阶段[3]。早期纠正心脏缺损是防止PAH演变恶化的关键解决方案。右心导管检查是确定PAH的金标准,但由于它是一种侵入性技术,因此不便于筛查。经胸超声心动图检查是一种无创且更实用的诊断PAH的方法,但其敏感性和特异性不如导管检查[4]。而最近研究发现一些与PAH的诊断和随访相关的生物标记物,包括氨基末端脑钠肽(N-terminal probrain natriuretic peptide,NT-proBNP)、尿酸、胱抑素(cystatin,CysC)[5]。因此,本研究对PAH-CHD患者血清尿酸、CysC、NT-proBNP水平进行分析,并探索其检测意义,现报告如下。
1 对象与方法
1.1 研究对象 选取我院2018年1月至2019年12月就诊的CHD患者126例,其中伴有PAH患者74例作为观察组,无PAH患者52例作为对照组。观察组中男40例,女34例;年龄6个月至12岁,平均(4.49±2.28)岁;体质量6~38 kg,平均(16.75±5.59)kg;房间隔缺损40例,室间隔缺损21例,动脉导管未闭13例;NYHA心功能分级Ⅰ级14例,Ⅱ级32例,Ⅲ级19例,Ⅳ级9例;PAH程度:轻度22例,中度28例,重度24例。对照组中男29例,女23例;年龄6个月至12岁,平均(4.73±3.21)岁;体质量6~40 kg,平均(17.81±6.08)kg;房间隔缺损29例,室间隔缺损15例,动脉导管未闭8例;NYHA心功能分级Ⅰ级11例,Ⅱ级23例,Ⅲ级14例,Ⅳ级4例。两组性别、年龄、体质量、心脏病类型、心功能分级比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 参照2015版《先天性心脏病相关性肺动脉高压诊治中国专家共识》中的诊断标准[6]。PAH程度:肺动脉收缩压30~<50 mm Hg为轻度,50~<70 mm Hg为中度,≥70 mm Hg为重度。
1.3 纳入标准 (1)符合PAH-CHD的诊断标准,静息状态下肺动脉收缩压≥30 mm Hg或肺动脉平均压≥25 mm Hg,或运动时肺动脉平均压≥30 mm Hg;(2)年龄<13岁;(3)患儿家属知情同意;(4)具有完整的病例资料。
1.4 排除标准 (1)其他原因导致PAH者;(2)肿瘤患者;(3)严重感染患者;(4)服用影响指标监测药物者;(5)严重肝肾功能不全者。
1.5 观察指标 (1)通过右心导管术(美国ARROW,Swan-Ganz导管)联合PX60压力传感器(美国爱德华)检测肺动脉收缩压、肺动脉平均压;(2)抽取患者静脉血,提取血清,采用酶联吸附法使用相应试剂盒(美国罗氏)测量尿酸含量,使用sysmex-180全自动生化分析仪(日本希森美康)采用免疫透视比浊法测量NT-proBNP、CysC含量。
2 结果
2.1 两组患者血清尿酸、CysC、NT-proBNP水平比较 观察组血清尿酸、CysC、NT-proBNP水平显著高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者血清尿酸、CysC、NT-proBNP水平比较
2.2 PAH-CHD患者血清尿酸、CysC、NT-proBNP水平与临床病理特征的关系 PAH-CHD患者不同性别、年龄、心脏病类型间血清尿酸、CysC、NT-proBNP水平差异无统计学意义(P>0.05);患者血清尿酸、CysC、NT-proBNP水平与心功能等级、PAH程度有关,差异有统计学意义(P<0.05)。见表2。
表2 患者血清尿酸、CysC、NT-proBNP水平与临床病理特征的关系
2.3 血清尿酸、CysC、NT-proBNP评估PAH-CHD的ROC曲线 分别绘制血清尿酸、CysC、NT-proBNP及其联合诊断PAH-CHD的ROC曲线,血清尿酸、CysC、NT-proBNP诊断PAH-CHD截点分别为0.33 mmol/L,2.59 mg/L,312.11 ng/L,AUC分别为0.787,0.712,0.815;三者联合诊断PAH-CHD的AUC为0.874,高于三者单独诊断AUC值。见图1。
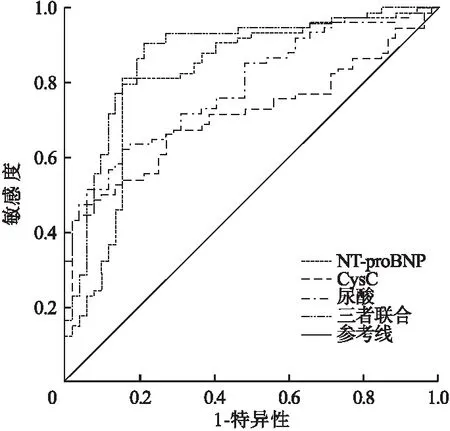
图1 血清尿酸、CysC、NT-proBNP评估PAH-CHD的ROC曲线
3 讨论
PAH可发生于婴儿期到成年期的任何年龄段,这是一种罕见的血液动力学和病理学疾病,诊断困难、预后较差,通常可导致右心衰竭和死亡[7]。PAH-CHD患儿不仅患有肺血管疾病,还包括复杂的心脏病变,如果没有早期诊断和适当的治疗方法,儿童中的PAH-CHD患者存活率很低[8]。测量血液中的生物标志物可提供有关疾病诊断、严重程度和预后的有价值的信息,促进儿科PAH-CHD的管理。
血清尿酸是心排血量降低和组织缺氧的标志,已被用于PAH的临床评估[9]。高血尿酸在PAH患者中很常见;多达80%的成人患者和60%的小儿PAH患者的血尿酸水平超过55 mg/L[10]。在本研究中,观察组血清尿酸含量显著高于对照组,与前人研究相一致。据报道,高尿酸血症与PAH的预后和严重程度有关[11]。右或左心力衰竭时血清尿酸水平升高,高尿酸血症与心力衰竭患者的症状严重程度和功能密切相关[12]。在另一项研究中,高尿酸血症在重度PAH的患者中很常见,并且在PAH患者中血清尿酸水平与右房压升高之间呈正相关[13]。本研究还表明,血清尿酸含量与患者心功能等级和PAH程度有关。血清血尿酸和PAH之间的关联机制尚未完全了解。尿酸是嘌呤代谢的最终产物,PAH-CHD患者大都表现有缺氧症状,缺氧会损害三磷酸腺苷的形成,并将三磷酸腺苷降解为二磷酸腺苷和一磷酸腺苷,该过程导致嘌呤代谢产物增加,最终结果是尿酸过量产生。另一方面,低心排血量和由此导致的肾小球滤过减少可能会降低尿酸的肾脏排泄。
CysC是一种高度敏感的肾脏滤过性内分泌标记物,其与右心室压力、功能和形态相关,并反映肾功能、炎症、血管和心肌重塑状况,而这些途径都与PAH-CHD发生相关[14]。CysC可以预测PAH-CHD患者的长期死亡率和临床事件,高水平CysC与较高的死亡率相关,CysC对临床事件如心律不齐和心力衰竭加重也有一定预测价值[15]。在心力衰竭人群中,CysC水平能反应患者预后状况,较高水平CysC患者再次住院和死亡风险更高[16]。在本研究中,观察组血清CysC含量显著高于对照组,血清CysC水平与患者心功能等级和PAH程度有关,这些结果均表明CysC水平与疾病严重程度相关。基于CysC在机体的功能分析,CysC可能是通过介导炎症反应、促进心脏细胞外基质重塑来影响疾病进程。
BNP是由其前体pro-BNP裂解产生的心脏激素,同时释放等摩尔量的NT-proBNP[17]。BNP和NT-proBNP已成为心血管疾病的重要预测和预后生物标志物。与BNP相比,NT-proBNP具有更长的半衰期,更高的血浆浓度和更好的诊断分辨率,因此是首选的生物标志物[18]。NT-proBNP与左心功能的关系已得到充分验证。而PAH会导致右心功能不全,随病情发展导致左心功能障碍,引起NT-proBNP大量释放。Kayali等[19]报道NT-proBNP水平与血流动力学测定的肺循环血流量、肺体循环血流量比和肺动脉平均压值之间显著正相关,表明NT-proBNP水平与肺动脉平均压密切相关。而在PAH患者中,病情越严重,肺动脉平均压越高,提示NT-proBNP水平可能一定程度上能反映PAH程度。而在本研究中,观察组血清NT-proBNP含量显著高于对照组,其水平与患者心功能等级和PAH程度有关。
朱英杰等[20]报道ROC曲线表明血清NT-proBNP水平对CHD患儿是否合并PAH、心衰、肺炎有诊断价值。在本研究中,根据ROC曲线分析,血清尿酸、CysC、NT-proBNP联合诊断PAH-CHD AUC值高于三者单独诊断,效能更高,因此在临床上联合观测三者水平变化对评估PAH-CHD有一定价值。
综上所述,PAH-CHD患者血清尿酸、CysC、NT-proBNP水平与心功能等级、PAH程度有一定的相关性,三者联合评估PAH-CHD具有较好的预测价值,可作为临床检测指标。
