以IMB模型引导的营养评估与支持在尿毒症维持性血液透析患者中的应用
2021-12-15刘宁徽梅文霞
刘宁徽,刘 旻,许 娜,陈 沫,梅文霞
(安徽医科大学第一附属医院 安徽合肥230022)
尿毒症系肾脏病致肾功能渐进性、不可逆性减退,直至肾功能完全丧失而引发一系列症状和代谢紊乱的临床严重综合征,而并非单独一种疾病。尿毒症患者以水、电解质、酸碱代谢紊乱为典型表现,还可伴有心血管系统、呼吸系统、血液系统、神经肌肉系统等部位的症状表现,多数患者还常因食欲不振、消化不良、厌食等胃肠道症状引发营养不良,甚至发生低蛋白血症,严重影响患者的生活质量。尿毒症患者多通过肾脏替代治疗延续生命。有研究表明,行肾脏替代治疗患者的存活时间通常为10~20年[1]。维持性血液透析作为尿毒症患者常用的肾脏替代治疗方式之一,其虽然在延长患者生存期方面能发挥积极作用,但长期接受该治疗,通常可导致患者出现肾性骨营养不良、外周神经病变、慢性炎症反应等多种并发症,还可导致患者神经肌肉系统症状不断加重,致使患者生存质量持续降低。故本研究基于信息-动机-行为技巧(IMB)模型为尿毒症维持性血液透析患者实施营养评估与支持,效果满意。现报告如下。
1 资料与方法
1.1 临床资料 选取2019年1月1日~2021年1月1日我院收治的90例尿毒症维持性血液透析患者作为研究对象。纳入标准:①血、尿常规检查和肾功能检查结果表明肾脏病已进入终末期,符合《肾脏病诊疗指南(第三版)》中尿毒症的诊断标准[2]者;②年龄≥18岁者;③内生肌酐清除率<10 ml/min或尿素氮>28.6 mol/L者;④维持性血液透析时间≥24个月者;⑤知情且自愿参与者。排除标准:①合并严重出血者;②血糖水平控制不佳者;③合并严重心脑血管疾病者;④合并恶性肿瘤疾病者;⑤胃肠道功能异常者;⑥存在意识、语言、听力等功能障碍者。将2019年1月1日~12月31日收治的42例患者作为对照组,男23例、女19例,年龄18~50(36.48±3.61)岁;透析时间3~45(18.90±2.24)个月;体质量指数(BMI)16.35~18.63(17.82±0.78)。将2020年1月1日~2021年1月1日收治的48例患者作为观察组,男27例、女21例,年龄20~49(36.66±3.72)岁;透析时间5~40(18.53±2.19)个月;BMI 16.10~18.94(17.76±0.70)。两组一般资料比较差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会审核通过。
1.2 方法
1.2.1 对照组 行常规干预。开展尿毒症和维持性血液透析知识健康教育,为患者讲解维持性血液透析治疗期间常见不良反应与注意事项,重视用药管理,督促患者遵医嘱用药;培养患者良好的饮食习惯与作息,严格控制液体摄入量;关注患者心态变化,必要时实施心理疏导;鼓励患者适当参加运动,增强体质。
1.2.2 观察组 在常规干预基础上,实施基于IMB模型的营养评估与支持。
1.2.2.1 构建IMB营养小组 由1名专科护士任组长,1名营养师和2名科室护士任组员。小组成立后,组织小组全员学习IMB模型、维持性血液透析营养管理等相关知识,熟练掌握相关理论知识和操作技巧后即可开展护理工作。
1.2.2.2 信息干预(I) 安排与患者进行首次交谈,交谈环境尽量安静。交谈过程中,对患者喜好食物、饮食结构、进食时间等饮食信息和近期是否出现胃肠道反应、是否发生肌力下降、是否存在贫血症状等营养相关问题进行详细询问并记录,通过交谈明确患者对维持性血液透析期间营养支持的了解与重视程度。
1.2.2.3 动机干预(M) ①无意图期。组长对信息干预所获信息进行整合,明确患者营养支持心理与生理需求,鼓励患者针对营养支持提出自己内心想法,并对其想法予以充分尊重。②意图期。通过一对一交谈,向患者及家属讲解营养支持在维持性血液透析治疗中的重要性,期间指出患者不良饮食习惯,纠正其饮食观念,如告知患者不良饮食习惯可导致人体出现营养不良、血钾过高、低蛋白血症等表现,甚至可引发心律不齐,用药不合理则可导致患者发生贫血等症状,以该方式提高患者及家属对合理饮食的重视程度,提高患者治疗期间营养支持配合度和积极性。③准备期。营养师利用营养风险筛查评分简表(NRS2002)评测患者营养状态,嘱咐患者连续3 d记录每日三餐饮食,包括透析日1 d、非透析日1 d及周末休息日1 d,要求患者详细记录食品名称、原料名称、原料重量及进食地点,以中国疾控中心发布《膳食调查食物图册》为标准[3],计算患者每日能量和蛋白质摄入,取3 d平均值作为患者日常饮食营养素摄入量。基于《慢性肾脏病蛋白营养治疗专家共识(2005年版)》[4],结合患者实际营养状况,为患者制订个性化营养支持方案。④行动期。NRS2002评分<3分患者,蛋白质摄入量0.8~1.0 g/(kg·d),能量摄入量35 kcal/(kg·d);NRS2002评分≥3分或年龄>60岁患者,蛋白质摄入量0.6~0.8 g/(kg·d),能量摄入量30~35 kcal/(kg·d)。蛋白质摄入以牛奶、鸡蛋、鱼、瘦肉等富含优质蛋白的食物为主,能量摄入以米饭、面食、水果等含糖量高的食物为主,具体食物种类视患者喜好而定。⑤维持期。鼓励患者坚持按照营养支持方案进行日常饮食,嘱患者利用移动医疗软件或微信群将每日饮食情况汇报给护士。
1.2.2.4 行为技巧干预(B) 指导患者正确计算食物的热量和蛋白质含量,以便患者确定摄入量;嘱患者控制液体摄入量,并指导患者控制液体摄入的技巧,如饮水时选用带刻度的杯子,小口慢饮,口渴时在水中加入薄荷叶等。
1.3 观察指标 ①营养指标水平:包括前白蛋白(PA)(参考值:280~360 mg/L)、白蛋白(ALB)(参考值:35~51 g/L)、血红蛋白(HGB)(参考值:男性120~165 g/L,女性110~150 g/L)、转铁蛋白(TRF)(参考值:2.2~4.0 g/L)及血清总铁结合力(TIBC)(参考值:男性50~77 μmol/L,女性54~77 μmol/L)。②体质量和骨骼肌质量。③肌肉功能指标:包括握力体重指数和肌力等级。a.握力体重指数:检测患者握力和体重,根据公式计算患者握力体重指数,握力体重指数=握力(kg)/体重(kg)×100。b.肌力等级:采用六级肌力标准评价患者肌力等级,0级:无肌肉收缩;1级:可见肌肉收缩,无法行自主动作;2级:可将肢体抬离床面;3级:可将重物拿起;4级:可拿起重物,并可进行一定程度抗阻运动;5级:可行抗重力和抗充分阻力运动[5]。④营养状态:采用病人提供的主观整体营养状况评估量表(PG-SGA)、营养不良炎症评分(MIS)评价患者营养状态。a.PG-SGA涉及患者营养状态自评(体重、膳食摄入、症状及活动和功能)、疾病及其与营养需求关系、代谢需求量及体格检查4个部分,评分>1分即表明患者需要营养支持,评分越高表示对营养支持的需求度越高,量表Cronbach′s α为0.833[6]。b.MIS评分表涉及10个条目,选用0~3分评分法,总分0~30分,评分>0分即表明患者存在营养不良症状,评分越高,症状越严重[7]。

2 结果
2.1 两组实施前后营养指标水平比较 见表1。

表1 两组实施前后营养指标水平比较
2.2 两组实施前后体质量、骨骼肌质量、肌肉功能比较 见表2。

表2 两组实施前后体质量、骨骼肌质量、肌肉功能比较
2.3 两组实施前后PG-SGA和MIS评分比较 见表3。
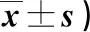
表3 两组实施前后PG-SGA和MIS评分比较(分,
3 讨论
IMB模型起源于20世纪90年代初期,最早被运用于性健康行为预测和艾滋病知识教育中,作用突出。该模型通过查明影响患者行为转变的主要因素,明确这些因素与其行为的关联性,据此制订具体干预方案对患者不良行为予以纠正,从而达到提高治疗效果的目的,目前被广泛运用于各类疾病的临床护理中。杨羚等[8]在支气管哮喘患者健康教育中运用IMB模型,6个月后随访发现,患者自我管理能力、症状控制能力及生活质量均有改善;周建仪等[9]则在其研究中探讨了运用于脑卒中患者的IMB模型护理模式的构建及其应用效果,结果显示,经6个月干预,患者神经功能和认知功能得到改善,以上两项研究表明IMB模型在临床护理中应用价值极高。
维持良好营养支持可为尿毒症患者血液透析治疗期间保持良好营养状态提供保障,传统营养支持缺乏针对性,患者错误饮食也未得到纠正,部分患者还常受心理因素影响,无视医嘱依然保持不良饮食习惯,致使患者透析并发症发生风险大幅提升[10]。IMB模型中信息、动机及行为技巧干预同时作用于同一行为,在三者共同引导下,尿毒症维持性血液透析患者在营养支持中的行为可得到积极改变,并能维持改变后的行为,促使患者营养状态得以改善[11]。信息干预可使医护人员明确患者营养支持相关信息,为接下来营养支持方案的制定奠定基础;动机干预有利于患者熟悉掌握尿毒症、维持性血液透析及营养支持相关知识,使其清楚认识到营养支持对透析效果和自身身体恢复的积极影响,改变患者治疗态度,由被动变主动,以便于患者乐于依据个性化营养支持方案进行饮食,保证合理膳食[12];行为技巧干预则能帮助患者学会食物营养成分计算方法、液体摄入控制方法等,各种营养成分的精准摄入得以实现,患者营养状态逐渐改善也可对其起到激励作用[13]。本研究结果显示,实施后,观察组PA、ALB、HGB、TRF及TIBC等营养指标均优于对照组(P<0.01),表明营养指标不断恢复,能促进患者体质量逐步提升和肌肉增长,患者肌肉功能也可得到改善[14]。观察组实施后体质量、骨骼肌质量、握力体重指数及肌力等级均优于对照组(P<0.05,P<0.01)。此外,维持性血液透析过程中,透析液污染、透析膜生物不相容性、反复穿刺等因素还可导致患者出现微炎症状态,提高患者并发症发生风险。有研究表明,微炎性状态与血液透析患者营养不良互为因果关系,患者营养状态得到改善后,可促使这种微炎症状态逐渐减弱,进而避免患者在透析期间引发并发症[15]。本研究结果显示,观察组实施后PG-SGA和MIS评分均低于对照组(P<0.01)。
综上所述,在IMB模型引导下开展营养评估与支持,可改善尿毒症维持性血液透析患者营养状态和肌肉质量,对提高患者生活质量具有重要意义。
