基于预警机制的护理干预对小儿高热惊厥病情转归及复发情况的影响
2021-11-25许稼强
许稼强 刘 岩
江苏省无锡市儿童医院急诊病房 214000
小儿高热惊厥是一种常见的儿科急症,其在年龄≤6岁的儿童中发病率为4%~6%,临床表现为双眼上翻、体温急剧升高、全身性痉挛,伴意识丧失,惊厥持续约数10秒钟至数分钟,长时间发作极易影响患儿的智力发育[1]。以往常规急诊护理急诊护士一般凭个人直觉和主观经验对患儿的病情进行判断,无法快速、准确识别潜在的急危重症患儿,极易造成患儿病情恶化[2]。因此,寻找一种安全、便捷的急诊危重症患儿病情评估工具成为临床上亟须解决的问题。改良儿童早期预警评分(Pediatric early warning score,PEWS)是一种简易的评分系统,能够从病理、生理指标对急危重症患儿的病情严重程度进行量化,从而为临床护理提供指导[3]。本文中对我院急诊科2018年10月—2020年10月接收的44例高热惊厥患儿给予PEWS评估,并根据评估结果采取分级护理,效果满意,现报道如下。
1 资料与方法
1.1 一般资料 选取我院急诊科2018年10月—2020年10月接收的88例高热惊厥患儿。纳入标准:年龄≤6岁;符合小儿高热惊厥的临床诊断标准[4];首次发病;惊厥持续时间<10min;腋下温度为38.5~40.5℃;发病后4h内入院;发作后无神经系统异常;家属对研究知情同意。排除标准:既往有癫痫病史;既往有脑外伤史;存在颅内感染;先天性发育不良;重要脏器功能障碍。将88例患儿根据入院先后顺序分对照组与观察组,各44例。对照组男24例,女20例;年龄6个月~6岁,平均年龄(2.31±0.47)岁;腋下温度为38.7~40.5℃,平均腋下温度(39.48±0.41)℃。观察组男23例,女21例;年龄5个月~6岁,平均年龄(2.33±0.51)岁;腋下温度为38.8~40.5℃,平均腋下温度(39.49±0.42)℃。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法 对照组给予常规护理,包括降温退热、抗惊厥、抗感染、吸氧等对症治疗,密切观察患儿病情变化,对反复抽搐患儿取一纱布置于其口中,避免患儿咬伤唇舌。观察组则在对照组基础上实施基于预警机制的护理干预,具体如下:
1.2.1 建立预警评估机制:建立小儿高热惊厥预警评估系统,包含体温、皮肤颜色、活动情况、脱水情况、呼吸状态及其他症状,根据患儿评估结果进行预警风险分级:(1)Ⅰ级(极度危险):体温>40.1℃,口唇发紫色,皮肤苍白或苍灰色;意识散失,且持续哭闹;呼吸急促,频率>60次/min;皮肤干燥,且弹性低;口吐白沫,胆汁样呕吐。(2)Ⅱ级(危险):体温39.1~40.0℃;口唇及皮肤均苍白;意识部分散失;呼吸急促,频率40~60次/min,且氧饱和度≤95%;弹性略低,尿量少,且毛细血管充盈>3s;存在肢体肿痛及功能障碍。(3)Ⅲ级(正常):体温<39.0℃;肤色正常;意识正常。
1.2.2 预警护理干预内容:患儿入院后立即启动预警评估系统,然后根据预警风险等进行对应护理干预。具体如下:Ⅰ级患儿给予高热惊厥护理及急救护理。(1)防控惊厥:协助患儿去枕平卧,头偏向一侧,及时松解患儿衣物,清理患儿呼吸道分泌物,对牙关紧闭患儿可将压舌板置于上下臼齿间,必要时可借助舌钳轻力度拉出舌体,迅速配合医生进行止惊处理,按捏患儿人中穴、合谷穴及内关穴等穴位2~3min。(2)防控痉挛:由下向上斜刺患儿人中穴2~3min,强化刺激,若痉挛症状未改善,则继续针刺涌泉穴进行刺激。(3)针刺退热:针刺患儿内关、太冲、曲池及合谷等穴位20min;若患儿体温过高,则可以采取针刺耳尖、耳背静脉放血,挤出4~5滴血,再擦血消毒,可以紧急降温。同时若患儿发生脑疝,遵医嘱给予小流量高压氧治疗,若患儿发生脑水肿,需遵医嘱给予降颅内压治疗,采用20%甘露醇快速静点,必要时加利尿剂;每小时评估1次。Ⅱ级患儿给予高热惊厥护理,以降温、防控惊厥为主。对患儿采取物理降温(头部冷敷、温水擦拭、温水浴)及药物降温,帮助患儿体温降至38℃以下;防控惊厥可以通过脑电图结合苯巴比妥钠控制惊厥情况,且将其负荷量控制在45mg/kg内;每3h评估1次。Ⅲ级患儿家属实施情景模拟教育,通过模拟小儿高热惊厥场景,由护士通过模型为家属进行模拟真实场景护理,包括物理药物降温法、呼吸道护理,吸氧治疗及惊厥发作时的急救方法。而后由家属模拟操作,重点是括掐人中合谷穴、温水擦拭降温、温水浴等应急措施,护士从旁指导。情景模拟教育分2次实施,5~8min/次。当患儿体温<39.0℃可对给予中药温水浴,组方艾叶、青蒿、荆芥等各15g,开水煮10min,然后等冷却至40℃,擦拭全身,并热敷头、颈、肩部1~2min,2次/d,20min/次,连续4d;每4h评估1次。
1.3 观察指标 (1)观察比较两组患儿的惊厥持续时间、住院时间、体温恢复时间。(2)观察比较两组患儿的复发情况。包括复发次数、复发间隔时间及复发体温。
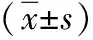
2 结果
2.1 两组患儿症状持续(恢复)时间比较 干预后,观察组患儿各项症状持续(恢复)时间均显著短于对照组(P<0.05),见表1。
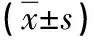
表1 两组患儿症状持续(恢复)时间比较
2.2 两组患儿复发情况比较 干预后,观察组患儿复发次数及复发体温显著低于对照组(P<0.05);复发间隔时间明显高于对照组(P<0.05),见表2。
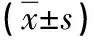
表2 两组患儿复发情况比较
3 讨论
小儿高热惊厥是急诊科常见病,病情复杂,发作时多伴有意识障碍,持续性发作极易导致小儿脑损伤,从而影响小儿智力发育[5]。病情评估是否到位对急诊患儿的症状控制及病情转归起着关键性作用[6]。以往传统的早期预警评分系统(Modified early warning score,MEWS),检验项目较多,评估较复杂,难以在儿科中开展,而单纯依靠急诊护士的主观经验对急诊患儿进行病情评估、判断,极易出现评估出错情况,难以准确预测患儿病情变化,不但会造成医疗资源浪费,同时还会导致高危患儿错失最佳救治时机[7]。PEWS评估系统是在MEWS评估系统的基础上发展起来的一种适用于儿童的新型病情评估工具,相较于传统MEWS评估系统来讲,此种评估系统指标获取更容易,更有助于筛选出高危患儿[8]。
本文中对观察组患儿给予基于预警机制的护理干预后,各项症状持续(恢复)时间均显著短于对照组,提示通过预警机制的护理干预,可以在最短时间内改善患儿的高热惊厥症状,促进病情转归。本文中患儿入院后急诊护士立即根据PEWS评估法对其病情严重程度进行评估,根据评估分值将患儿分为Ⅰ级、Ⅱ级及Ⅲ级三个预警风险级别,再对患儿实施分级护理,有效避免医疗资源浪费,使中高危患儿能够第一时间得到急救护理与高热惊厥护理,从而缩短患儿各项症状持续(恢复)时间;通过中药温水浴,不仅可以有效促进汗腺分泌,可以使药效渗透到皮肤里,舒张毛细血管,促进机体散热,达到快速降温效果;通过按捏和针刺患儿人中穴,可以镇静安神、安和脏腑,有效改善患儿的惊厥痉挛症状;耳尖穴是人体上下多条经脉的结合点,通过针刺患儿耳尖、耳背静脉放血,可以泄热祛邪、清脑明目,达到退烧作用。此外本文结果显示,研究组患儿复发情况均显著优于对照组,表明通过预警评估护理能有效预防复发,而且通过分级确定评估频次及分级护理能有效掌握患儿状态,并及时采取干预措施,可有效预防疾病复发;护理人员组织开展情景模拟教育,让家属直观进行体验,并真正掌握高热惊厥的照护技巧及复发防控,同时重视对患儿及家属的心理安抚,有效减轻患儿及家属的恐慌心理,使患儿能够主动配合治疗,进一步降低了复发的可能。
综上所述,对小儿高热惊厥实施基于预警机制的护理干预,有助于促进患儿病情转归,减少疾病复发,值得推广。
