COOK球囊及地诺前列酮栓对子痫前期孕妇引产的临床应用
2021-11-20张卫卫陈先侠卢晓倩牛锦程
张卫卫 陈先侠 卢晓倩 牛锦程
安徽医科大学附属妇幼保健院,安徽合肥 230000
子痫前期(preeclampsia,PE)是一种严重的妊娠并发症[1],危重时可导致孕产妇死亡,据世界卫生组织估计,每年约有7.6万名孕产妇死于PE,占全球孕产妇死亡率的16%[2]。临床上在综合评估母婴病情前提下选择适当的时机终止妊娠是PE重要的治疗手段,对无剖宫产指征的孕妇原则上可行阴道试产[3]。阴道分娩对PE孕妇利大于弊,但对于无临产迹象者则需计划分娩、即引产。文献报道对PE孕妇进行引产可提高阴道分娩成功率,且可以降低不良妊娠结局的发生率[4]。对PE孕妇常用引产方法包括地诺前列酮(欣普贝生)、COOK球囊、缩宫素静脉滴注[5],临床研究表明COOK子宫颈球囊及欣普贝生均可应用于病情相对平稳的PE孕妇。本研究对两者应用于PE孕妇的安全性及有效性进行研究,为临床工作选择更恰当的引产方法提供参考依据。
1 资料与方法
1.1 一般资料
选取2018年1月至2020年12月在安徽医科大学附属妇幼保健院(我院)诊断为PE并住院分娩的初产妇175例,诊断标准参考妊娠期高血压疾病诊治指南(2020)[5]。纳入标准:年龄18~35岁;妊娠37~40+6周;NST(无刺激胎心监护)反应型;单胎头位;初产妇;宫颈Bishop评分≤6分;估计胎儿体重<4000 g。排除标准:有胎膜早破;存在引产禁忌证;病情严重的子痫前期及子痫;合并其他产科并发症;合并重要脏器功能严重异常。根据引产方式的不同分为两组:使用COOK子宫颈扩张球囊引产孕妇100例纳入球囊组、使用地诺前列酮栓引产孕妇75例纳入欣普贝生组。本研究经我院医学伦理委员会审批通过,所有孕妇处置前均告知相关风险并签署知情同意书。
1.2 方法
球囊组使用COOK球囊(美国库克公司J-CRB-184000型,国 械 注 进 20152663937,生 产 批 号:13497787)促进子宫颈成熟。①经充分评估后于当晚20:00放置COOK球囊,放置前测胎心,常规外阴消毒,使用阴道窥器充分暴露宫颈后再次消毒宫颈;②将COOK球囊导管放入阴道,子宫球囊位于宫颈内,注20 ml生理盐水;③阴道球囊位于子宫口外,向外拉导管至子宫球囊接近子宫颈内口,然后向阴道球囊中注20 ml生理盐水;④依次增加两球囊中的液体量至80 ml;⑤然后将导管近端固定在患者的大腿上,术毕再次听胎心,无异常情况后孕妇返回病房,常规胎心监护半小时。球囊取出指征:①放置12 h;②胎膜破裂;③临产;④宫内感染;⑤子宫过度刺激;⑥胎儿窘迫。若球囊未自行脱落、无宫缩者则于次日早上8:00取出球囊,再次进行宫颈Bishop评分,同时根据宫颈条件行人工破膜,破膜后30 min若无有效宫缩则送至产房予0.5%缩宫素静滴。
欣普贝生组将地诺前列酮栓剂(英国FCT公司,国药准字H20140332,生产批号:MA20H03B)置于阴道后穹窿,旋转90°使其横向放置于后穹隆,放置后患者卧床至少20~30 min。取出指征:①放置12 h;②规律宫缩;③胎膜早破;④子宫过度刺激;⑤胎儿窘迫;⑥有不良反应症状。放置后每2~4小时监测一次孕妇生命体征、宫缩及胎心情况、有无不良反应。放置12 h后取出栓剂,同时行宫颈Bishop评分视宫颈条件予引产。
1.3 观察指标
收集两组孕妇年龄、BMI、孕次、分娩时孕龄、促宫颈成熟前后Bishop总评分及各项评分、各产程时间、24 h分娩率,转剖宫产率、阴道分娩率、分娩过程中的并发症[血压波动情况(收缩压≥160 mmHg或舒张压≥100 mmHg)、异常胎心情况(胎心≤90次/min或胎心≥160次/min且持续时间>20 s,胎儿窘迫除外)、胎儿窘迫、胎盘早剥、急产、产后出血、产后感染等]、新生儿窒息、新生儿Apgar评分、新生儿转入新生儿重症监护病房(NICU)率。
1.4 统计学方法
数据分析应用SPSS 20.0软件,计量资料采用()表示,采用t检验,计数资料用[n(%)]表示,采用χ2检验或Fisher精确概率法,对于方差不齐的数据,取对数后进行检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组孕妇一般资料比较
两组孕妇在年龄、BMI、分娩孕龄、孕次及处置前宫颈Bishop评分方面比较,差异无统计学意义(P>0.05)。见表1。
表1 两组孕妇一般资料比较(±s)
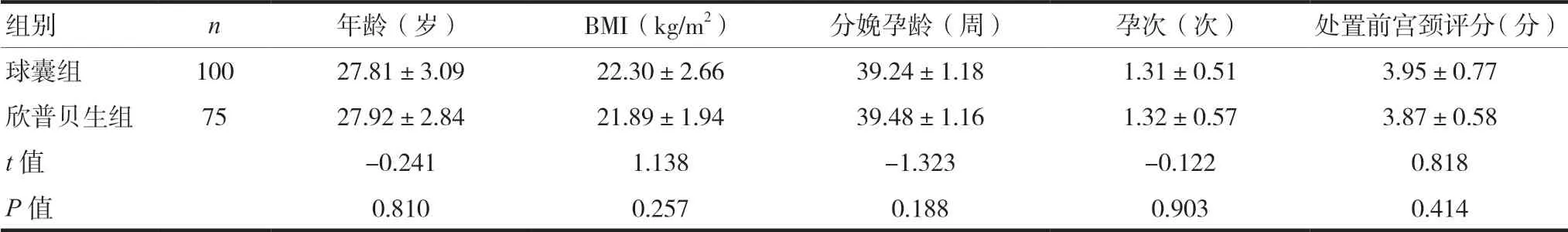
表1 两组孕妇一般资料比较(±s)
组别 n 年龄(岁) BMI(kg/m2) 分娩孕龄(周) 孕次(次) 处置前宫颈评分(分)球囊组 100 27.81±3.09 22.30±2.66 39.24±1.18 1.31±0.51 3.95±0.77欣普贝生组 75 27.92±2.84 21.89±1.94 39.48±1.16 1.32±0.57 3.87±0.58 t值 -0.241 1.138 -1.323 -0.122 0.818 P值 0.810 0.257 0.188 0.903 0.414
2.2 两组孕妇宫颈评分促宫颈成熟成功率及各产程时间比较
两组孕妇处置后宫颈Bishop评分均明显改善,分别提升(2.65±1.02)、(2.51±0.89)分;两组处置后宫颈Bishop评分及评分改善差值比较,差异均无统计学意义(P>0.05);球囊组促宫颈成熟成功率明显高于欣普贝生组,差异有统计学意义(P<0.05);球囊组第一产程、总产程时间均小于欣普贝生组,差异有统计学意义(P<0.0.5);两组第二产程时间差异无统计学意义(P>0.05)。见表2。
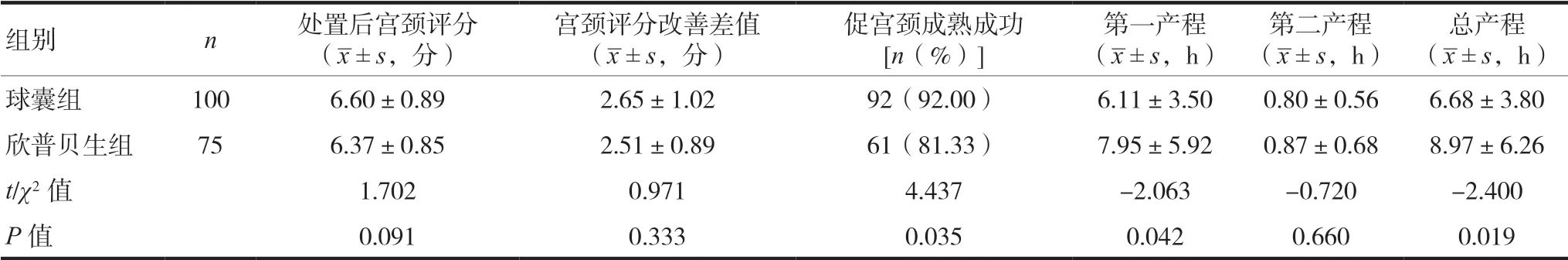
表2 两组孕妇宫颈评分、促宫颈成熟成功率、各产程时间比较
2.3 两组孕妇各项宫颈Bishop评分改善情况比较
两组孕妇宫颈管消退程度改善均明显,但宫颈管消退程度、宫口开大、宫颈位置及先露高低方面比较差异均无统计学意义(P>0.05);球囊组宫颈质地的改善较欣普贝生组明显,差异有统计学意义(P<0.05)。见表3。
表3 两组孕妇各项Bishop评分改善情况比较(±s,分)

表3 两组孕妇各项Bishop评分改善情况比较(±s,分)
组别 n 宫颈管消退程度 宫颈质地 宫颈位置 先露高低 宫口开大球囊组 100 1.62±0.92 0.62±0.62 0.32±0.57 0.04±0.37 0.11±0.42欣普贝生组 75 1.65±0.60 0.31±0.46 0.35±0.53 0.07±0.25 0.15±0.39 t值 -0.289 3.837 -0.316 -0.534 -0.585 P值 0.773 0.001 0.752 0.594 0.560
2.4 两组孕妇分娩方式比较
两组孕妇转剖宫产率、急产率比较,差异无统计学意义(P>0.05),且两组孕妇剖宫产率不高于28.00%,说明COOK球囊及欣普贝生均不会增加剖宫产率、急产率;球囊组24 h分娩率(60.00%)高于欣普贝生组(42.67%),差异有统计学意义(P<0.05)。见表4。

表4 两组孕妇分娩方式的比较[n(%)]
2.5 两组孕妇剖宫产指征的比较
分析两组孕妇剖宫产病例,球囊组26例孕妇剖宫产中胎儿窘迫10例、计划分娩失败6例、知情选择有7例、胎盘早剥3例;欣普贝生组20例剖宫产中胎儿窘迫7例、计划分娩失败3例、知情选择9例、胎盘早剥1例。分析比较,两组剖宫产指征的分布比较,差异无统计学意义(P>0.05)。见表5。
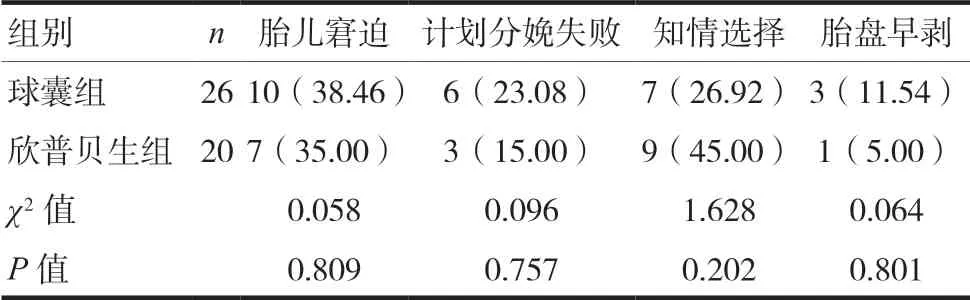
表5 两组孕妇剖宫产指征比较[n(%)]
2.6 两组孕妇引产、分娩过程及产后并发症发生情况比较
两组孕妇在分娩过程中出现胎儿窘迫、胎盘早剥、胎心异常、血压波动以及产后出血、产后尿潴留及产褥感染方面比较,差异无统计学意义(P>0.05);但欣普贝生组在引产过程中出现8例宫缩过频,球囊组未出现,差异有统计学意义(P<0.05),提示COOK球囊和欣普贝生均不会增加并发症的发生率,但欣普贝生有导致子宫过度刺激的可能。见表6。

表6 两组孕妇引产、分娩过程及产后并发症发生情况比较(n)
2.7 两组孕妇的新生儿情况比较
两组孕妇的新生儿均无严重并发症,未出现新生儿窒息、新生儿呼吸窘迫综合征、新生儿死亡及新生儿转NICU的病例;两组新生儿1、5 min Apgar评分均为9分、10分。提示使用COOK球囊及地诺前列酮栓引产均未引起新生儿不良结局的发生。
3 讨论
PE全球发病率为2%~8%,是导致孕产妇及胎儿患病和死亡的重要原因[6-7]。目前,国内外对PE的治疗以控制血压、尽量延长孕龄为主,但及时终止妊娠是治疗PE最有效的方法[8-9]。2020年指南建议无明确剖宫产指征的PE孕妇原则上以阴道试产作为终止妊娠的首选方式[3]。韩国一项研究表明,PE孕妇经阴道分娩后,再次妊娠时PE发病风险降低[10]。引产是指在自然临产前人为诱发出规律性宫缩而分娩的过程[11]。Nisa等[12]研究发现对PE孕妇进行引产并没有增加母婴不良结局的发生,且阻止了PE的进一步发展。宫颈成熟度是影响引产成功与否的重要因素,通常以宫颈Bishop评分≤6分为不成熟的宫颈状态[13]。对宫颈不成熟的孕妇进行引产不仅增加了剖宫产率,还可能导致严重不良母婴结局的发生[14]。
地诺前列酮栓和COOK子宫颈扩张球囊均已被证实可安全有效的用于PE引产[15-16],本研究也提示两者均可明显提高阴道分娩成功率。球囊组促宫颈成熟成功率高于欣普贝生组,第一产程时间、总产程时间均较欣普贝生组明显缩短,与Du等[5]的研究结果相同。COOK球囊促宫颈成熟的成功率高的原因可能与地诺前列酮栓造成宫缩过频(8例)有关。球囊组的第一产程时间小于欣普贝生组,表明COOK球囊的引产效果较地诺前列酮栓好。但李淑真等[17]的研究结果显示两组的产程无差异,分析发现COOK球囊使用方法的不同可能是导致结果差异的原因。本研究两组宫颈管消退程度改善均明显,球囊组在宫颈质地的评分改善较欣普贝生组明显,可能是两者作用机制不同导致的:地诺前列酮可以松弛宫颈平滑肌、溶解宫颈纤维胶原、促进子宫体平滑肌收缩[18];COOK球囊主要是对宫颈形成机械性的压迫来软化宫颈、还能促进内源性前列腺素的释放[19]。然而,一项研究显示COOK球囊对宫颈扩张评分的改善最大[20]。分析发现其研究对象包含经产妇,而本研究只针对初产妇,经产妇与初产妇在分娩过程中宫颈管消退与宫口开大顺序的不同可能是影响研究结果的因素。
目前对地诺前列酮栓和COOK球囊是否增加剖宫产的发生率仍存在争议,本研究的结果显示:球囊组和欣普贝生组的剖宫产率、急产率差异均无统计学意义。且通过对两组的剖宫产病例进行分析发现,两组剖宫产的指征(包括胎儿窘迫、胎盘早剥、计划分娩失败、知情选择)无明显差异,与李淑真等[17]的研究相似。但他们同时指出欣普贝生组的24 h分娩率明显高于球囊组,与本研究结果相反,分析两个研究的纳入标准、COOK球囊及地诺前列酮栓的使用方法不同以及不同医院在产程处理方式的差别可能导致了结果的差异。这提示临床医生产程处理方式对孕妇分娩结局的影响和引产方法同样大。
研究已证明了COOK球囊和地诺前列酮栓在用于正常过期妊娠孕妇的引产时的安全性[15-16]。本研究中两组PE孕妇在引产后分娩过程中并发症及母婴不良结局的发生率差异均无统计学意义,与既往的结论一致。COOK球囊的使用属于侵入性操作,有潜在增加感染的风险[13],在球囊放置过程及分娩过程中严格无菌操作可避免感染的发生。本研究中欣普贝生组出现宫缩过频8例,显著高于球囊组。Diguisto等[19]研究显示地诺前列酮也可能会引起胎儿心率异常。因此在临床对患有PE的高危孕妇使用地诺前列酮栓时,要严密观察孕妇的生命体征、宫缩的强弱、胎心的变化,及时综合评估孕妇及胎儿的情况,严格掌握地诺前列酮栓的取出指征,以减少不良事件发生。
综上所述,COOK球囊及地诺前列酮栓用于PE孕妇均可安全、有效地促进宫颈成熟,提高阴道分娩率。COOK球囊组可以提高促宫颈成熟的成功率、更显著地软化宫颈、减少第一产程的时间。因此,临床工作中应充分评估母婴综合情况后选择合适的引产方式,以保证母婴安全的前提下提高阴道分娩率。
