少血供垂体转移瘤2例并文献复习
2021-09-07王波涛陈志晔
赵 宁,王波涛,陈志晔,2
1中国人民解放军总医院海南医院放射科,海南三亚 5720132南方医科大学第二临床医学院,广州 510515
垂体转移瘤是指全身各部位的恶性肿瘤转移至垂体所致的颅内恶性肿瘤,近年来,随着影像学的发展,磁共振(magnetic resonance imaging,MRI)已经成为诊断垂体转移瘤的重要检查手段,但垂体转移瘤多为富血供肿瘤,少血供垂体转移瘤临床极为罕见,常见于肿瘤中、晚期,多为低分化肿瘤,预后较差,故临床医生对少血供垂体转移瘤的诊治经验不足,极易发生误诊。现报道2例经病理确诊的少血供垂体转移瘤,分析其MRI影像特点,并复习相关文献,以探讨垂体转移瘤的MRI诊断要点。
临床资料
病例1
病史特点:患者女,62岁,主因“间断头痛伴恶心呕吐、乏力3月余”入院。患者2018年7月无明显诱因出现间断头痛,尚能忍受,伴有恶心、呕吐、乏力等表现,当时未治疗,至2018年9月初患者上述症状加重,恶心、呕吐频率较前增多,2018年9月25日就诊于本院内分泌科,行头颅MRI检查提示:鞍区占位,考虑垂体瘤可能性大,不完全排除转移瘤可能。既往史:患者于2015年8月10日因右肺腺癌行胸腔镜下右肺下叶切除、肺门及纵隔淋巴结清扫术,术后病理示(右)肺下叶周围型浸润性腺癌。
实验室检查:甲状腺功能:游离三碘甲腺原胺酸(free triiodothyronine,FT3)4.57 pmol/L、游离甲状腺素(free thyroxine,FT4)4.88 pmol/L、促甲状腺激素(thyroid-stimulating hormone,TSH)1.68 mIU/L、总甲状腺素(total thyroxine,TT4)34.00 nmol/L、总三碘甲腺原氨酸(total triiodothyronine,TT3)1.38 nmol/L;性激素:睾酮<0.087 nmol/L、雌二醇<18.35 pmol/L、促黄体生成素(luteinizing hormone,LH)0.40 mIU/ml、催乳素39.74 μg/L、促卵泡生成素(follicle stimulating hormone,FSH)2.95 IU/L;皮质醇:早晨8时 18.91 nmol/L、下午4时 22.79 nmol/L、凌晨0时 10.87 nmol/L;促肾上腺皮质激素(adreno-cortico-tropic-hormone,ACTH):早晨8时 2.85 pmol/L、下午4时 3.01 pmol/L、凌晨0时 1.99 pmol/L;生长素 0.522 μg/L、胰岛素样生长因子1 154 ng/ml,肿瘤标志物:癌胚抗原7.010 μg/L、CA125 101.80 U/ml、胃泌素释放肽前体98 ng/L;尿比重1.008。
影像学检查:垂体增强MRI表现示鞍内病变边界清楚,病灶呈T1加权成像(T1 weighted imaging,T1WI)等信号、T2加权成像(T2 weighted imaging,T2WI)等信号,大小约 15 mm×16 mm×17 mm,增强扫描均匀轻度强化,病灶右侧见受压推挤垂体组织,垂体柄移位,左侧颈内动脉受包绕(图1)。MR动态增强见强化曲线呈快速上升型,达峰时间约为80 s,峰值较高,曲线稳定(图2)。
术后病理结果:鞍区肺转移低分化腺癌。免疫组织化学检查显示:CK 7(+)、Naps in-A(+)、TTF- 1(+)、GATA- 3(-)、P63(-)、CK(34pE12)(+)、CK5/6(-)。
病例2
病史特点:患者女,53岁。因“右眼失明1月余,左眼视力下降19 d”入院。患者于2020年1月初无明显诱因出现右眼失明,就诊于当地医院,行头颅MRI提示鞍区占位性病变,激素检查未见明显异常,未予治疗。2020年1月24日无明显诱因出现左眼视物模糊,余无特殊不适,2020年2月11日就诊于本院,行颅脑MRI检查提示鞍区占位收入院。既往史:3年前确诊右肺腺癌,行“右侧肺癌根治术”,2年前确诊左肺腺癌,行“左侧肺癌根治术”。
实验室检查:甲状腺功能:FT3 3.94 pmol/L、FT4 19.05 pmol/L、TSH 1.12 mIU/L、TT4 167.30 nmol/L、TT3 1.83 nmol/L;性激素:睾酮 0.44 nmol/L、雌二醇23.1 pmol/L、LH 13.36 mIU/ml、催乳素21.70 μg/L、FSH 38.25 IU/L、孕酮<0.159 nmol/L;皮质醇:早晨8时268.30 nmol/L、下午4时103.60 nmol/L、凌晨0时232.90 nmol/L;ACTH:早晨8时5.90 pmol/L、下午4时4.48 pmol/L、凌晨0时4.63 pmol/L。
影像学检查:垂体增强MRI表现示鞍内病变边界清楚,病灶呈T1WI等信号、T2WI等信号,大小约 26 mm×20 mm×19 mm,增强扫描均匀中度强化,病灶边缘明显强化,考虑为受压推挤的垂体组织,垂体柄显示不清,双侧视神经及颈内动脉包绕,视交叉受压上抬(图3)。
术后病理结果:结合临床病史,符合(鞍区)肺腺癌转移,垂体细胞增生。免疫组织化学结果:腺样细胞:p53(+75%),Ki- 67(+75%),EMA(+)CK(+),CK 19(+),CD 34(血管+),小细胞:CD 56(+),SyN(+),CgA(+),S- 100(+),GFAP(少数+),TTF- 1(+),Naps in A(部分+)。
讨 论
垂体转移瘤的临床研究
流行病学研究:颅内转移瘤是较为常见的继发肿瘤,但垂体转移瘤临床较为罕见,其发生率仅占垂体恶性肿瘤的1.0%~3.6%[1]。垂体转移瘤大多数发生在60~70岁,男女比例没有明显差异。
来源:垂体转移瘤的原发肿瘤均位于颅外,几乎所有组织的恶性肿瘤都可以转移到垂体[2]。女性主要由乳腺癌转移而来[3],男性主要由肺癌转移而来[4],其次是胃肠道肿瘤、前列腺肿瘤、泌尿及生殖系统肿瘤、肾肿瘤、甲状腺肿瘤等,另有一小部分垂体转移瘤的原发肿瘤来源不明[5]。
好发部位:垂体转移瘤主要好发于垂体后叶,少部分位于垂体前叶,也可转移至垂体柄等部位[6- 7]。

T1WI:T1加权成像;T2WI:T2加权成像

图2 强化曲线呈快速上升型,达峰时间约为80 s,峰值较高,曲线稳定
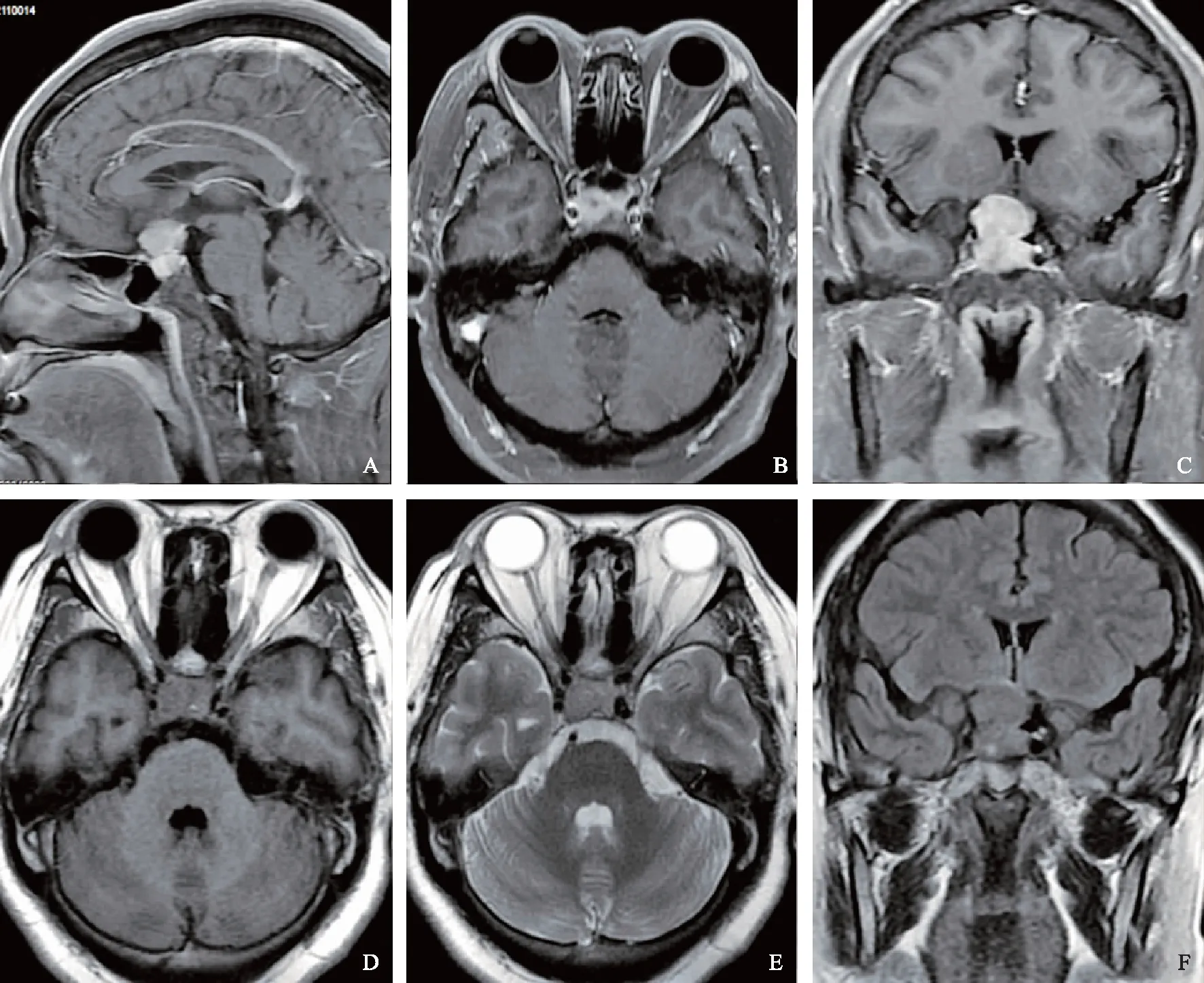
A.矢状位T1WI增强;B.横轴位T1WI增强;C.冠状位T1WI增强;D.横轴位T1WI;E.横轴位T2WI;F.冠状位液体衰减反转恢复序列
临床表现:垂体转移瘤患者多无明显的临床症状,最常见的临床症状为尿崩症[8],其他临床症状包括视力下降、视野缺损、颅高压症状、垂体功能减退或紊乱、颅神经麻痹等[9]。
垂体转移瘤的影像学表现垂体转移瘤影像学表现多变,缺乏特征性表现,其MRI表现可能与垂体瘤、肉芽肿、动脉瘤、脓肿、创伤、垂体卒中等疾病相似[10]。典型垂体转移瘤的影像学表现主要有以下特点:(1)多发生在垂体后叶和/或垂体柄;(2)T1WI呈低信号,T2WI呈高信号;(3)增强扫描呈显著强化;(4)T1WI垂体后叶高信号减低或消失;(5)垂体柄增粗;(6)瘤体骑跨鞍隔生长,呈“哑铃征”、“束腰征”,瘤周正常组织多伴水肿;(7)肿瘤压迫、侵犯或破坏邻近组织[10- 13]。
少血供垂体转移瘤的影像学特点常见的垂体转移瘤在增强扫描动脉期时强化显著,而少血供垂体转移瘤在动脉期强化不明显,本文报道的2例垂体转移瘤均符合该特征。2例少血供垂体转移瘤与常见垂体转移瘤的不同之处如下:(1)T1WI呈等信号、T2WI呈等信号,而常见的垂体转移瘤T1WI呈低信号、T2WI呈高信号;(2)MR增强扫描病灶信号低于正常垂体组织信号,呈弱对比强化,而常见的垂体转移瘤增强扫描时信号大多高于正常垂体组织,呈显著强化;(3)包绕邻近组织,而常见的垂体转移瘤多侵犯邻近组织[14- 15]。
少血供垂体转移瘤临床较为罕见。德克萨斯州大学于2012年报道的1例垂体少血供肺转移瘤,其病灶向鞍上生长,呈现“哑铃征”,增强扫描呈中度不均匀强化,蝶鞍扩大,双侧颈动脉包绕[16]。上海交通大学瑞金医院2018年报道的1例垂体少血供泌乳素瘤转移瘤,其病灶亦向鞍上生长,呈现“束腰征”,增强扫描可见轻度不均匀强化,病灶右侧见明显强化的正常受压垂体组织,垂体柄受压移位,双侧颈动脉包绕,鞍区扩大[17]。通过对比分析文献报道及本文2例垂体转移瘤的影像学特点,少血供垂体转移瘤与垂体瘤的鉴别点在于:(1)在病灶周围发现明显强化的正常垂体组织,呈物理压迫改变,而常见的垂体瘤多与垂体组织分界不清,鞍内常难以观察到正常垂体结构[18];(2)T1WI呈等信号、T2WI呈等信号,而常见的垂体瘤T1WI呈等、稍低信号,T2WI呈高信号;(3)左右不对称、形态不规则,呈浸润性生长,而常见的垂体瘤多呈膨胀性生长;(4)MR增强扫描垂体瘤呈均质性显著强化,而少血供垂体转移瘤强化程度低于正常垂体组织,两者强化程度存在明显差异;(5)强化曲线呈快速上升型,而垂体瘤不同瘤体可表现出不同的强化曲线,瘤体较大者可表现为快速上升型曲线,瘤体较小者多表现为平缓型曲线[19- 20]。
综上,结合2例垂体转移瘤MRI表现可知,对于鞍区少血供垂体转移瘤的主要诊断线索包括:(1)恶性肿瘤病史;(2)鞍内存在正常垂体结构;(3)T1WI呈等信号、T2WI呈等信号。次要诊断线索包括:(1)蝶鞍扩大,鞍底下陷;(2)可有形态学变化,如“哑铃征”、“束腰征”;(3)垂体柄受压移位;(4)可有邻近组织受累如颈内动脉包绕、视交叉上抬等征象。
