腺样体和扁桃体切除术对儿童免疫功能的影响分析
2021-07-22林伟芬陈春梅彭文静李影雪陈舒华
林伟芬,陈春梅,彭文静,李影雪,陈舒华
(广东省佛山市第二人民医院 耳鼻咽喉科,广东 佛山 528000)
0 引言
部分患儿患有阻塞性睡眠呼吸暂停低通气综合征(OSAHS),可出现睡眠过程中的呼吸暂停、反复打鼾,容易发生高碳酸血症、低氧血症等症状。此类症状对患儿的睡眠呼吸调节生理功能影响较大,还可能影响认知行为调节功能障碍,或对患儿造成血管内皮功能损害等。在这样的情况下,患儿的生长发育、行为学习能力等,都可能发生不良的变化[1]。有研究显示,该病的一个重要因素就是腺样体、扁桃体肥大,造成鼻咽部及口咽部狭窄,影响患儿上呼吸道通气,进而发病。因此在临床上可采取腺样体、扁桃体切除术治疗。不过,在术后对儿童的免疫功能可能产生一定的影响,需要深入研究。基于此,本文选取2019年4月至2021年4月收治的OSAHS患儿61例,研究了腺样体及扁桃体切除术对儿童免疫功能的影响。
1 资料与方法
1.1 一般资料。选取2019年4月至2021年4月收治的OSAHS患儿61例,其中男36例、女35例,年龄2~14岁,平均(6.15±2.915)岁,病程7个月至4年,平均(1.5±0.4)年,体质指数在12~19 kg/m2,平均(14.9±2.5)kg/m2,其中患儿行扁桃体、腺样体切除术20例、行单纯腺样体切除术37例、行单纯扁桃体切除术4例[2]。纳入标准:均符合儿童OSAHS的诊断标准,符合腺样体及扁桃体切除术的手术指征,患儿家属对本研究知情同意,医学伦理委员会批准。排除标准:有手术禁忌证的患儿,合并其它重要器官功能障碍的患儿,患有其它严重先天性疾病的患儿[3]。
1.2 方法。根据患儿疾病情况,选择相应的手术方法,其中腺样体扁桃体同时肥大的采取腺样体及扁桃体切除术;单纯腺样体肥大的患儿采取腺样体切除术;单纯扁桃体肥大的患儿采取扁桃体切除术。均行气管插管全身麻醉,使用开口器,将患儿口咽部充分暴露。经口行双侧扁桃体剥离术,使用45°鼻内镜经口腔行切割器/等离子下腺样体切除术。具体操作中,将双侧鼻腔将导管置入,到达口腔穿出,将两端收紧,提起软腭,使鼻咽部充分暴露。使用45°鼻内镜,经口腔行腺样体切除术[4]。术后对患儿观察1~3 d,注意出血情况和呼吸运动情况。术后常规使用抗生素静脉滴注,预防术后感染发生。
1.3 评价指标。比较手术前后的多导睡眠监测结果,以及手术前后不同时段的血清免疫球蛋白水平、T淋巴细胞亚群水平。多导睡眠监测时间夜间在7 h以上,监测前不要使用镇静剂,监测指标包括低通气指数、呼吸暂停指数、最长低通气时间、最长呼吸暂停时间、最低血氧饱和度。血清免疫球蛋白采用比浊法检测,T淋巴细胞亚群采用流式细胞仪检测。检测期间注意避免使用可能对免疫功能造成影响的药物。
1.4 统计学处理。对研究得到的数据,采用SPSS 20.0统计处理,用均数±标准差和数或率的形式,代表计量资料和计数资料,并用t和卡方检验,P<0.05,有统计学意义[5]。
2 结果
2.1 患儿术前术后多导睡眠监测结果比较。术后患儿的低通气指数、呼吸暂停指数、最长低通气时间、最长呼吸暂停时间均低于术前,最低血氧饱和度高于术前,均有显著差异(P<0.05)。详见表1。
表1 患儿术前术后多导睡眠监测结果比较()

表1 患儿术前术后多导睡眠监测结果比较()
时间 例数 低通气指数(次/h) 呼吸暂停指数(次/h) 最长低通气时间(s) 最长呼吸暂停时间(s) 最低血氧饱和度(%)术前 61 17.12±2.13 8.52±1.43 64.14±12.32 88.13±7.74 73.23±12.59术后 61 4.98±1.65 1.66±0.59 29.87±8.96 23.25±4.88 92.06±8.14 t - 43.218 42.535 21.578 68.012 12.047 P - 0.001 0.001 0.001 0.001 0.001
2.2 患儿手术前后不同时段血清免疫球蛋白水平比较。患儿的IgA、IgG、IgM水平,术后与术前相比有显著差异(P<0.05)。详见表2。
表2 患儿手术前后不同时段血清免疫球蛋白水平比较()
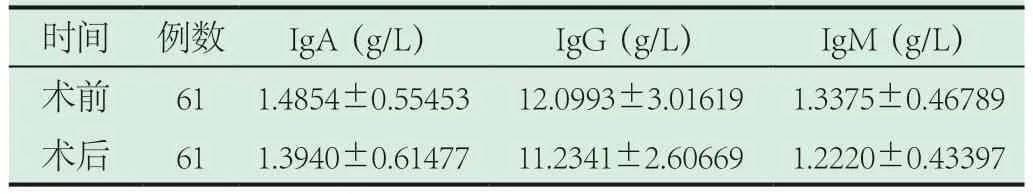
表2 患儿手术前后不同时段血清免疫球蛋白水平比较()
时间 例数 IgA(g/L) IgG(g/L) IgM(g/L)术前 61 1.4854±0.55453 12.0993±3.01619 1.3375±0.46789术后 61 1.3940±0.61477 11.2341±2.60669 1.2220±0.43397
2.3 患儿手术前后不同时段T淋巴细胞亚群水平比较。患儿的CD3、CD4水平,术后与术前相比有显著差异(P<0.05)。详见表3。
表3 患儿手术前后不同时段T淋巴细胞亚群水平比较()

表3 患儿手术前后不同时段T淋巴细胞亚群水平比较()
时间 例数 CD3 CD4术前 61 1.0690±0.22085 0.2521±0.09436术后 61 1.0246±0.21539 0.2264±0.08309
3 讨论
腺样体、扁桃体生理性肥大,是很多儿童生长发育过程中都可能出现的情况,大部分在青春期之后就会逐渐退化并消失[6]。但是如果腺样体肿大严重,造成鼻咽通气腔堵塞达到70%以上,就会对其它组织器官功能和全身健康水平产生影响。临床上将其称之为腺样体肥大,一般容易和扁桃体肥大、慢性扁桃体炎等共同存在。这种情况容易造成儿童呼吸上气道堵塞,进而引发阻塞性睡眠呼吸暂停低通气综合征(OSAHS)。针对这种疾病,当前临床上主要采取腺样体及扁桃体切除术的方法治疗,能够帮助患儿有效缓解症状,达到较高的治愈率。有研究显示,在腺样体及扁桃体切除术后,患儿的免疫功能可能会受到一定的影响。由于扁桃体的生理学功能作用比较重要,同时也是全身淋巴系统的一个重要部分,其作为第一道屏障,能够有效阻挡细菌或其它病原体的入侵,因而对于机体防御保护功能十分重要。
扁桃体当中合成分泌的免疫球蛋白,是人体免疫功能的重要组成部分。例如分泌性IgA,能够对呼吸道局部黏膜组织感染性反应加以预防,是十分重要的免疫球蛋白分子。不过,对于由于反复感染而引起慢性炎症反应病灶的扁桃体组织,切除要比保留更为有利。本文研究结果显示,对患儿进行腺样体及扁桃体切除术后,在术后早期患儿部分免疫功能指标可能发生下降,但大量研究表明,对OSAHS患儿行腺样体或扁桃体切除术后,IgA、IgG、IgM、CD4+、CD3+等免疫指标在术后90 d均能恢复到术前水平,所以OSAHS患儿行扁桃体及腺样体切除术后,免疫功能指标均能逐渐恢复至术前水平[7]。由此可见,从长期来看,腺样体及扁桃体切除术对患儿免疫功能并无明显的影响。此外,腺样体及扁桃体切除之后,虽然对机体免疫防御系统可能产生一定的影响,但是能够被脾脏、骨髓等代偿作用所弥补,因此在切除后对于儿童免疫组织及生长发育,也不会产生明显的负面作用。而且,人体咽部具有丰富的淋巴组织,在腺样体及扁桃体切除后,咽后壁淋巴滤泡、舌扁桃体等,也会出现代偿性肥大,能够将切除引起的免疫功能降低弥补回来。所以,对于腺样体及扁桃体严重肥大,已经造成患儿OSAHS疾病的情况,仍需积极采取切除术治疗。
综上所述,对儿童采取腺样体及扁桃体切除术后,短期内部分免疫指标会有所下降,但长期免疫功能可逐渐恢复到正常水平,可见该手术对儿童免疫功能影响较小。
