结核病合并糖尿病患者CT影像学特征及诊断价值
2021-06-28武汉市肺科医院糖尿病合并结核病病区湖北武汉430000
武汉市肺科医院糖尿病合并结核病病区(湖北 武汉 430000)
赵 丽 范 克 李 威 秦芬芬 秦立新 段琼红 阮汉利 郑春兰*
肺结核(tuberculosis,TB)合并糖尿病(diabetes mellitus,DM)大多起病急、进展迅速,与单纯性TB患者相比,肺部病变部位广、病变程度重,治疗较为复杂[1-2]。TB通过影响DM患者体内糖代谢,诱导肾功能损害引起酮症酸中毒[3]。DM患者体内蛋白质及脂肪代谢紊乱导致机体免疫力下降使结核杆菌易跨越防线侵入人体,血糖升高进一步为结核杆菌提供适宜的繁殖环境[4]。有研究表明,TB合并DM患者血糖控制不佳或血糖水平异常会影响抗结核药物治疗效果,故治疗应先控制血糖加以抗结核治疗促进患者痰菌转阴及结核病灶的吸收和空洞的闭合[5]。TB合并DM的患病率较一般人群高,早期诊断具有重要意义[6]。TB合并DM患者肺部影像学表现与单纯TB有一定差异。TB好发于右肺上叶尖后段、下叶背段及左肺上叶尖后段,而TB合并DM患者好发于单纯TB不易发生部位[7-8]。本研究就TB合并DM患者CT影像学特征进行研究,旨在探讨CT在检查中的诊断价值。
1 资料与方法
1.1 临床资料选择2014年至2016年我院收治的200例TB合并2型DM患者作为研究组,同时随机选取同期结核科收治的76例单纯肺结核患者作为对照组。纳入标准:年龄30~91岁;符合2003年美国糖尿病协会2型糖尿病诊断标准;符合《WS288-2017肺结核诊断标准》及《WS196-2017肺结核分类标准》中Ⅲ型肺结核诊断标准。排除标准:先天性心脏病、高血压、肝肾功能不全、造血功能障碍者;精神病患者;合并其他肺部疾病者;哺乳期或妊娠期妇女。研究组200例,男性152例,女性48例,年龄30~91岁,平均年龄(52.34±4.62)岁,糖尿病病程(6.45±2.12)年,BMI为(21.72±2.28)kg/m2;对照组76例,男性45例,女性31例,年龄36~87岁,平均年龄(53.67±4.53)岁,BMI为(17.45±2.24)kg/m2。两组患者一般资料无明显差异,具有可比性(P>0.05)。研究对象均签署知情同意书,本研究经过医院伦理委员会批准。
1.2 方法患者入院后统一填写《TB-DM流行病学调查表》,内容包括一般情况、生活习惯及既往病史、结核病-糖尿病临床特征、其他实验室检查结果(治疗前)、其他检查结果(治疗二月末)、其他检查结果(治疗三月末)、其他检查结果(治疗六月末)、其他检查结果(治疗九月末)、其他检查结果(治疗一年)、其他检查结果(治疗18月~24月)十个部分,该表由专人保管,定期将检查结果登记在册,所有患者均进行为期2~24个月跟踪调查。所有患者采用常规抗结核治疗方案(以异烟肼与利福平为主),糖尿病患者在此基础上采用口服降糖药或胰岛素治疗,严格控制饮食。动态观察患者胸部CT扫描和糖化血红蛋白(glycosylated hemoglobin,HbA1c)检测结果。胸部CT扫描:患者取仰卧位,调节64排128层螺旋CT扫描仪(美国GE公司生产,型号Optima CT660),管电压120kV,自动管电流(Auto mA)设置50~350mA,层距10mm,层厚10mm,重建层厚1.25mm,视野40cm×40cm,训练患者深吸气后屏气扫描,扫描范围从肺尖至肺底,图像传至AW4.6后处理工作站由2名主治以上职称诊断医师进行阅片。HbA1c测定:检查前一日晚8点后禁食,次日晨抽取研究组患者空腹肘静脉血3mL,送至检验科测定。
1.3 判定标准血糖控制:参照《中国2型糖尿病防治指南》(2007年),HbA1c<6.5%为控制良好。
1.4 统计学分析采用SPSS 20.0软件对数据进行统计分析。计量资料用(±s)表示,符合正态分布采用配对t检验,非正态分布采用U检验。计数资料用频数(%)表示,采用χ2检验。以P<0.05为差异具有统计学差异。
2 结 果
2.1 两组患者治疗前肺部病变位置比较研究组中共发现401个肺段出现病灶,对照组共发现148个肺段出现病灶;研究组患者左上肺舌段病变率明显低于对照组(P<0.05);研究组患者下叶基底段病变率明显高于对照组(P<0.05)。见表1。
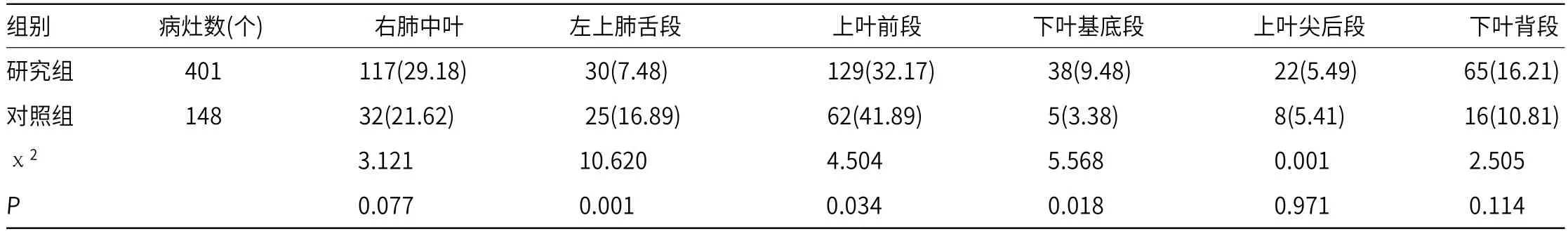
表1 两组患者治疗前肺部病变位置比较[n(%)]
2.2 两组患者治疗前肺部病灶形态比较研究组中肺部病灶以结节状阴影(72.50%)为主,次之为单个或多个空洞(56.00%),对照组中肺部病灶以斑片状阴影(68.42%)为主,次之为结节状阴影;两组患者治疗前肺部病灶形态有差异(P<0.05)。见表2、图1。

表2 两组患者治疗前肺部病灶形态比较[n(%)]

图1 CT影像特征。图1A~图1B:患者男性,72岁,诊断为肺结核伴2型糖尿病,右肺上叶尖后段见斑片状阴影。图1C~图1D:患者男性,57岁,诊断为肺结核伴2型糖尿病,右肺中叶可见斑片状阴影,左肺上肺舌段可见片状阴影同时伴有空洞形成。
2.3 治疗后患者病灶情况比较经过三个月抗结核与降糖治疗后,研究组中血糖控制良好有125例(62.50%),其中病灶好转109例(87.20%),病灶扩大6例(37.50%),周围出现新斑片阴影10例(62.50%);血糖控制较差75例(37.50%),其中病灶好转43例(57.33%),病灶扩大18例(56.25%),空洞增大9例(28.13%),合并支气管播散5例(15.63%);对照组中病灶好转68例(89.47%),病灶扩大5例(6.58%),空洞增大2例(2.63%),周围出现新斑片阴影1例(1.28%)。
3 讨 论
DM患者免疫功能低下时可增加结核杆菌感染风险,有文献报道,DM合并初治肺结核患者耐药率较单纯肺结核患者高,且DM患者体内HbA1c水平越高耐药率越高[9-10]。临床上结核病以抗结核药物治疗为主,但有文献指出,抗结核药物治疗可引起体内糖代谢紊乱,若患者合并DM尤其是血糖控制不良可加速疾病发展[11]。刘瑜等[12]研究发现,由于TB与DM间相互影响,治疗期间一方面应控制血糖水平,另一方面还应适当延长抗结核治疗时间。影像学角度而言,TB合并DM较单纯TB患者病灶分布广、面积大、病灶部位较为少见且不典型[13]。有文献报道,TB合并DM较单纯TB患者具有痰涂片阳性率、结核抗体阳性率、空洞形成率及上肺病变率高的特点,治疗效果相对差疗程完成遗留病灶较单纯肺结核面积大[14]。因此,早期正确识别TB合并DM对患者预后具有促进作用。
本研究通过对TB合并DM患者及单纯TB患者进行CT检查共发现549个肺段出现病灶,其中研究组发现401个病灶肺段,对照组发现148个病灶肺段。单纯TB患者肺部病变部位以上叶尖后段和下叶背段为主,TB合并DM患者肺部病变部位以上叶前段和右肺中叶为主,说明TB合并DM肺部病变部位易好发于单纯TB少见部位,临床上若发现结核病灶部位发生于少见部位时应引起重视。两组在左上肺舌段及下叶基底段中具有差异,说明两组患者在此两个部位检测上具有鉴别价值。同时研究还发现单纯TB患者肺部病灶形态以斑片状阴影及结节状阴影为组,TB合并DM患者肺部病灶形态以结节状阴影及空洞为主,说明TB合并DM可致病情进展,炎症扩散导致肺部空洞形成。本研究对患者进行了为期三个月的动态观察后发现,通过治疗血糖控制良好患者病灶好转率为87.20%,血糖控制较差患者病灶好转率为57.33%,对照组患者病灶好转率为89.47%,说明通过控制血糖可明显提高患者治疗效果。
综上所述,TB合并2型DM患者CT影像学具有明显特征,可与单纯TB鉴别,具有一定诊断价值,可为临床提供参考。
