取卵后第3天红细胞比容与卵巢高反应患者发生卵巢过度刺激综合征的关系▲
2021-05-10黄映琴黄冬梅文茜茜
黄映琴 黄冬梅 黄 玲 文茜茜 梁 琳 殷 妹 张 波
(广西壮族自治区妇幼保健院生殖中心,南宁市 530003,电子邮箱:1217667556@qq.com)
卵巢过度刺激综合征(ovarian hyperstimulation syndrome,OHSS)是潜在的致命性医源性并发症,在卵巢刺激周期中轻度OHSS发病率为20%~33%,中度或重度OHSS为3%~8%,而在高危患者如多囊卵巢(polycystic ovary,PCO)或高获卵数患者中OHSS发生率甚至更高[1]。OHSS的特征是卵巢增大,血管内液体急性转移至第三间隙,导致腹水、胸腔积液,随后出现循环容积减少、血液高凝状态,这增加了静脉血栓形成和器官灌注减少的风险[2],同时其还可导致潜在的心血管或神经系统致命事件的发生[3]。研究显示,年龄、体重指数、多囊卵巢综合征(polycystic ovarian syndrome,PCOS)、发育卵泡数、人绒毛膜促性腺激素(human chorionic gonadotrophin,hCG)日雌二醇水平、获卵数等是OHSS发生的相关风险因素[4-5],这些因素被应用于临床预测OHSS的发生,但目前没有哪一项指标被证明可以独立地预测OHSS。另外有研究显示,OHSS形成过程出现的血液浓缩反应导致红细胞比容(hematocrit,HCT)水平升高,HCT也是OHSS的预测指标[6],但这类研究较少。本研究选择获卵数≥15个和(或)hCG日雌二醇水平≥11 010 pmol/L的卵巢高反应患者作为研究对象,分析HCT与卵巢高反应患者发生OHSS的关系,并评估HCT对OHSS的预测作用。
1 资料与方法
1.1 临床资料 回顾性分析2017年1月至2019年10月在广西壮族自治区妇幼保健院生殖中心行体外受精(invitrofertilization,IVF)/卵胞浆内单精子注射(intracytoplasmic sperm injection,ICSI)助孕时发生卵巢高反应的159例患者的临床资料。纳入标准:(1)行第1或2周期IVF/ICSI助孕的患者;(2)获卵数≥15枚和(或)hCG日雌二醇水平≥11 010 pmol/L的卵巢高反应者[7-8]。排除标准:(1)基础促卵泡激素(follicle-stimulating hormone,FSH)>10U/L;(2)数据不全者。参照文献[9]中的诊断标准,将取卵后第3~5天发生OHSS(均在行血常规检查之后发生)的53例患者作为OHSS组,未发生OHSS的106例患者作为非OHSS组。
1.2 治疗方法 (1)采用长方案或拮抗剂方案进行促排卵。于黄体中期使用促性腺激素释放激素激动剂曲普瑞林注射液(博福-益普生制药有限公司,批号:T13270)1.25 mg皮下注射一次进行降调节;达到降调节标准后(卵泡直径均<1 cm、子宫内膜厚度<0.5 cm、血清雌二醇<183.5 pmol/L),给予重组人促卵泡激素(德国默克雪兰诺公司,批号:BA060988)或人绝经期促性腺激素(丽珠医药,批号:201004)控制性超排卵,或者在月经来潮第2~3天给重组人促卵泡激素或人绝经期促性腺激素75~225 IU/d肌肉注射控制性超排卵;当卵泡直径达到12~14 mm,给予醋酸加尼瑞克(默沙东公司,批号:S038958)皮下注射,0.25 mg/次,1次/d,直至扳机日。(2)当1个优势卵泡直径≥18 mm或2个卵泡直径≥17 mm时,肌肉注射hCG(丽珠医药,批号:201206-1)4 000~10 000 IU,36~38 h后在超声引导下经阴道取卵用于IVF或ICSI。(3)根据2009年Golan的OHSS分级标准[9],在取卵后第3~5天如果出现严重OHSS症状者(达到中度OHSS且病情持续进展或重度OHSS)则行全胚冷冻,择期行融胚移植;轻度OHSS或中度OHSS病情好转者则行新鲜移植。中重度OHSS患者需住院给予静脉扩容补液治疗,而轻度OHSS患者仅门诊观察,无须处理。(4)新鲜周期患者在取卵后当日开始肌注黄体酮60 mg/d,第3~5天在超声引导下行胚胎移植,移植胚胎数为1~2个。所有患者在移植日阴道放置黄体酮软胶囊0.2 g,每8 h放置1次。胚胎移植后12~14 d检测血清hCG水平确定生化妊娠;移植后3~4周超声观察孕囊个数及胚芽和胎心情况,宫内或宫外见到妊娠囊确定为临床妊娠。
1.3 观察指标 (1)一般资料,包括年龄、不孕年限、体质指数、PCOS/PCO(参照2003年鹿特丹诊断标准[10])患者例数。(2)治疗过程中促性腺激素(gonadotropin,Gn)使用天数、用量,hCG日直径≥12 mm发育卵泡数,获卵数。(3)所有患者于治疗前一周期月经来潮第2~5天抽取患者静脉血2 mL,采用电化学发光法测定血清抗苗勒氏管激素(anti-Müllerian hormone,AMH),检测试剂购自德国罗氏公司(批号:47986501),并采用超声检测双侧窦卵泡计数(antral follicle count,AFC)。(4)在取卵日、取卵后第3天,使用全自动血液学分析仪(迈瑞公司,BC-6800型)检测血常规,记录白细胞计数、HCT、血小板计数。
1.4 统计学分析 采用SPSS 17.0软件及MedCalc软件进行统计学分析。正态分布计量资料以(x±s)表示,组间比较采用t检验,偏态分布的计量资料以[M(Q1,Q3)]表示,组间比较采用非参数检验;计数资料以例数(百分比)表示,组间比较采用χ2检验。采用二元Logistic回归模型分析卵巢高反应患者发生OHSS的独立影响因素;使用受试者工作特征(receiver operating characteristic,ROC)曲线评估相关变量对OHSS的预测效能,其中曲线下面积(area under the curve,AUC)为0.5~0.7时表示诊断价值较低,>0.7~0.9表示诊断价值为中等,>0.9表示诊断价值较高,并采用DeLong检验进行AUC的比较。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组一般情况及临床资料的比较 OHSS组PCOS/PCO患者的比例、血清AMH水平、hCG日直径≥12 mm的发育卵泡数、获卵数、取卵后第3天的白细胞计数和HCT高于非OHSS组,Gn用量低于非OHSS组(均P<0.05),两组间其余指标差异均无统计学意义(均P>0.05),见表1。

表1 两组一般情况及临床资料的比较
2.2 卵巢高反应患者发生OHSS的影响因素 以2.1单因素分析中有统计学意义的指标作为自变量(PCOS/PCO患者的赋值:是=0,否=1;其余变量为连续变量),以OHSS发生情况为因变量(未发生=0,发生=1),进一步行多因素Logistic回归分析。结果显示,取卵后第3天HCT和PCOS/PCO是卵巢高反应患者发生OHSS的独立影响因素(均P<0.05),见表2。
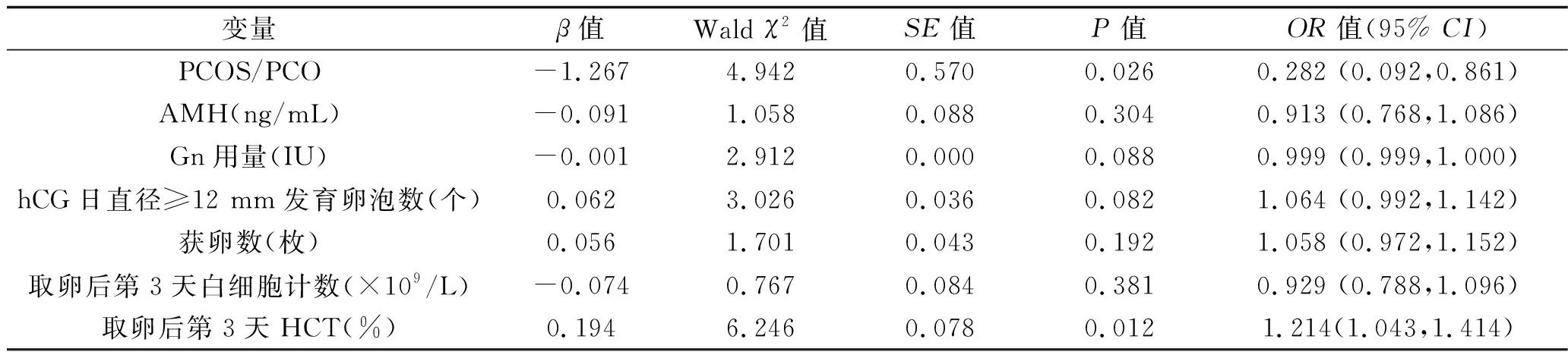
表2 多因素Logistic回归分析结果
2.3 相关指标预测OHSS发生的效能 卵巢高反应患者取卵后第3天HCT、PCOS/PCO及两者联合(通过二元Logistic回归模型建立联合预测因子)预测OHSS风险的ROC曲线下面积分别为0.722、0.627、0.737,HCT和两者联合的AUC大于PCOS/PCO的AUC(z=1.965,P=0.049;z=2.894,P=0.003),HCT和两者联合的AUC差异无统计学意义(z=0.547,P=0.584)。见图1及表3。

表3 取卵后第3天HCT、PCOS/PCO以及两者联合预测卵巢高反应患者发生OHSS的效能
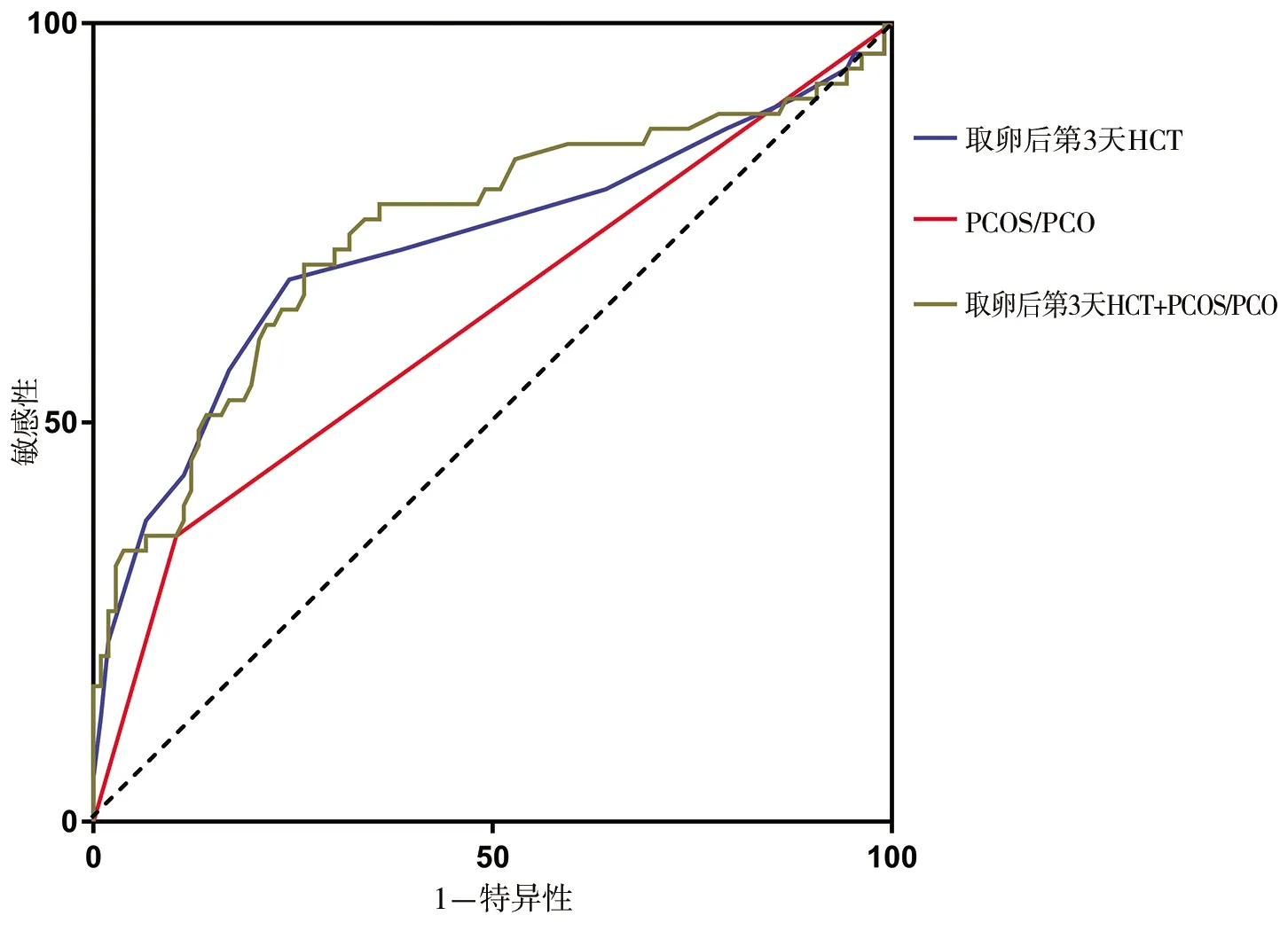
图1 各项指标预测卵巢高反应患者发生OHSS的ROC曲线
3 讨 论
罹患OHSS增加了行辅助生殖技术治疗患者的身心创伤和经济负担,因此有必要寻找一种简便的标记物以预测OHSS,并尽早发现和治疗OHSS,从而更好地控制病情。
既往有大量研究探讨OHSS发生风险的相关预测因素。其中,有研究显示,低龄、低体重指数、PCOS、既往OHSS史是OHSS发生的主要风险因素[11];血清AMH水平、AFC及卵巢刺激特征中多卵泡发育、雌二醇水平升高、获卵数高等因素也可能有助于预测OHSS的发生[12]。然而,目前尚没有充分的证据显示上述指标能够简单独立地预测OHSS的发生。 取卵后第3天是监测早期OHSS发生的一个重要观察时间点[13],同时也是决定是否进行新鲜周期胚胎移植的关键点,取卵后第3天或延期观察2天后未发生早期严重OHSS者可考虑行新鲜胚胎移植,否则行全胚冷冻,以防止发生更严重的迟发型OHSS,确保患者安全。因此,本研究选择取卵后第3天的HCT水平,用于预测早期OHSS的发生。结果显示,在排除患者的基本特征、卵巢储备、卵巢刺激指标及取卵后其他血液指标等相关混杂因素后,取卵后第3天的HCT升高是卵巢高反应患者发生OHSS的独立危险因素(P<0.05),提示其可用于评估卵巢高反应患者发生OHSS的风险。这一结果与2015年Kaur等[6]的研究结果相似,该研究结果表明在移植日HCT>35%或从取卵日到移植日HCT水平上升3%的女性有发生OHSS的风险,建议推迟移植。与本研究不同的是,该研究选择获卵数≥10枚和hCG日雌二醇水平>1 500 pg /mL的OHSS高风险人群作为研究对象,而本研究参考了国内定义的卵巢高反应人群标准,选择获卵数≥15枚和(或)hCG日雌二醇水平≥11 010 pmol/L的OHSS高风险人群作为研究对象,限定的研究对象更为严格。有研究显示,随取卵后时间的推移,OHSS高风险患者的HCT、白细胞计数显著增加[13],这与OHSS的病理生理相符[5]。其可能的机制是OHSS高风险人群在进行控制性卵巢刺激的过程中,外源性及内源性的hCG在OHSS的发生和发展过程中发挥了重要作用;而hCG能诱导血管内皮生长因子的合成[14],激活肾素-血管紧张素-醛固酮系统,并诱导前列腺素、白细胞介素、组胺、肿瘤坏死因子等的分泌,这些活性物质作用于血管内皮细胞,增加血管的通透性,导致富含蛋白质等液体外渗,血容量减少,血液浓缩,表现为包括HCT、白细胞升高等在内的病理改变[15]。此外,hCG日雌二醇水平的升高也参与了OHSS的发生和发展过程;而雌二醇能够激活肿瘤坏死因子α诱导的血管内皮炎性改变,增加血管通透性[16],导致血液浓缩,从而出现HCT升高。
本研究ROC曲线结果显示,取卵后第3天的HCT对OHSS的最佳预测界值为41.95%,AUC为0.722,特异度为80.19%,提示该指标对卵巢高反应患者发生OHSS有中等的预测价值。但其敏感度较低,仅为64.15%,原因可能是53例OHSS的患者中有19例取卵日HCT偏低,平均为35.51%,考虑到每个患者取卵日HCT基线水平存在差异,取卵日至取卵后第3天HCT的增加幅度可能也有助于预测早期OHSS的发生,但这还有待进一步研究。另外,取卵后第3天的HCT结合另一个预测OHSS发生的独立影响因素,即合并PCOS/PCO,两者联合也具有中等预测价值,但与单独HCT预测相比,并未进一步提高对OHSS的预测价值,提示取卵后第3天单一的HCT水平同样有助于预测OHSS的发生。
综上所述,在获卵数≥15枚和(或)hCG日雌二醇水平≥11 010 pmol/L的卵巢高反应人群中,取卵后第3天的HCT是预测OHSS发生的一种简便、廉价且相当实用的检测方法,有利于基层医生掌握及观察病情。对于卵巢高反应患者,在取卵后第3天红细胞比容≥41.95%时应积极采取相应措施,以预防OHSS的发生。然而本研究为回顾性分析,且样本量小,存在一定的局限性,因此今后需进行更大规模的前瞻性研究进一步验证所得结论。
