麻醉镇静深度对老年腹腔镜手术患者早期术后认知功能的影响
2021-04-23张春璐王丹阳
张春璐,罗 婵,王丹阳,陈 鹏
(吉林大学中日联谊医院 麻醉科,吉林 长春130033)
术后认知功能障碍(POCD)是老年病人手术后常见的神经系统并发症,严重影响病人的术后康复。近年大量学者提出了围术期神经认知障碍(PND)的概念,但目前临床研究仍集中在POCD上。围术期解决方案研究多集中在减少术中应激、维持血流动力学稳定、麻醉药物及辅助用药等方面,对术中镇静深度对POCD的影响研究较少。
本文拟以脑电双频指数(BIS)为导向,以地氟烷复合瑞芬太尼优化麻醉维持方案进行麻醉维持,观察麻醉镇静深度对老年腹腔镜手术病人早期术后认知功能的影响。
1 资料和方法
1.1 一般资料
选择吉林大学中日联谊医院拟行腹腔镜直肠癌或结肠癌根治术病人80例,ASA Ⅱ-Ⅲ级,年龄64-80岁。术前1天简易智能精神状态检查量表(MMSE)评估,评分≥22分。根据术中拟达到的BIS值,采用随机数字表法将患者分为深麻醉组(A组)和对照组(B组),每组各40例,A组术中脑电双频指数维持在30-45,对照组常规维持在45-60。预计手术时间为4-6小时。入组患者均无精神疾病史,无严重的心脑血管、肝、肾疾病史等,无药物滥用史。
1.2 麻醉方法
病人入室后开放静脉通路,常规监测患者血压(NBP)、心率(HR)、患者脑电双频指数、心电图(ECG)及血氧饱和度(SpO2)。
入组病人监测完毕后静脉泵入右美托咪定0.2 μg/kg/h维持基础镇静。静注丙泊酚注射液1.5 mg/kg、顺式阿曲库铵0.2 mg/kg、舒芬太尼注射液0.2 μg/kg进行麻醉诱导,插管后设置呼吸机参数: 吸入氧浓度为70%,潮气量8 mL/kg,频率 12 次/分,吸呼比 1∶1.5,维持呼气末二氧化碳分压在35-45 mmHg。术中麻醉维持采用BIS为导向的地氟烷复合瑞芬太尼优化麻醉方案:术中通过BIS值标定麻醉镇静深度,通过调节地氟烷调控病人麻醉镇静深度,同时由于地氟烷吸入麻醉在镇静同时可提供镇痛及中枢性肌松作用,故地氟烷调控麻醉镇静同时可提供部分镇痛作用,但由于地氟烷麻醉效能较弱,保证镇静深度时镇痛作用不足,不足部分通过监测术中血流动力学指标判定镇痛情况,采用泵入瑞芬太尼予以补充。手术开始前,A组调节吸入地氟烷浓度,维持BIS值在30-45,B组BIS值常规维持在45-60;手术开始后根据病人血压、脉搏等参数,调整泵注瑞芬太尼浓度维持血压、心率波动不超过麻醉诱导前数据值±10%。术中按需追加顺式阿曲库铵。预计手术结束前5 min停止泵注右美托咪定和瑞芬太尼,停止吸入地氟烷。待病人BIS值恢复至75以上,地氟烷呼气末浓度小于0.1%,呼唤病人,待病人清醒,潮气量、呼吸频率恢复、保护性反射恢复后拔除气管导管。术后两组病人均给予静脉自控镇痛,术后48小时内监测病人疼痛情况,按需给予多模式镇痛,控制视觉模拟疼痛评分(VAS)小于3分。
1.3 监测指标
术前1天对两组病人进行MMSE评分并记录。术后24小时、第3天、第7天进行MMSE评分:术后MMSE评分较术前评分下降≥2分,认定发生了早期认知功能障碍,计算术后早期POCD的发生率。
记录病人麻醉诱导即刻(T0)、气管插管后3 min(T1)、开始手术(T2)、切除肿瘤(T3)、手术结束(T4)时的平均动脉血压(MAP)、HR。两组病人从麻醉诱导前开始,每隔30 min记录1次BIS值。记录两组病人手术时间、麻醉时间及清醒拔管时间。术后24小时采用改良布莱斯量表在术后24小时评估有无术中知晓的情况。记录术中地氟烷和瑞芬太尼使用量。记录VAS及术后24小时恶心呕吐、躁动等不良事件的发生率。
1.4 统计分析
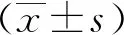
2 结果
2.1两组病人术中平均BIS值A组为38.32±3.30,B组为53.02±4.04,差异具有统计学意义(P<0.05)。
两组病人在术中 T2时点,B组MAP 、HR显著高于A组(P<0.05),其他时点血流动力学指标比较无统计学意义。见表1。
两组病人清醒拔管时间A组15.76±4.07 min,B组10.16±3.11 min,A组时间明显长于B组。两组病人术中维持使用瑞芬太尼量无统计学差异,A组使用地氟烷量高于B组,但无统计学差异。两组病人均未出现术中知晓。两组病人术后镇痛评分及不良反应发生率无统计学差异。
2.2两组病人术前MMSE评分比较差异无统计学意义。在术后第1天和第3天A组病人MMSE评分显著高于B组(P<0.05)。A组在术后第1天时MMSE评分显著低于术前(P<0.05),第3天恢复至术前水平;B组病人在术后第1天及第3天时MMSE评分显著低于术前(P<0.05),第7天恢复至术前水平。两组病人MMSE评分见表2。术后第1天及第3天,B组病人POCD的发生率明显高于A组,差异具有统计学意义(P<0.05)。两组病人POCD的发生率见表3。
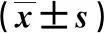
表1 两组病人术中不同时间点MAP、HR比较
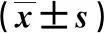
表2 两组病人MMSE评分的比较

表3 两组病人POCD的发生率的比较[例(%)]
3 讨论
老年患者对手术、麻醉的耐受性差,围术期重要器官功能可产生一系列生理病理变化,增加POCD的发生率[1-2]。王春燕等的一项研究表明65岁以上的老年病人术后POCD发生率可达48.3%[3],高龄是迄今发现的参与POCD的唯一独立因素。术后认知功能障碍的发病机制尚不清楚,术后认知功能障碍的发生与病人教育水平、术前认知功能障碍、严重的合并症、麻醉时间、年龄、麻醉深度、手术损伤程度等密切相关[1,4]。目前,临床研究多集中在病人术后的认知功能损害,而临床麻醉方案多关注于创伤应激的处理、麻醉药物的使用等方面[4-5];麻醉深度的定义集中在广义的定义,即临床手术过程中判断麻醉药物或方式是否可以使患者的意识及生理状态满足手术需要的指标总称,对麻醉镇静深度研究较少。本研究通过优化麻醉方案[4,6],观察不同麻醉镇静深度对老年腹腔镜手术患者早期术后认知功能的影响。
实验结果提示在术后第1天及第3天时A组病人术后认知功能评估明显好于B组,在术后第7天时两组病人的认知功能无差异。这表明优化麻醉方案维持的深镇静麻醉组与对照组相比,对术后早期认知功能影响更小。可能的原因:术中除T2时点B组病人MAP、HR显著高于A组 ,其他各时间点两组病人MAP、HR比较无明显差异,说明术中两组病人的镇静、镇痛及肌松维持均满足手术麻醉时血流动力学平衡的要求,对创伤应激的控制较好。而手术的创伤性应激与POCD的发生具有相关性。大量的研究表明通过创伤应激反应启动的神经炎症反应对术后认知功能障碍的发生起着重要作用[5,7]。
麻醉本身对患者的应激主要表现在麻醉药物的用量和麻醉药物的副作用上。优化麻醉方案使用地氟烷复合瑞芬太尼,辅助右美托咪定的方案充分发挥了地氟烷血/气分配系数较小,可控性强,可快速精准的调节麻醉镇静深度和瑞芬太尼镇痛作用强、起效快、半衰期短、消除快的优势。避免了单纯吸入地氟烷麻醉,在提供可满足手术镇痛作用时,会造成镇静过度等不良反应。优化麻醉维持方案在保证病人充分镇痛、镇静和抗炎的基础上,减少阿片类药物的使用量,降低了吸入麻醉药的不良反应。
合理的麻醉镇静深度对术后POCD的发生有明显关系。一项研究发现在中老年患者腹部手术中深镇静麻醉(BIS值30-45)能降低术后早期POCD的发生率,但是对远期认知功能的影响不大,术后第1天及第2天深镇静麻醉组可能通过降低高迁移率族蛋白(HMBG1)的浓度,抑制炎症反应,降低早期POCD的发生率[8]。Quan等[9]的研究也发现深镇静麻醉组POCD的发生率明显低于浅镇静麻醉组,术后7天深镇静麻醉组的C-反应蛋白及IL-1β血浆浓度明显低于浅镇静麻醉组,同时去甲肾上腺素的水平在浅镇静麻醉组中呈上升趋势,这可能提示应激反应加剧导致了浅镇静麻醉组明显的炎症水平升高。同时也有研究发现,麻醉状态下脑的耗氧量降低,细胞的代谢减少,深镇静麻醉(30-39)与浅镇静麻醉(50-59)相比较可更有利于降低脑氧代谢,减少POCD的发生,深镇静麻醉对认知功能的保护机制可能是因为通过降低脑氧代谢从而产生神经保护作用,减少术后认知功能的下降[10]。同时术中泵注右美托咪定可以起到一定的抗凋亡和自噬、降低炎症反应作用[11-13]。
综上所述,以脑电双频指数为导向维持麻醉镇静深度,以地氟烷复合瑞芬太尼进行麻醉维持的优化方案,两种麻醉镇静深度均能满足手术麻醉的需求,深镇静麻醉方案可以对术后早期认知功能起到一定保护作用。
