闭合“悬挂式”虹膜根部离断修复法的临床应用
2021-03-17杨来庆刘文张沧霞罗广娥
杨来庆 刘文 张沧霞 罗广娥
虹膜根部离断是指虹膜与睫状体结合处的断裂,是一种较为常见的眼科疾患,多由眼球受到严重外伤所致,少数是因白内障手术、玻璃体切除手术等内眼操作时不慎撕裂虹膜根部引起[1,2]。虹膜根部离断范围较小或上方被上睑遮盖不产生复视时可暂不处理,范围较大的虹膜根部离断则导致瞳孔严重变形,尤其发生于睑裂部时可以产生单眼复视,常需手术修复。我院采用一种改良的“悬挂式”虹膜根部离断修复法治疗虹膜根部离断,效果良好。现报告如下。
资料与方法
一、对象
选择 2017年2月至 2019年11月于我院眼科就诊的虹膜根部离断患者21例(21只眼),其中男性15例,女性6例,年龄18~70岁,年龄中位数7岁。拳击、铁块、车祸等引起的眼钝挫伤13只眼,鞭炮等引起的爆炸伤2只眼,各种原因引起的眼球开放伤5只眼,内眼手术损伤1只眼。其中合并虹膜撕裂、缺损者3只眼,眼压异常7只眼(高眼压4只眼,低眼压3只眼),合并外伤性白内障9只眼,晶状体脱位6只眼,睫状体脱离6例,前房积血或曾有前房积血史17只眼,玻璃体积血8只眼,视网膜、脉络膜损伤6只眼。虹膜根部离断范围90°~210°,其中<180°18只眼。病程 2~26 d,平均11.7 d。纳入标准:(1)虹膜根部离断出现单眼复视者或虹膜遮盖视轴影响视力者;(2)虹膜根部离断形成双瞳孔,影响外观者;(3)虹膜根部离断影响进一步眼底诊治者。排除标准:(1)感染性眼内炎;(2)反复前房积血不能吸收,不宜行虹膜离断修复手术者;(3)全身系统性疾病较重,不能接受手术者;(4)妊娠;(5)精神障碍者。本研究通过医院伦理委员会审核,入组患者签署知情同意书。
二、方法
1.检查方法:所有病例常规检查最佳矫正视力(best corrected visual acuity,BCVA)、眼压、裂隙灯显微镜检查、前房角镜检查、超声生物显微镜(ultrasound biomicrosope,UBM)检查 、眼前节照相、眼底照相、OCT 等检查,记录虹膜根部离断的部位、范围,以及其他合并症。
检查、治疗设备:国家标准(GB11533-89)标准对数视力表(天津市光学精密器械研究所)、CT-80电脑非接触式眼压计(日本TOPCON)、RM-8000电脑验光仪(日本TOPCON)、Y25F2裂隙灯显微镜(苏州六六)、TLUSLED间接检眼镜(英国)、前房角镜(苏州六六)、S2000彩色多普勒超声诊断系统(德国西门子)、UBM(天津迈达)、OPMI Lumerai眼科手术显微镜(德国卡尔蔡司)、Accurus400玻璃切割机(美国爱尔康)、光学相干断层扫描仪 CiRRUS HD-OCT 5000(德国卡尔蔡司)等。
2.手术方法:(1)球后神经阻滞麻醉。(2)于虹膜根部离断处做以穹隆部为基底的结膜瓣,于角膜缘后2~3 mm 制作以角膜为基底的板层巩膜瓣。(3)选择方便手术操作的位置制作前房穿刺口,黏弹剂填充前房后调整虹膜姿态。(4)使用带10-0 聚丙烯线的长直针、1 ml 注射器针头分别于虹膜离断两端穿入前房。(5)将虹膜根部轻微翘起,便于针头穿过,沿虹膜离断边缘反复做连续穿刺,1 ml针头接力将长直针引出(图1A)。(6)使用1 ml注射针头于从巩膜板层切口下角巩膜缘后1 mm处依次穿刺入前房,每个穿刺点相隔0.5个钟点位,使用人工晶状体调位钩自每个穿刺点勾出缝线成套环状(图1B)。(7)将缝线一端穿过所有套环后,轻轻收紧,两端打结,使离断的虹膜组织贴复、悬挂于房角处(图1C、1D)。(8)关闭巩膜瓣、结膜瓣。
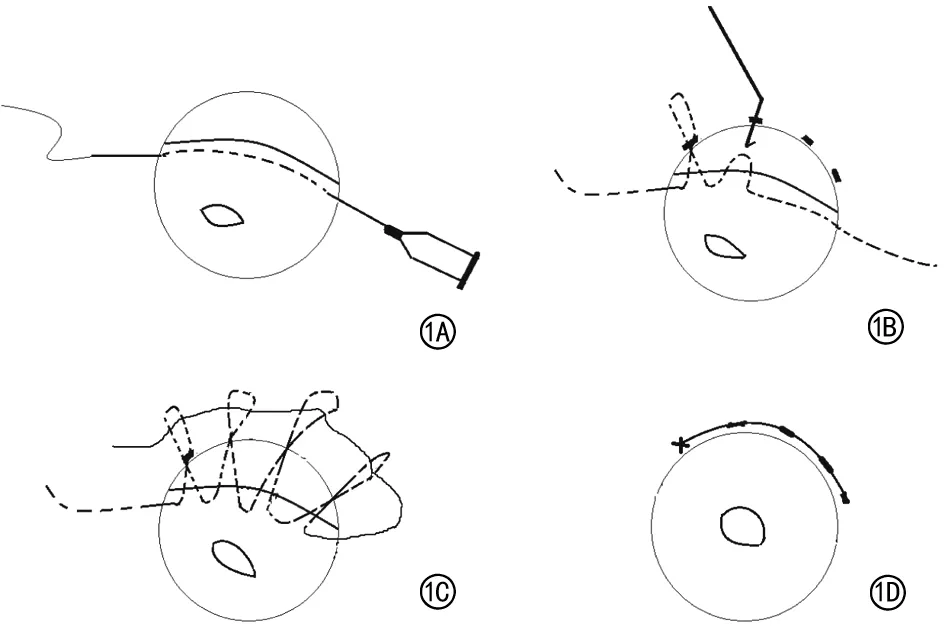
图1 闭合“悬挂式”虹膜根部离断修复法手术示意图A示带10-0 聚丙烯线的长直针沿虹膜离断边缘反复做连续穿刺,1 ml针头辅助将长直针引出。B示角巩膜缘后1 mm处依次穿刺入前房,每个穿刺点相隔0.5个钟点位,使用人工晶状体调位钩勾出缝线成套环状。C示将缝线一端穿过所有套环。D示轻轻收紧缝线,两端打结后复位巩膜瓣、结膜瓣
根据合并症不同,分别联合瞳孔修复手术、睫状体复位手术、晶状体手术及玻璃体切割手术等。
3.术后处理:术后局部应用抗生素、皮质类固醇滴眼液,眼压偏高者给予局部降眼压药物点眼,为观察眼底可以常规散瞳。术后随访 1~3个月,观察视力和眼压情况、离断的虹膜根部有无再脱落,是否出现前房积血、有无虹膜前粘连等并发症。
结 果
一、术后瞳孔形态观察
入组病例术后瞳孔基本恢复至圆形或类圆形。11只眼在自然状态下瞳孔略偏心,散大状态下基本呈圆形(图2A,2B),所有病例术后视轴均暴露,无单眼复视。瞳孔大小基本适中,17 只眼大小在 3.0~5.0 mm,4 只眼>5.0 mm。
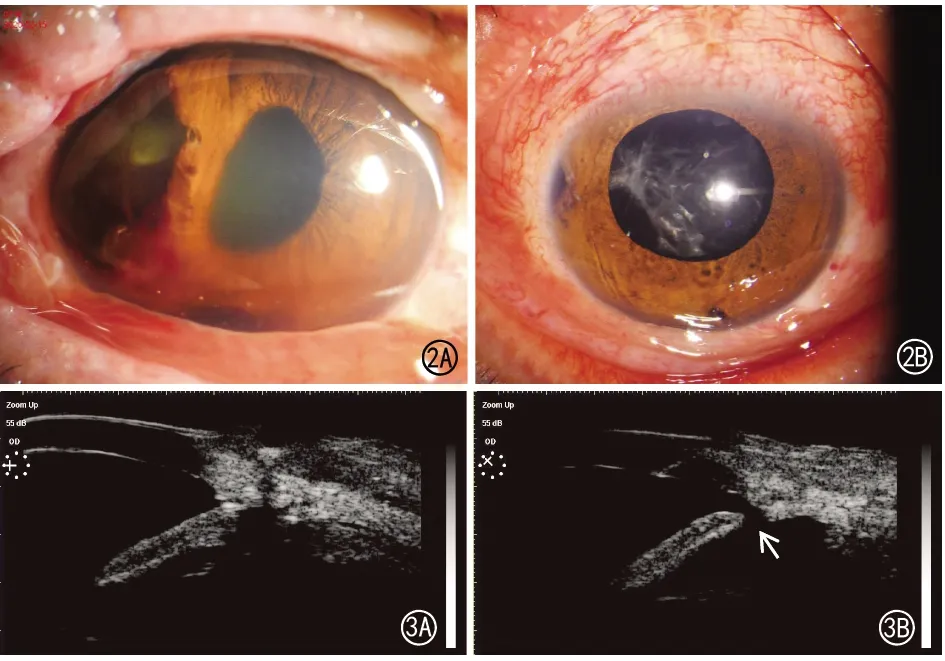
图2 2A示外伤致8~11:30位虹膜根部离断,瞳孔成“D”型,伴有前房积血、晶状体不全脱位。2B示虹膜离断修复术后,瞳孔散大在状态下基本圆形,视轴暴露,晶状体囊膜轻度混浊 图3 3A示术后前房深度正常,虹膜离断离断部位修复于房角后部,房角位置无过度粘连,呈开放状态。3B示悬挂后的周边虹膜组织与房角在11:30位置处存在细小间隙(白色箭头标示处)
二、术后眼压
术后5 只眼存在高眼压状态,均在20~40 mmHg(1 mmHg=0.133 kPa)范围内波动。其中2只眼持续时间较长,经治疗后所有病例术后1个月眼压均控制在正常范围。
三、UBM房角结构观察
术后前房深度正常,虹膜根部接触或邻近睫状体部,房角位置均无过度粘连(图3A,3B)。6只眼睫状体脱离的患者中3只眼一并行睫状体复位,术后UBM示睫状体基本复位。
四、并发症
术后前房出血3 只眼,考虑因术中针刺伤或过度牵拉损伤虹膜血管,给予双眼包扎制动、头高位卧床、止血治疗1~2 d后完全吸收。术后短期高眼压3只眼,考虑为术中黏弹剂残留,前房穿刺缓解症状,后眼压降至正常。术后持续性高眼压2只眼,1只眼考虑为小梁网水肿房水外流受阻,加强抗炎治疗后症状缓解,另外1只眼考虑为激素性青光眼,暂停激素后加用局部降眼压药物治疗,眼压可控。术后轻度瞳孔粘连1只眼,考虑因一并进行了白内障摘除、人工晶状体悬吊、虹膜根部离断修复联合手术,术后反应较重所致。
讨 论
虹膜根部离断是眼钝挫伤较常见的并发症[3],研究显示,约15%的严重眼外伤会累及虹膜并影响视觉质量[4]。当外力从前方作用于眼球时,瞳孔缩小,而周边角膜巩膜扩张,房水流向虹膜根部,然而其后方没有晶状体等支撑,从而导致外伤性虹膜根部离断[5]。虹膜根部离断无症状时可不处置,较大范围的离断可使瞳孔变形成“D”形,发生在睑裂部可产生单眼复视,故应在虹膜失去弹性前于显微镜下进行手术修复[6]。关于其手术修复时机尚无统一标准,眼外伤后过早行虹膜修复手术易造成虹膜出血及严重的葡萄膜反应,过迟手术则易造成虹膜后粘连或萎缩变形,增加手术难度,术后反应重[7- 9],因此有学者认为眼外伤后单纯虹膜的修补宜在伤后1 个月内进行,但因虹膜根部离断往往合并其他复杂的眼外伤体征,如晶状体损伤、玻璃体损伤、视网膜脉络膜损伤等情况,在需合并其他联合手术时则应综合考虑各种伤情,选择手术时机。
修复虹膜根部离断的手术方式可分为两大类,即切开虹膜离断对应角巩膜缘的开放修复法和不切开角巩膜缘的闭合修复法[10]。开放式修复法主要有嵌顿法、McCanel缝合法、角膜缘切口缝合法及Ma-chenson缝合法等,因其存在部分缺点,越来越多的术者采取闭合式修复离断虹膜替代开放式手术方法[11],如改良上鞋式缝合或连续褥式缝合等手术方法[12,13],更有学者探索在不制作球结膜瓣的情况下完成虹膜根部离断的修复[14],使手术更加微创。闭合式虹膜修复手术的优点是在密闭状态下保持前房的稳定性,术中无虹膜嵌顿风险,手术创伤相对较小,术后虹膜反应轻、恢复快,连续缝合能保证缝线张力均等,从而避免单针结扎导致张力差异从而出现拉裂虹膜及瞳孔成角等。但目前临床上探索的各种手术方式,但仍有一定不足,如使用30G针头进行闭合式修复虹膜[15,16],其针头偏软,稳定性差,器械稍显特殊,不适宜在基层医院开展(手术器械上有部分特殊要求,操作仍有一定难度)。骆君等[17]利用改良的1 ml注射器针头在前房内行改良式上鞋式缝合修复虹膜根部离断,方法简便且有效,但需将普通的1 ml注射器针头做一定的改进。
本研究所介绍的手术方法采用传统1 ml注射器针头和带10-0 聚丙烯线的长直针,无需制作另外辅助器械,手术技巧易学,适宜在基层推广。本组 21例患者在眼球密闭状态下使用改良连续单直针缝合法进行缝合修复,取得了良好的手术效果,较传统方式有较强优越性: (1)无需切穿巩膜,减少了医源性创伤及炎症反应,避免了缝线间漏水现象;(2)连续缝合打结少,能保证每针缝线张力均衡,术后虹膜形态恢复良好,避免单针结扎导致张力差异出现的瞳孔形态不规则;(3)直视下自外向内穿刺,定位更准确,避免了在前房中自内向外盲穿,防止房角和睫状体的医源性损伤;(4)悬挂后的周边虹膜组织并非完全紧密贴复于房角处,结合穿刺点准确定位,可以降低因修复的虹膜根部与小梁网发生粘连引发高眼压的风险。
术中、术后并发症及需要注意的问题:(1)晶状体损伤:合并外伤性白内障、晶状体脱位的患者往往需要一并行晶状体手术,此时可在完成晶状体手术后再进行虹膜根部离断的修复,此时前房操作空间增大,更加方便、安全。而有晶状体眼则需向前房内和虹膜下注入黏弹剂,稳定离断的虹膜边缘,创造手术空间,以预防医源性晶状体损伤,有一定的难度。鉴于前房内游离的虹膜组织没有支点,即使在前房内黏弹剂填充的情况下,穿刺虹膜组织的操作也并不容易,我们的经验是在带10-0聚丙烯线长直针的进针处做角膜侧切口,可以增加长直针的方向控制范围,同时借助1 ml针头辅助刺穿虹膜组织。(2)玻璃体脱出:较大的虹膜根部离断,可能合并有晶状体悬韧带损伤及玻璃体前界膜损伤,玻璃体可以通过离断区进入前房。术前应用详细的病情评估,通过UBM、前节OCT等检查晶状体悬韧带情况及前房内有无玻璃体组织。手术中避免挤压眼球,并使用黏弹剂填充以防止玻璃体进一步丢失,虹膜离断修复完毕后需再次检查前房内玻璃体残留情况及有无玻璃体继续溢出,必要时行前部玻璃体切除。(3)前房出血:多因损伤虹膜根部虹膜大环或其分支引起,少量前房出血给予散瞳、制动、止血等治疗,如出血较多不能吸收可考虑择期行前房冲洗。(4)继发性青光眼:虹膜组织缝合位置靠前或术后周边部虹膜组织与房角前粘连,阻塞小梁网,易继发眼压升高,尤其在采用由前房内向外穿刺的虹膜根部离断修复法治疗大范围离断的病例中更易发生。本研究中所采用的“悬挂式”虹膜根部离断修复法是使用缝线将周边虹膜复位至睫状体附近,并非完全紧密贴复,能很好的避免虹膜根部与房角组织的过度粘连,预防此种原因所导致的继发性青光眼。部分患者外伤后导致房角功能受损,在同时合并睫状体脱离、脉络膜脱离等情况下,可在早期表现为眼压正常的假象,在一并手术行睫状体复位、脉络膜脱离好转后可逐渐表现为高眼压。因此,对于术后发生的眼压升高,应综合分析其原因,包括有无前房内粘弹剂或玻璃体残留、有无房角受损以及是否存在虹膜缝合后阻塞房角等情况,对因治疗。
虹膜根部离断是临床常见的病患,重者需手术治疗,如何将离断的虹膜组织恢复原位并尽量减少并发症是其手术的关键,我们所采用的改良闭合“悬挂式”虹膜根部离断修复法是在玻璃体腔及前房密闭的情况下连续单直针缝合离断的虹膜组织,将离断的虹膜根部缝合、悬挂于睫状体位置,是一种微创、安全、有效的手术方式,简单易行,值得推广。
