前哨淋巴结包膜外浸润程度在乳腺癌患者肿瘤生物学行为中的意义
2021-01-22赵迎春李勇李光耀
赵迎春 李勇 李光耀
1芜湖市中医医院甲状腺乳腺外科(安徽芜湖241000);芜湖市第二人民医院2病理科,3普外科(安徽芜湖241000)
乳腺癌的腋窝淋巴结清扫曾是乳腺癌手术治疗的标准方式,对于患者的临床分期及预后起到很重要的提示作用。近15年来前哨淋巴结活检(sentinel lymph node biopsy,SLNB)技术在乳腺癌临床中广泛应用,但腋窝淋巴结清扫仅仅适用于前哨淋巴结阳性的患者。近来ACOSOG Z0011(American College of Surgeons Oncology Group)实验又再次改变了腋窝淋巴结处理的方式[1-4],它提出即使病理证实1 ~2 枚前哨淋巴结转移的乳腺癌患者,仅行SLNB 患者的预后生存并不低于行腋窝淋巴结清扫。但是Z0011 实验仍然留下了一系列的问题有待回答。因为术前的影像技术并不能够准确判断腋窝淋巴结转移的数目,而1 ~2 枚前哨淋巴结阳性患者的非前哨淋巴结状态对于是否行腋窝淋巴结清扫就显得尤为重要。而此部分患者中有40%左右的患者仍然有非前哨淋巴结的转移,因此目前对于预测非前哨淋巴结的转移状态在临床治疗上尤为重要[5-7]。乳腺癌的淋巴结包膜外侵犯与腋窝阳性淋巴结的数量及非前哨淋巴结的转移关系密切,Z0011 试验排除了前哨淋巴结包膜外浸润的这部分患者,因此没有具体分析淋巴结包膜外侵犯的程度对腋窝淋巴结转移的负荷及对患者预后的影响[8-10]。本研究主要针对前哨淋巴结的包膜外侵犯程度进行分层分析,从而研究前哨淋巴结包膜外侵犯的程度在预测腋窝淋巴结转移的负荷及患者预后生存中的意义。
1 资料与方法
1.1 病例资料收集2014年1月至2015年12月在芜湖市第二人民医院甲乳外科接受诊断和治疗、资料完整、术前未接受放、化疗、术前B 超等检查腋窝未见明显肿大淋巴结、术中行腋窝前哨淋巴结活检、术后病理证实为1~2 枚前哨淋巴结阳性的85 例乳腺癌标本。所有患者均为女性,平均年龄51.32 岁。T1 期患者为42 例,T2 期患者为43例。78 例为浸润性导管癌,7 例为浸润性小叶癌。共有67 例患者行改良根治手术,18 例患者行保乳手术。术后所有患者接受化疗,若有放疗指针则行放疗,激素受体阳性患者接受内分泌治疗。所有患者术后平均随访时间为58 个月(12 ~72 个月)。前哨淋巴结活检采用单染料法,染料为1%亚甲蓝(江苏济川公司)。术前注射亚甲蓝,采用乳晕下方3、6、9 及12 点皮下、皮内一点注射,注射后常规按摩3 ~5 min。术中顺着蓝染的淋巴管找到染色的淋巴结,切除的前哨淋巴结均行术中快速病理检查。沿前哨淋巴结的最长径剖开,测量最长径并记录后行冷冻切片检查。所有患者常规再行腋窝淋巴结清扫,术后所有切除淋巴结均行常规HE 染色。石蜡包埋所有肿瘤及淋巴结组织标本。
1.2 结果判定前哨淋巴结包膜外侵犯阳性定义为转移的前哨淋巴结中发现肿瘤侵犯或突破包膜至淋巴结外的脂肪组织,前哨淋巴结包膜外浸润程度的测量取浸润最远端与包膜的距离,然后按照淋巴结微转移与宏转移的标准将前哨淋巴结浸润程度分为微浸润(ENE ≤2 mm)和宏浸润(ENE >2 mm)。
1.3 统计学方法采用SPSS 17.0 软件进行统计学分析,计量资料用表示;两均数比较采用t检验或者单因素方差分析,计数资料采用χ2检验;不同组间用Log⁃Rank 检验,采用Kaplan⁃Meier 法绘制生存曲线,多因素生存分析采用Cox 回归,以P<0.05 为差异有统计学意义。
2 结果
2.1 前哨淋巴结包膜外浸润与临床病理因素的关系本研究中共收集85 例1~2 枚阳性前哨淋巴结T1⁃T2 期乳腺癌患者,其中无前哨淋巴结浸润的患者有39 例(45.9%),前哨淋巴结发生ENE ≤2 mm的有21 例(24.7%)(图1A),而ENE>2 mm 的有25例(29.4%)(图1B)。前哨淋巴结包膜外浸润的程度与患者的年龄、组织学类型、分级、脉管内浸润、ER/PR、Her⁃2 的表达、手术方式等无关(P> 0.05,表1)。但前哨淋巴结浸润的程度与肿瘤的直径密切相关,无前哨淋巴结包膜外浸润的肿瘤直径仅为(1.95 ± 0.89)cm,而在ENE ≤2 mm 组的肿瘤直径为(2.19±0.92)cm,ENE>2 mm组的肿瘤直径为(2.35±1.12)cm,3组差异有统计学意义(P< 0.05,表1)。前哨淋巴结浸润的程度与患者接受放疗显著相关,发生包膜外微浸润和宏浸润的患者行放疗的比率为76.2%和72%,都明显高于未发生浸润组的46.2%。而在3 组患者中接受系统治疗的比率差异无统计学意义(P>0.05,表1)。
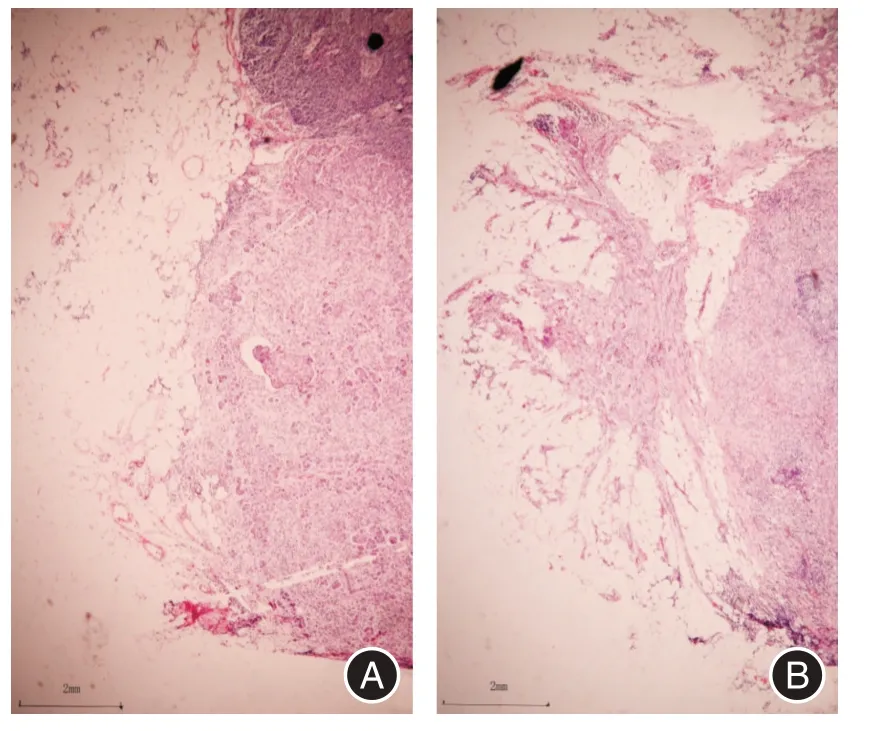
图1 不同浸润程度的前哨淋巴结Fig.1 Sentinel lymph nodes with varying degrees of infiltration
2.2 前哨淋巴结包膜外浸润的程度与腋窝淋巴结转移负荷的关系前哨淋巴结发生包膜外侵后腋窝淋巴结转移的肿瘤负荷会明显升高(表2)。前哨淋巴结未发生包膜外浸润组腋窝淋巴结转移的平均个数为(1.87±0.95),而发生包膜外微浸润(≤2 mm)组腋窝淋巴结转移的均数为(3.38 ±1.32),发生包膜外宏浸润组(> 2 mm)腋窝淋巴结转移的均数达到(4.39±1.56),发生包膜外浸润的两组转移淋巴结总数都高于未发生包膜外浸润组(P<0.05)。发生包膜外浸润的微转移组及宏转移组中分别有42.9%和44%的患者有4 枚及以上的腋窝淋巴结转移也明显高于未发生包膜外浸润的7.7%(P< 0.001)。同理发生包膜外浸润的微转移组及宏转移组中分别有66.7%及60.0%的患者发生非前哨淋巴结的转移,也明显高于未浸润组的30.8%(P=0.007、0.021)。包膜外未浸润组的非前哨淋巴结转移的个数也明显低于微转移组(P=0.01)与宏转移组(P<0.001)。
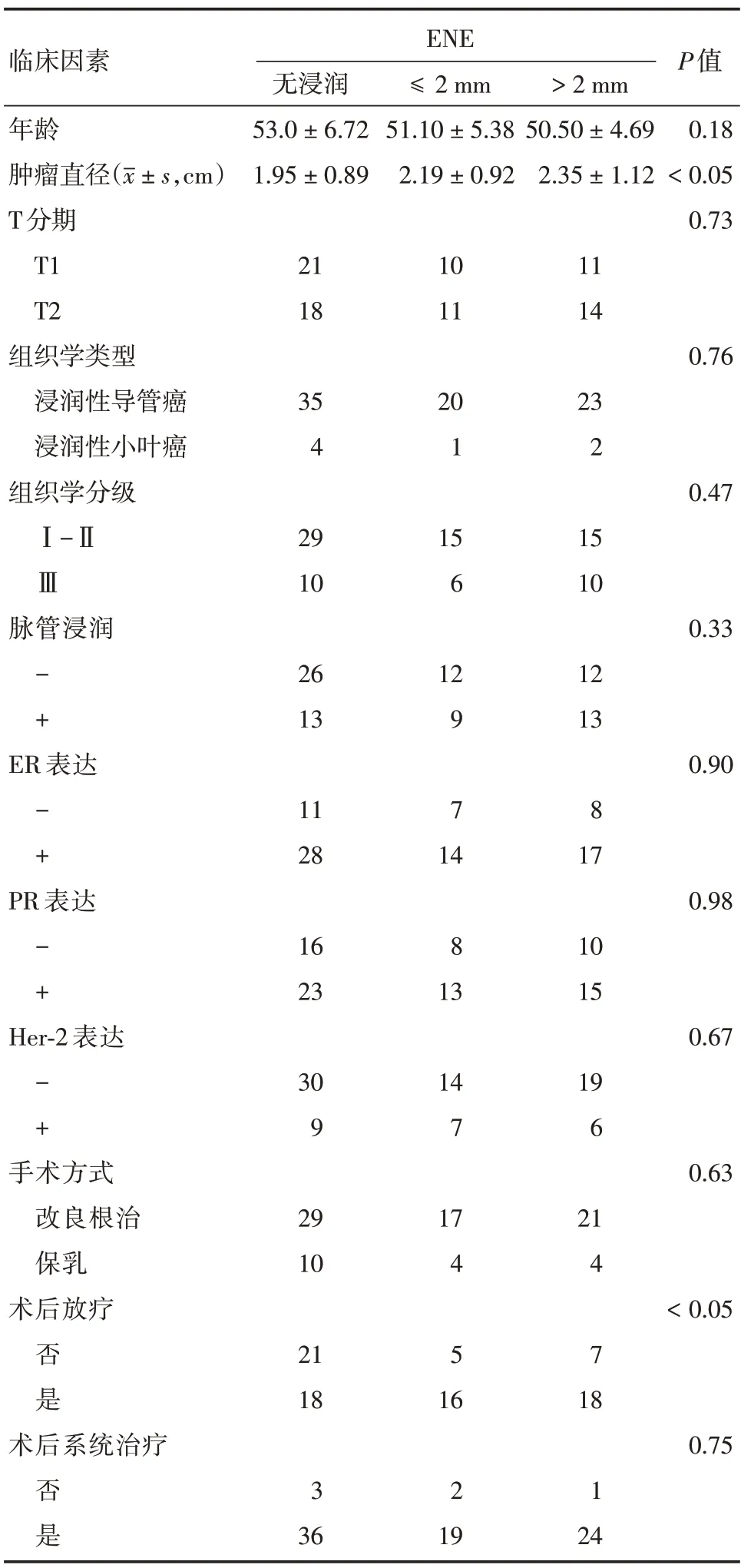
表1 前哨淋巴结包膜外浸润程度与临床病理因素的关系Tab.1 Association between the size of extracapsular invasion at the sentinel lymph node and clinicopathologic factors 例
2.3 前哨淋巴结包膜外侵的程度与患者的预后在单因素分析中发现前哨淋巴结包膜微浸润(ENE ≤2 mm)患者的总生存率明显低于无前哨淋巴结包膜外侵的患者(P= 0.016,图2A)。前哨淋巴结包膜宏浸润(ENE>2 mm)患者的总生存率也明显低于无前哨淋巴结外侵的患者(P= 0.004,图2B)。进而采用多因素Cox 回归分析相关病理因素发现前哨淋巴结包膜微浸润(ENE ≤2 mm)并不是患者生存的独立预后因素(HR= 1.13,CI:0.72 ~9.2,P= 0.23,表3),而转移超过3 枚淋巴结(HR=3.98,CI:1.86~8.56,P=0.001)及ENE>2 mm(HR=2.35,CI:1.37~6.73,P=0.003,表3)是患者预后生存的独立危险因素。ER/PR 的表达、Her⁃2 的表达以及系统治疗都不是患者预后生存的独立因素(P>0.05,表3)。
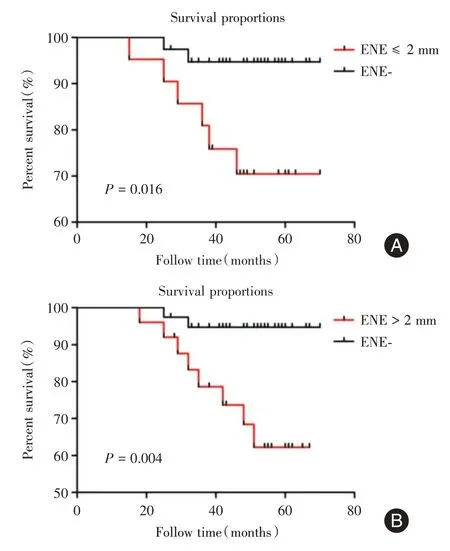
图2 前哨淋巴结包膜浸润患者的生存曲线Fig.2 Survival curves of patients with capsule infiltration of sentinel lymph nodes
3 讨论
ACOSOG Z0011 试验已经改变了对于T1⁃2 乳腺癌腋窝前哨淋巴结1 ~2 枚阳性患者对于腋窝外科处理的方式。对于符合Z0011 入组的患者中腋窝淋巴结仍存在非前哨淋巴结转移及术后复发的高风险患者,仍然需要对高危患者提出预测因素及采取适当的外科处理方式。目前临床上最常见的预测因素主要包括:肿瘤的病理类型、淋巴结分期、激素受体表达情况、Her⁃2 表达等相关的因素。除了上述一些传统的预测因素,多基因检测和PET⁃CT 检查都能为乳腺癌患者提供丰富的预测因素及预后信息[11-13]。但上述检测方法存在着费用较高、检测方法无法在临床取得完全一致的标准化而无法推广。而淋巴结的包膜外浸润程度能够在HE 常规染色切片中被准确评价,从而适合在临床中广泛应用。
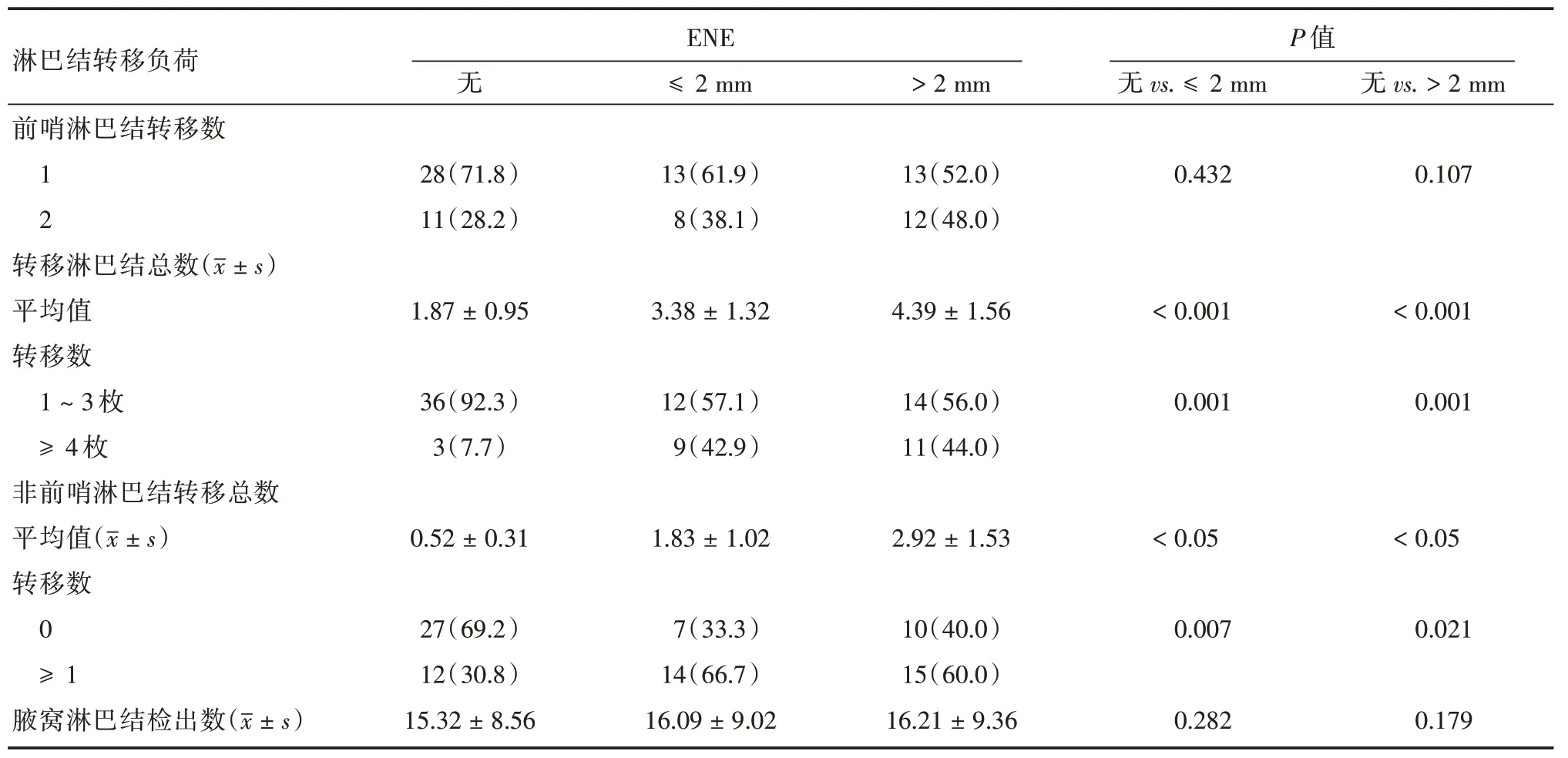
表2 前哨淋巴结浸润程度与腋窝淋巴结肿瘤负荷的关系Tab.2 Nodal burden of patients without ENE,with ENE 2 mm or smaller,and with ENE larger than 2 mm例(%)
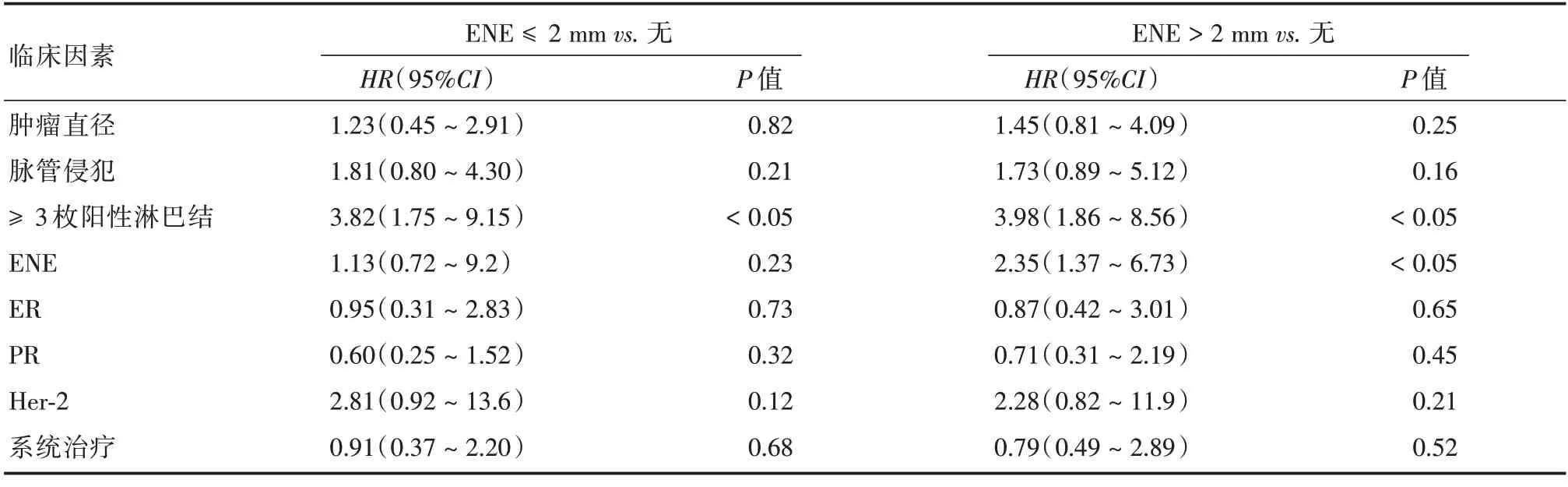
表3 多因素分析患者总生存与临床病理因素的关系Tab.3 Multivariate analysis for overall survival in patients with no ENE compared with those with ENE 2 mm or smaller and ENE larger than 2 mm
乳腺癌患者中发生腋窝淋巴结包膜外浸润的比率大约为24% ~40%[14-15]。在过去的临床治疗中,只要前哨淋巴结阳性,患者必然行腋窝淋巴结清扫,而不会去考虑前哨淋巴结浸润的程度。但现在ACOSOG Z0011 试验提出对于部分T1⁃2 期前哨淋巴结1 ~2 枚阳性的患者即使不进行腋窝淋巴结清扫,患者的局部复发及总生存率都不会受到影响。因此对于所有的前哨淋巴结包膜外浸润的患者都行腋窝淋巴结清扫后,这部分患者是否都能获益呢?AMAROS(after mapping of the axilla:radiotherapy or surgery)试验就对腋窝淋巴结清扫与单纯性腋窝放疗的治疗结果进行了对比,研究发现两组的5年腋窝复发率分别为1.19%与0.43%,二者差异无统计学意义[16-17]。AMAROS 试验并没有报道入组患者中淋巴结包膜外浸润的数据,可能这组患者中包含了淋巴结包膜外浸润的亚组,说明即使存在淋巴结包膜外浸润,行腋窝放疗可能取得与腋窝淋巴结清扫相同的治疗效果。
前哨淋巴结的包膜外浸润是非前哨淋巴结发生转移的重要预测因素。但对于包膜外浸润的程度对于腋窝淋巴结转移的负荷影响的相关研究相对较少。本研究结论与以前的相关研究结果一致。前哨淋巴结的包膜外浸润程度与非前哨淋巴结的转移及转移淋巴结的数目密切相关。在本研究中发现未发生包膜外浸润组的阳性淋巴结数为(1.87±0.95)个,包膜外微浸润组的阳性淋巴结数为(3.38±1.32)个,而包膜外宏转移组的阳性淋巴结个数达到(4.39±1.56)个,非前哨淋巴结转移的个数也随着浸润的加深而明显增加。SHIGEMATSU等[18]研究发现在285 例前哨淋巴结阳性患者中,非前哨淋巴结的转移与肿瘤的大小,淋巴管浸润,前哨淋巴结包膜外浸润等密切相关。在Z0011 试验结果发表之前,相关学者就研究发现淋巴结包膜外侵犯是腋窝淋巴结4 枚及以上转移的一个重要预测因素,因此淋巴结包膜外侵犯是建议行术后放疗的指针[19]。这也与本研究的研究结论相同,发生包膜外浸润组的放疗接受率明显高于未发生包膜外浸润组。
对于前哨淋巴结包膜外浸润能够影响乳腺癌患者的预后生存目前存在一些争议。ONG 等[20]研究认为前哨淋巴结发生包膜外侵犯后具有较差的总生存及无病生存期,但CHEHADE 等[21]认为前哨淋巴结包膜外侵犯对于患者的预后生存并无明显的影响,也并不是患者预后生存独立的预测因素。但目前对于包膜外侵犯程度影响患者预后生存的研究较少。本研究发现在单因素分析中,无论是发生微浸润(ENE ≤2 mm)或是宏浸润(ENE >2 mm),患者的总生存都较差(P< 0.05)。但在基于多因素Cox 生存分析中发现,只有≥3 枚淋巴结转移和前哨淋巴结宏浸润(ENE>2 mm)才是预测患者总生存的独立预后因素,这可能与前哨淋巴结的包膜外微浸润虽然增加了腋窝淋巴结转移的负荷但不足以对患者的预后生存产生直接的影响,从而对患者的预后生存产生了间接的影响。而发生宏转移(ENE>2 mm)的患者可能由于腋窝肿瘤负荷的明显增加从而对其预后产生了直接的影响。因此对于临床中发生微浸润(ENE ≤2 mm)和宏浸润(ENE>2 mm)的患者要采取不同的治疗方案才能取得更佳的个体化治疗效果。但本研究仍然属于一个回归性的单中心研究,样本量较少,还需要大样本前瞻性研究来进一步证实。
综上所述,本研究发现前哨淋巴结发生包膜外侵犯后,无论其侵犯的程度,都会增加腋窝淋巴结肿瘤转移的负担,但即使增加了腋窝淋巴结转移的负荷,前哨淋巴结微浸润(ENE ≤2 mm)并不是患者预后差的独立危险因素,而发生宏浸润(ENE>2 mm)是影响患者预后的一个独立危险因素,因此对于不同浸润程度的患者需要采用不同的治疗方案。在后Z0011 实验的时代,如果将来能将发生前哨淋巴结微浸润的这部分患者精准区分出来后,仅仅需要行腋窝放疗就能够代替腋窝淋巴结清扫,实现精准医疗时代的乳腺癌治疗[22],将使更多的患者获得更大的生存获益。
