联合监护评估对妊娠期无症状高胆汁酸血症孕妇围生儿预后的价值
2020-10-11唐照青俞海珍
唐照青 俞海珍
妊娠期无症状高胆汁酸血症是指妊娠期妇女出现血清总胆汁酸(total bile acid,TBA)水平升高但未出现其余血清学指标异常,且无明显临床症状发生。据有关研究报道,该疾病除胆汁酸升高,其临床特点、围生期特征和血清生化指标均与正常孕妇相比无显著差异,属亚健康状态表现[1]。也有研究认为,该疾病是妊娠期肝内胆汁淤积症(ICP)的特殊类型[2]。目前妊娠期无症状高胆汁酸血症在国内外发表的相关资料较少,发病机制尚无明确定论。有研究实践表明可能与妊娠期胎盘合成雌激素等因素有关,该类孕妇的血清胆汁酸水平升高大多由于甘氨结合型胆汁酸增高导致[3]。胆汁酸是一类于肝脏合成的以胆固醇为原料的胆烷酸,胆汁酸代谢发生改变,可能会影响围生儿预后,在ICP的治疗上多采取降胆酸治疗,联合胎儿宫内状况监护也是重点治疗内容[4]。本院既往因妊娠期无症状高胆汁酸血症和ICP一样都是TBA升高,治疗上均采用降胆酸治疗,经过临床观察后考虑妊娠期高胆汁酸血症仅TBA增高,其他血清学指标无异常,并且患者无任何临床症状,治疗后和正常孕妇的胎儿窘迫、羊水粪染(≥Ⅱ度)及低体重儿、转NICU治疗的发生率无明显差异,据相关研究报道[5],联合监护评估可有效预测围生儿预后,以考虑联合密切监护胎儿宫内状况在TBA<40 μmol/L的妊娠期高胆汁酸血症孕妇不进行药物干预观察评估围生儿预后应该是可行的。为此本研究纳入本院收治的75例妊娠期无症状高胆汁酸血症孕妇作为研究对象,另选取43例同期正常妊娠孕检孕妇作为对照,探讨妊娠期无症状高胆汁酸血症在联合监护评估下期待治疗和降胆酸治疗的围生儿预后差异,现将分析结果总结如下。
1 资料与方法
1.1 一般资料 纳入2018年1月~2020年1月本院收治的75例妊娠期无症状高胆汁酸血症孕妇作为研究对象,根据治疗方法不同分为降胆酸组(48例)和期待组(27例),其中降胆酸组年龄23~35岁,平均年龄(27.72±3.51)岁;孕周28~39周,平均孕周(36.94±2.99)周。期待组年龄22~35岁,平均年龄(27.89±3.48)岁;孕周28~39周,平均孕周(37.02±3.24)周。另选取43例同期正常妊娠孕检孕妇作为对照组,年龄22~34岁,平均年龄(27.83±3.12)岁;孕周32~42周,平均孕周(37.54±2.07)周。三组孕妇年龄及孕周等一般资料比较,差异无统计学意义(P>0.05),具可比性。见表1。
表1 三组孕妇的一般资料比较()

表1 三组孕妇的一般资料比较()
注:三组两两比较,P>0.05
1.2 纳入及排除标准
1.2.1 纳入标准 ①纳入孕妇符合临床妊娠期无症状高胆汁酸血症相关诊断标准;②均为初产妇;③均为单胎妊娠;④年龄22~35岁;⑤降胆酸组和期待组患者TBA水平升高,且TBA<40 μmol/L;⑥纳入研究对象均意识及认知功能正常且对本研究知情同意。
1.2.2 排除标准 ①多胎妊娠或胎儿畸形者;②患有自身免疫性或脂肪性或病毒性肝病、肝内胆管或胆囊结石及胆囊炎等肝胆系统疾病患者;③合并妊娠期高血压疾病或妊娠期糖尿病者:④患有皮肤过敏或炎症或自身免疫性皮肤病患者;⑤因各种原因不能参与研究或患者及家属不愿意配合研究工作者。
1.3 方法 降胆酸组接受熊去氧胆酸15 mg/(kg·d)分成3次口服用药降胆酸治疗,期待组未用任何药物干预。三组均接受胎心NST、血清TBA及脐动脉S/D联合监护评估(NST:1~2次/d,TBA和S/D:1次/3 d)并比较三组围生儿结局。①血清TBA检测。三组孕妇均于检验前1 d通知患者第2天清晨抽血且需保持空腹状态,并在充分准备下抽取患者外周静脉血3 ml,静置2 h后应用离心机分离血样,离心机参数设置具体如下:离心半径为15 cm,转速为3000 r/min。血样离心5 min后,取上清液置于已标记好的2个微型离心管中,于-80℃下保存待检。应用日立7171A全自动生化分析仪检测TBA,所有检验具体操作均严格按照操作说明书执行,并准确记录、统计分析、保存检验结果。②胎心NST。取半卧位,向左稍稍倾斜,应用理邦F6、F6e型监护仪监测胎心,监护仪参数设置具体如下:记录纸速为3 cm/min,监测时间为20 min;将宫缩探头固定于宫底,胎心探头置于胎心最响处,描胎心率宫缩图后由专人记录监护结果,并归档保存。③超声检查脐动脉S/D。应用GE Voluson E8型彩色多普勒超声诊断仪检测胎儿脐血流信号,超声诊断仪参数设置具体如下:探头频率为3.5 MHz,探头和声束夹角在0~30°。检测期间先行常规产科检查后探查脐血流信号,取典型稳定脐血流波,测出S/D(取5组数据平均值)。终止妊娠时机:两组TBA≥40 μmol/L;或出现胎儿窘迫或其他产科并发症需终止妊娠者;若无其他异常于38~39周终止妊娠。
1.4 观察指标 比较三组不良预后情况,胎心NST异常孕妇的不良预后情况,S/D异常孕妇的不良预后情况。
1.5 统计学方法 采用SPSS19.0统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 三组不良预后情况比较 降胆酸组出现胎儿窘迫6例,羊水粪染(≥Ⅱ度)5例,转NICU 2例,剖宫产9例,低体重儿2例;期待组出现胎儿窘迫3例,羊水粪染(≥Ⅱ度)2例,转NICU 1例,剖宫产5例,低体重儿1例;对照组出现胎儿窘迫5例,羊水粪染(≥Ⅱ度)4例,转NICU 2例,剖宫产8例,低体重儿2例。三组胎儿窘迫、羊水粪染(≥Ⅱ度)、转NICU、剖宫产、低体重儿发生率两两比较,差异均无统计学意义(P>0.05)。见表2。
2.2 胎心NST异常孕妇的不良预后情况比较 降胆酸组胎心NST结果异常9例,其中胎儿窘迫2例,转NICU 1例,剖宫产2例,低体重儿1例,不良预后符合率为66.67%(6/9);期待组胎心NST结果异常5例,其中胎儿窘迫1例,转NICU 1例,剖宫产1例,不良预后符合率为60.00%(3/5);对照组胎心NST结果异常8例,其中胎儿窘迫2例,转NICU 1例,剖宫产1例,低体重儿1例,不良预后符合率为62.50%(5/8)。三组不良预后符合率均≥60.00%,且三组胎儿窘迫、转NICU、剖宫产、低体重儿发生率两两比较,差异均无统计学意义(P>0.05)。见表3。
2.3 S/D异常孕妇的不良预后情况比较 降胆酸组S/D结果异常6例,其中胎儿窘迫2例,转NICU 1例,剖宫产1例,低体重儿1例,不良预后符合率为83.33%(5/6);期待组S/D结果异常3例,其中胎儿窘迫1例,剖宫产1例,不良预后符合率为66.67%(2/3);对照组S/D结果异常5例,其中胎儿窘迫2例,转NICU 1例,剖宫产1例,不良预后符合率为80.00%(4/5)。三组不良预后符合率均>66.00%,且三组胎儿窘迫、转NICU、剖宫产、低体重儿发生率两两比较,差异均无统计学意义(P>0.05)。见表4。

表2 三组不良预后情况比较[n(%)]
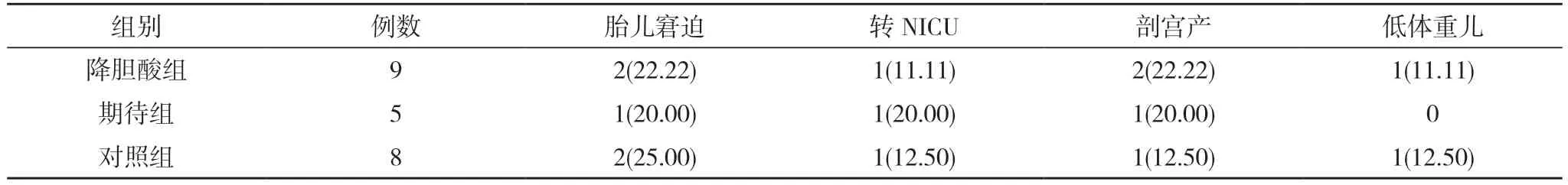
表3 胎心NST异常孕妇的不良预后情况比较[n(%)]
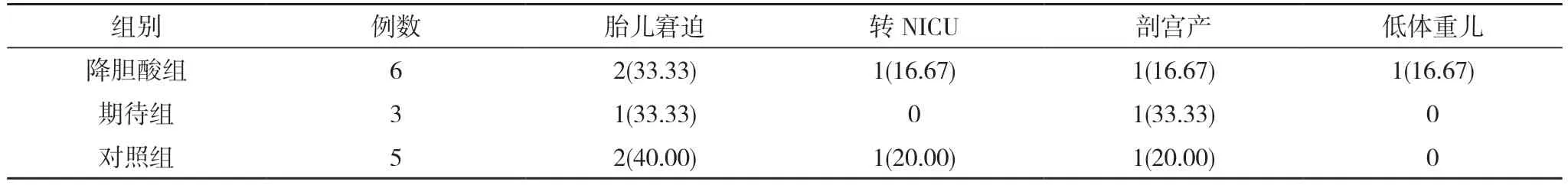
表4 S/D异常孕妇的不良预后情况比较[n(%)]
3 讨论
胆汁酸是一类结构类似、种类繁多的胆烷酸,因胆汁酸生理特性不一,于疾病的发生发展过程中的作用也存在差异。胆汁酸在正常生理状态下经肝胆参与肠肝循环的稳态维持,入血量较少,而在胆汁淤积状态下,会大量进入血液循环,因此无症状高胆汁酸血症虽无临床症状但存在明显TBA升高。妊娠期无症状高胆汁酸血症作为妊娠期特有并发症,是指正常妊娠母体于妊娠期出现特发性胆汁酸增高但无肝功能异常,大多对妊娠结局及围生儿预后无显著影响,于分娩后可迅速消失,也可随着病情的加重,发展成ICP,可出现瘙痒、黄疸等一系列临床表现,威胁母婴健康[6]。也有既往研究表明[7],妊娠期无症状高胆汁酸血症患者虽出现胆汁酸水平升高但不会导致肝细胞受损,也不会影响患者脂溶性维生素K的吸收,因此该疾病孕妇凝血功能正常,一般情况下不会因凝血功能问题而出现产后出血。妊娠期出现胆汁酸淤积通常是通过高胆汁酸导致胎盘绒毛间隙变窄而影响胎儿发育,妊娠期无症状高胆汁酸血症虽存在胆汁酸升高,但尚未达到影响胎盘绒毛间隙的程度[8,9]。胆汁酸代谢异常可能会导致患者胆汁酸毒性作用过高和胎盘血流灌注不足加重进而引发胎儿窘迫及羊水污染等不良围生儿结局,但妊娠期无症状高胆汁酸血症孕妇并无明显胆汁酸代谢障碍[10,11]。
本研究结果显示,降胆酸组出现胎儿窘迫6例,羊水粪染(≥Ⅱ度)5例,转NICU 2例,剖宫产9例,低体重儿2例;期待组出现胎儿窘迫3例,羊水粪染(≥Ⅱ度)2例,转NICU 1例,剖宫产5例,低体重儿1例;对照组出现胎儿窘迫5例,羊水粪染(≥Ⅱ度)4例,转NICU 2例,剖宫产8例,低体重儿2例。三组胎儿窘迫、羊水粪染(≥Ⅱ度)、转NICU、剖宫产、低体重儿发生率两两比较,差异均无统计学意义(P>0.05)。提示妊娠期无症状高胆汁酸血症有无降胆酸治疗其围生儿预后无显著差异。齐黎美等[12]也在相关研究中表示,血清胆汁酸生成及代谢与肝脏关系密切,可有效反映血清中肝细胞合成代谢功能状态、肝细胞损伤情况及肝细胞分泌状态,相较于正常妊娠动态平衡的胆汁酸代谢状态,妊娠期无症状高胆汁酸血症患者虽伴高胆汁酸,但胆汁酸浓度不高,尚不会导致胎盘绒毛间隙缩小影响胎盘血供。因此胎盘供血充足,分娩时胎盘氧储备充足,不会因胎盘缺氧引发胎儿窘迫。此外,大量研究实践表明,对妊娠期无症状高胆汁酸血症患者实施有效监护,有助于做好对患者病情评估工作,保障母婴安全[13]。本研究还发现,降胆酸组胎心NST结果异常9例,其中胎儿窘迫2例,转NICU 1例,剖宫产2例,低体重儿1例,不良预后符合率为66.67%(6/9);期待组胎心NST结果异常5例,其中胎儿窘迫1例,转NICU 1例,剖宫产1例,不良预后符合率为60.00%(3/5);对照组胎心NST结果异常8例,其中胎儿窘迫2例,转NICU 1例,剖宫产1例,低体重儿1例,不良预后符合率为62.50%(5/8)。三组不良预后符合率均≥60.00%,且三组胎儿窘迫、转NICU、剖宫产、低体重儿发生率两两比较,差异均无统计学意义(P>0.05)。降胆酸组S/D结果异常6例,其中胎儿窘迫2例,转NICU 1例,剖宫产1例,低体重儿1例,不良预后符合率为83.33%(5/6);期待组S/D结果异常3例,其中胎儿窘迫1例,剖宫产1例,不良预后符合率为66.67%(2/3);对照组S/D结果异常5例,其中胎儿窘迫2例,转NICU 1例,剖宫产1例,不良预后符合率为80.00%(4/5)。三组不良预后符合率均>66.00%,且三组胎儿窘迫、转NICU、剖宫产、低体重儿发生率两两比较,差异均无统计学意义(P>0.05)。提示联合监护评估可有效预测妊娠期无症状高胆汁酸血症围生儿预后。胎心NST作为监测胎心变化率以便及时了解胎儿宫内状况的有效方法,可通过胎心率图形波动频率及幅度和胎心率变化,了解胎儿心功能和神经中枢调节功能状况,以预测胎儿宫内状况[14]。S/D作为胎儿胎盘循环监测指标,可反映胎儿胎盘循环状况,一旦S/D升高提示脐血流量减少,可考虑胎盘血管阻力增加,胎盘灌注不足,若出现脐动脉舒张末期血流缺失或反向,提示随时有胎死宫内的危险[15]。
综上所述,妊娠期无症状高胆汁酸血症虽出现胆汁酸增高但对预后无显著影响,可以不降胆酸治疗,但联合密切有效的监护很重要。此次的研究仅限于TBA轻度增高的孕妇,且终止妊娠时间也是根据ICP来确定,对于高水平TBA(TBA≥40 μmol/L)的孕妇和终止妊娠时间是否该提前有待于进一步的临床观察,也是以后的研究方向,以便于完善妊娠期无症状高胆汁酸血症的管理和治疗。
