糖调节受损患者周围神经病变的电生理特点及相关因素分析
2020-09-27高路燕韩倩蔡增静孟庆冕王洪新
高路燕,韩倩,蔡增静,孟庆冕,王洪新
[天津医科大学第四中心临床学院(天津市第四中心医院)神经病学中心,天津 300140]
糖尿病是一种常见的多发的慢性疾病,发病率高,并发症多,尤其周围神经病变一旦出现临床症状,将严重影响患者生活质量。有研究提出,周围神经病变不仅出现在糖尿病阶段,在糖尿病前期即糖调节受损(impaired glucose regulation, IGR)阶段已经存在[1],早期的诊断及干预,对避免进入不可逆阶段有很重要的临床意义。IGR 阶段是否存在周围神经病变,究竟病变是脱髓鞘为主还是轴索损伤为主,大纤维为主还是小纤维为主,仍存在很大争议。本课题通过神经电生理检测观察IGR 周围神经病变的特点,并探讨其影响因素。现报道如下。
1 资料与方法
1.1 一般资料
选取2016年8月—2018年8月天津市第四中心医院收治的54例IGR 患者作为研究组,另选取同期在该院体检中心体检的50例健康志愿者作为对照组。研究组:男性29例,女性25例;年龄38 ~68 岁,平均(48.3±5.6)岁。对照组:男性28例,女性22例;年龄36 ~65 岁,平均(47.6±5.2)岁。两组年龄和性别比较,差异无统计学意义(P>0.05)。纳入标准: ①符合IGR 诊断标准[1],诊断标准参照1999年WHO定义,包括空腹血糖调节受损(IFG):空腹血糖(FBG)6.1 ~6.9mmol/L,2h 餐后血糖(2hPG)≤7.8 mmol/L; 以及糖耐量受损(IGT):75g 口服葡萄糖耐量试验(OGTT)2h 血糖7.8 ~11.1mmol/L。②自愿参加本次研究的患者。排除标准:①嗜酒、药物、结缔组织疾病等其他疾病导致的周围神经病变患者;②随访期间不能耐受及退出者。
1.2 方法
采用美国尼高力公司生产的Nicolet EDX 肌电图仪检测患者的神经传导速度,室温22 ~25℃,对其正中神经、尺神经、胫神经、腓总神经进行运动传导检测,包括末端运动潜伏期(distal motor latency, DML)、复合肌肉动作电位(composite muscle action potential, CMAP)、运动传导速度(motion conduction velocity, MCV),对正中神经、尺神经、胫神经、腓肠神经进行感觉传导检测,包括感觉传导速度(sensory conduction velocity, SCV)、感觉神经动作电位(sensory nerve action potential, SNAP);交感皮肤反应(sympathetic skin response, SSR)监测评价小纤维,测定参数波幅、SSR 潜伏期。同时收集研究对象身高、体重、血压等一般临床资料,计算体重指数(BMI)。研究对象抽取外周静脉血5ml,3000r/min 离心15min,取血清检测FBG、2hPG、糖化血红蛋白(HbA1c)、总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、血尿酸(UA)、同型半胱氨酸(Homocysteine, Hcy)等相关临床生化指标。检验仪器采用日本日立公司生产的7600 全自动生化分析仪。
1.3 统计学方法
数据分析采用SPSS 18.0 统计软件,计量资料以均数±标准差(±s)表示,比较采用t检验;计数资料以构成比(%)表示,比较采用χ2检验;影响因素的分析采用多因素Logistic 回归模型,P< 0.05 为差异有统计学意义。
2 结果
2.1 两组对象基本特征比较
两组BMI、FBG、2hPG、HbA1c、TC、TG、LDL-C、 UA 以及Hcy 水平比较,差异有统计学意义(P<0.05)。研究组均高于对照组。见表1。
2.2 两组MCV 及波幅检测结果
两组正中神经、尺神经、胫神经及腓总神经的MCV、CMAP、SNAP 比较,差异无统计学意义(P> 0.05)。两组胫神经以及腓肠神经SCV 比较,差异有统计学意义(P<0.05),研究组低于对照组。见表2。
2.3 SSR 检测结果
两组上肢、下肢SSR 潜伏期,上肢SSR 波幅比较,差异无统计学意义(P>0.05);两组下肢SSR 波幅比较,差异有统计学意义(P<0.05),研究组小于对照组。见表3。
2.4 IGR 相关神经病变影响因素分析
以IGR 相关神经病变为因变量,以TC、BMI、LDL-C、TG、UA 及Hcy 为自变量,进行多因素Logistic回归分析。结果显示,BMI、LDL-C、TG、UA 及Hcy是影响IGR 患者神经病变的危险因素(P<0.05)。见表4。
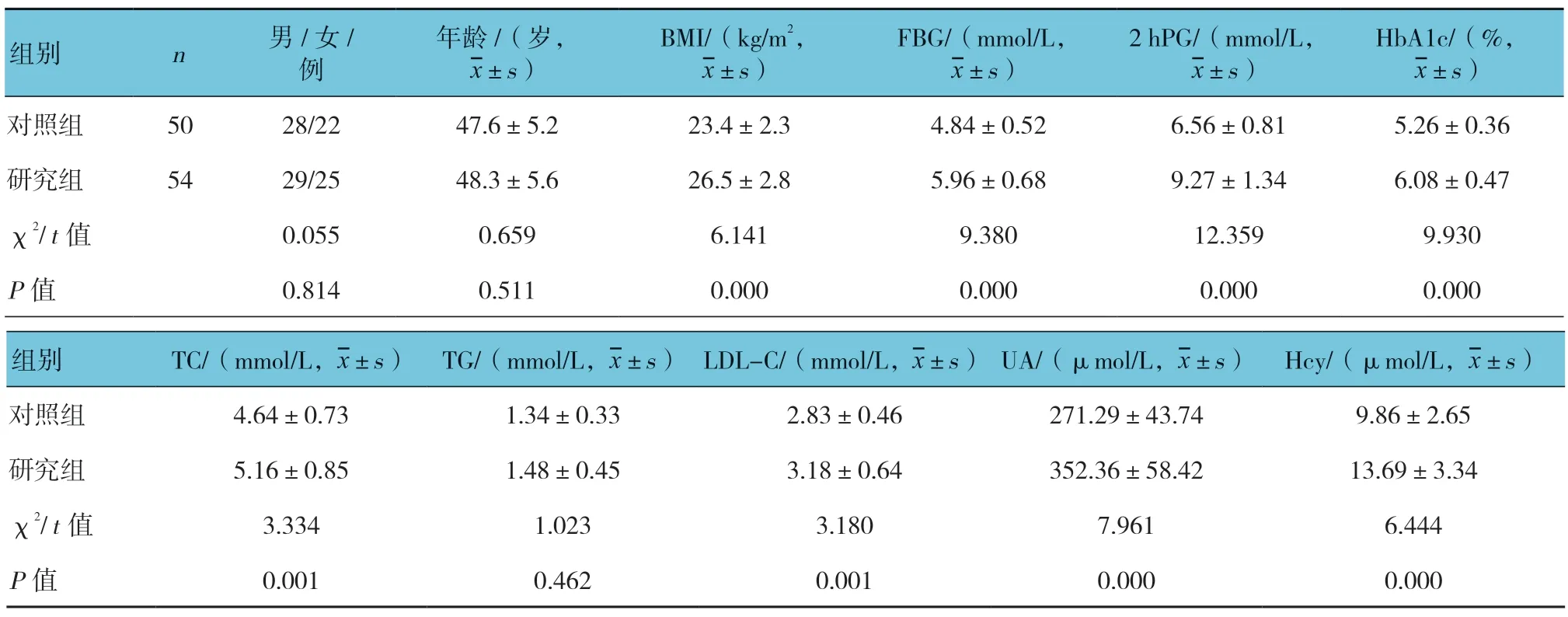
表1 两组基本特征比较
表2 两组MCV 及波幅检测结果比较 (±s)

表2 两组MCV 及波幅检测结果比较 (±s)
组别 n MCV/(m/s) SCV/(m/s)正中神经 尺神经 胫神经 腓总神经 正中神经 尺神经 胫神经 腓肠神经对照组 50 52.42±3.26 53.31±4.15 47.65±3.78 46.24±3.52 60.32±3.47 61.26±4.18 51.59±3.04 53.26±3.22研究组 54 52.83±3.34 53.56±4.19 47.73±3.82 47.06±3.58 60.49±3.48 62.17±4.26 48.23±3.51 49.04±3.89 t 值 0.633 0.305 0.107 1.176 0.249 1.098 5.951 4.043 P 值 0.528 0.761 0.915 0.242 0.804 0.275 0.000 0.001组别CMAP/mV SNAP/μV正中神经 尺神经 胫神经 腓总神经 正中神经 尺神经 胫神经 腓肠神经对照组 4.94±0.53 4.89±0.62 4.96±0.58 5.01±0.64 11.85±2.37 12.07±2.28 11.93±2.41 12.18±2.54研究组 4.91±0.56 4.82±0.58 4.94±0.52 5.03±0.61 11.88±2.41 12.09±2.26 11.96±2.37 12.09±2.52 t 值 0.280 0.595 0.185 0.163 0.064 0.045 0.064 0.181 P 值 0.780 0.553 0.853 0.871 0.949 0.964 0.949 0.867
表3 两组SSR 检测结果比较 (±s)
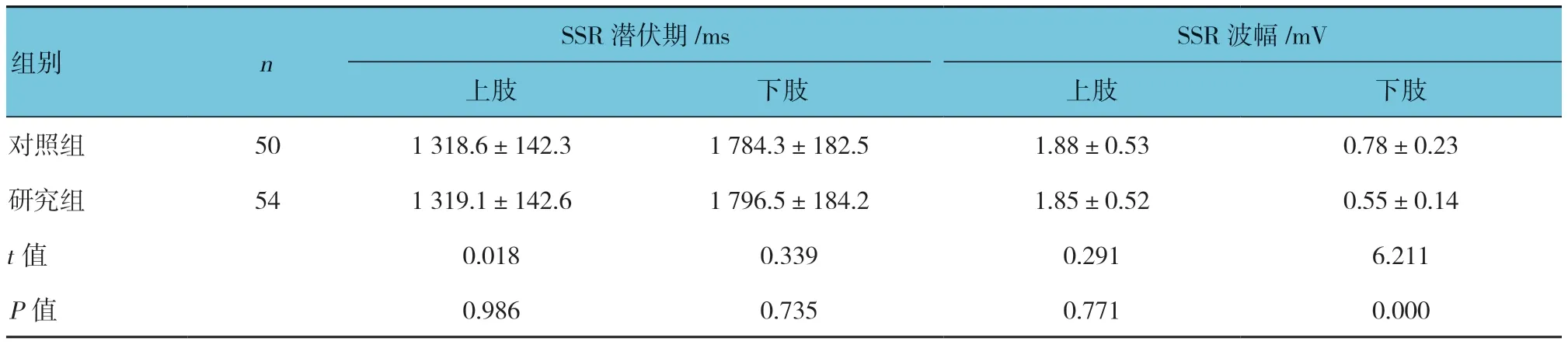
表3 两组SSR 检测结果比较 (±s)
组别 n SSR 潜伏期/ms SSR 波幅/mV上肢 下肢 上肢 下肢对照组 50 1 318.6±142.3 1 784.3±182.5 1.88±0.53 0.78±0.23研究组 54 1 319.1±142.6 1 796.5±184.2 1.85±0.52 0.55±0.14 t 值 0.018 0.339 0.291 6.211 P 值 0.986 0.735 0.771 0.000
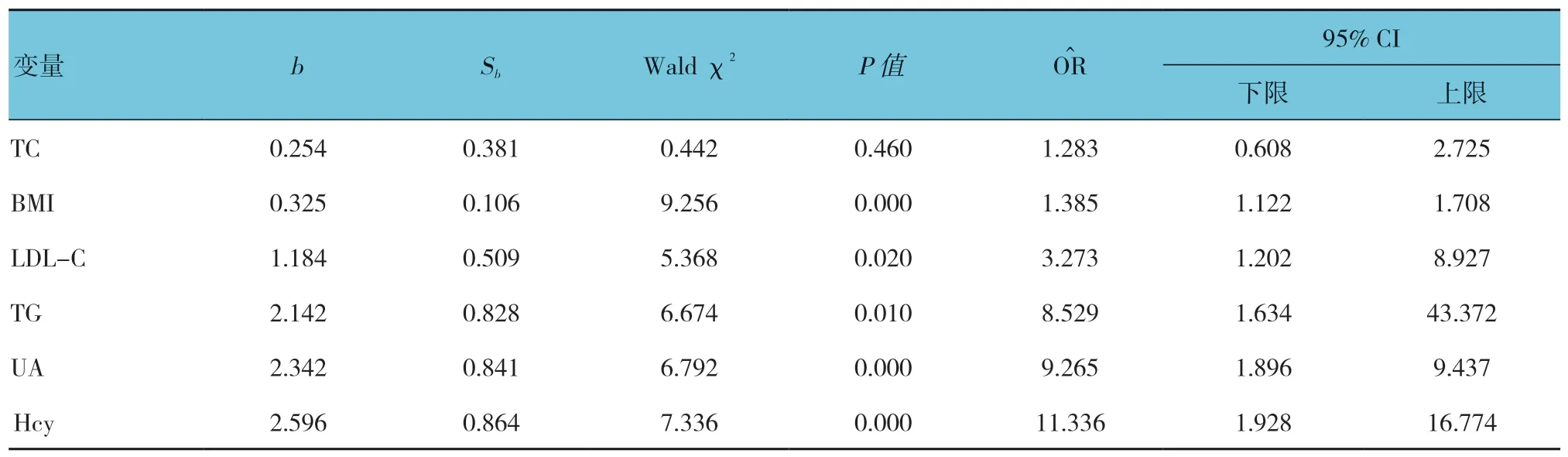
表4 IGR 相关神经病变影响因素的Logistic 回归分析相关参数
3 讨论
糖尿病是我国三大慢性病之一,发病率高,并发症多。其中,糖尿病周围神经病变(diabetes peripheral neuropathy, DPN)是糖尿病最常见的并发症,10年内DPN 发病率约超过50%[2],尤其一些痛性周围神经病,一旦出现将严重影响生活质量[3]。有研究发现,在糖尿病前期,即IGR 阶段已经有可能存在周围神经病变[4],临床工作中大家也经常发现,有一些因手足麻木就诊的患者并无糖尿病,仔细筛查病因,确诊为IGR。甚至有些不明原因周围神经病变的患者,几年后才出现血糖异常。对IGR 及其并发症的早期识别及干预有很重要临床意义。
目前我国IGR 发病率约为15%,但起病隐匿,漏诊率高[5],胰岛素抵抗及胰岛β 细胞功能损伤是发生IGR 的主要因素之一[6]。环境、遗传等因素背景下胰岛素抵抗发生可能更早,甚至追溯至糖耐量正常阶段[7]。胰岛β 细胞代偿性分泌胰岛素增多,导致高胰岛素血症的发生。随着高胰岛素血症病程的发展,胰岛β 细胞功能受到损伤,从而导致胰岛素分泌减少,当胰岛素量不足以抗衡胰岛素抵抗时,血糖则不可避免地出现升高现象,引起IGR 的发生。目前对IGR 患者的神经受累情况研究较少,且争议较大,对IGR 患者神经受累情况的研究有助于预测糖尿病患者发生DPN 情况,为临床防治DPN 提供依据[8]。目前神经电生理检查是诊断周围神经病变的最可靠的无创的检查方式[9-10]。
本研究结果显示,两组研究对象周围神经的CMAP/SNAP、MCV 无差异,研究组下肢SCV 较对照组减低,提示IGR 对运动神经影响较晚,对感觉神经,尤其是其髓鞘影响较早出现,并且呈长度依赖性。两组上肢SSR 潜伏期和SSR 波幅以及下肢SSR 潜伏期对比无差异,但研究组下肢SSR 波幅小于对照组,结果提示IGR 患者下肢周围神经存在神经损害,主要累及远端无髓小纤维神经功能,与既往刘娜等[4]的临床研究结果基本一致。而临床中许多IGR 患者存在夜间足部麻木、疼痛等表现,而常规的神经传导未见明显异常,也得到了很好的解释。
本研究中发现,一些血糖并不太高的IGR 患者周围神经病变较为严重,相反,一些血糖很高的IGR 患者却未发现周围神经病变,提示影响神经纤维功能的并非单纯血糖。在对比两组研究对象一般资料时发现,研究组患者各临床生化指标及BMI 均高于对照组,经Logistic 回归分析发现,TG、LDL-C、BMI、UA 及Hcy 是导致IGR 患者相关神经病变的危险因素。首先,TG 以及LDL-C 均与糖调节受损有密切关系[11]。血脂代谢紊乱可损伤血管内皮功能,使神经纤维营养缺乏,从而引起纤维功能损伤[12]。BMI 是测量肥胖程度的重要指标,肥胖患者由于机体脂质较多,容易发生代谢综合征,引起血脂、血糖异常,导致糖调节受损,引起神经损伤。UA 与胰岛素抵抗、T2DM 及代谢综合征等代谢性疾病相关[13-14]。UA 升高可引起肝细胞线粒体氧化应激,损伤血管内皮,抑制脂肪细胞及骨骼肌细胞胰岛素信号传导,导致胰岛素抵抗[15], 促进胰岛β 细胞功能衰竭;另一方面,UA 可通过氧化应激加重IGR 周围神经病变,降低尿酸可以改善胰岛素抵抗,延缓周围神经病变发展。Hcy 是含硫必须氨基酸-蛋氨酸在机体中的代谢中间产物,Hcy 水平升高会引起动脉硬化,导致大血管病变;另一方面,Hcy 水平升高会导致胰岛素β 细胞受损,胰岛素抵抗增加,引起糖调节受损。血液中过高的Hcy,导致在细胞中蓄积,从而在神经细胞的突触部位产生毒性反应,进一步影响神经细胞髓鞘反应和产生释放神经递质的过程,最终导致神经细胞功能受损;过高的Hcy还通过损伤血管内皮细胞功能,加剧氧化应激反应,加剧了围神经病变[16]。TG、LDL-C、UA、Hcy 以及BMI 水平升高表明患者出现代谢综合征,代谢性综合征可促进血糖波动,通过多项机制促进糖尿病并发症发展[17],因此代谢综合征是导致IGR 患者出现相关神经病变的影响因素。
综上所述,IGR 患者存在周围神经病变,其中以感觉神经髓鞘及小纤维受累为主,代谢综合征是引起IGR 相关神经病变的影响因素之一。但本研究样本量小,存在一定的不足,需要更多大样本、多中心研究提供更多的数据支持。
